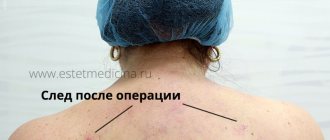
Причины для проведения пластики
Проблемой, касающейся внешнего вида пальцев ног, является их чрезмерная длина и несоответствие размеров относительно друг друга. Чаще к врачу обращаются девушки с «греческой» стопой. При данной особенности слишком выступающим на фоне остальных становится второй палец. Чрезмерная длина бывает также и у любого из его соседей.
И хотя ступни – не самая заметная часть тела, пациентки стремятся сделать операцию по укорочению чаще по эстетическим причинам. Есть и другие поводы обратиться с проблемой к хирургу:
- невозможность носить обувь на высоком каблуке, открытую или с узкими носами из-за физического дискомфорта;
- постоянная травматизация пальца любыми туфлями;
- врожденные аномалии фаланг, костей, мягких тканей;
- деформации пальцев (молоткообразная, вальгусная), возникающие по разным причинам.
Аппараты и фиксаторы для пальцев ног
Чтобы исправить некоторые недостатки, необязательно сразу оперироваться. Стоит после консультации с врачом испытать консервативные методы, то есть ношение специальных приспособлений. Они подойдут при склонности к формированию вальгусной деформации и на ее начальной стадии. Но главное их предназначение – уберечь стопу от травм в восстановительном периоде после операции.
| Фиксаторы пальцев ног | Краткое описание | Фото |
| Силиконовые фиксаторы | Состоят из перемычки между большим и вторым пальцами, а также защиты первого с наружной стороны. | |
| Шарнирные приспособления | Фиксируют все отделы стопы в правильном положении, ограничивая движения. Аппараты показаны для ношения после операции. | |
| Жесткие фиксаторы | Имеют плотный каркас, поэтому твердо ограничивают перемещение пальцев. Их можно использовать после операции на любом из них. |
В некоторых случаях необходимы не наружные, а внутренние приспособления – титановые винты, биодеградируемые материалы. Практически всегда их используют при операции на большом пальце.
Как проводится пластика по уменьшению
Операцию в большинстве случаев делают под местным наркозом. Может быть использована и общая анестезия или эпидуральная, это зависит от масштаба вмешательства. Есть несколько способов его провести:
- Остеотомия плюсневой кости. Ее рассекают, получив доступ через разрез на коже, затем удаляют часть ткани. После соединения костей винтом рану ушивают.
- Остеотомия фаланги. В данном случае укорачивают только этот участок.
- Сочетанная операция. При ней корректируется плюсневая кость и фаланга пальца.
- Артродез межфалангового сустава. Затрагиваются не только его капсула, но и сухожилия, мягкие ткани. Иногда артродез нужно сочетать с остеотомией фаланги.
О том, как проводится операция по уменьшению длины второго пальца ноги, смотрите в этом видео:
Методы решения проблемы
Дефект можно устранить только благодаря хирургическому вмешательству. Для этого необходимо определить характер сращивания. Выделяются два вида. В первом случае костная спайка, во — втором — мягкотканная форма (перепончатая или кожная). Классификация зависит также от длины сращения и количества срощенных фаланг.
После собранных данных аппаратного исследования врач назначает плановую операцию, если такая возможна. В случае сращения фаланг стопы, хирургические манипуляции не проводятся. Разделению подлежат лишь пальцы. Многие пациенты не нуждаются в медицинском вмешательстве, так как дефект не влияет на походку, не приносит болезненных ощущений. Если все таки было принято решение врачом провести разделение, то лучшим возрастом будет 4 — 5 лет от рождения. Если была диагностирована концевая синдактилия, то операция проводится в полгода. Раннее вмешательство предупреждает искривленное развитие фаланг. После операции накладывается гипсовая лонгета на 3 — 4 месяца.
В большинстве случаев врачи рекомендуют выполнять разделение фаланг, для предупреждения негативного развития стоп по мере взросления.
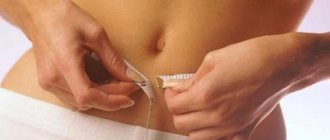
Реабилитация после пластики пальцев ног
По завершении операции пациентку ждет период восстановления:
- 3 дня нужно больше лежать с приподнятыми ногами;
- некоторое время придется принимать обезболивающие;
- 2 недели передвигаться можно только с костылями, ограничивая продолжительность ходьбы;
- швы следует обрабатывать антисептиками;
- их снимают спустя 10 — 15 дней;
- обязательно использовать фиксаторы;
- через месяц можно наступать на ноги, но носить при этом ортопедическую обувь;
- спустя 8 недель допустимо надевать обычные туфли, но без высокого каблука;
- модельную обувь разрешено носить через 3 — 4 месяца.
Укорачивание пальцев ног: цена, послеоперационный период, отзывы, осложнения, техника операции
Укорачивание пальцев ног – не такая уж и редкая операция в пластической хирургии. Нередко ее называют операцией Золушки, позволяя исправить форму пальцев и уменьшить размер ноги. Процедура имеет свои особенности, которые необходимо учитывать, прежде чем ложиться под нож.
Что такое укорачивание пальцев ног
Укорачивание пальцев ног – процедура, при которой есть возможность устранить излишнюю длину или аномальное строение данной области. Операция предполагает устранение дефекта и восстановление функциональности отдела.
Понятие
Такая процедура чаще всего носит эстетический характер, хотя иногда назначается и при медицинских показаниях, например, при постоянном трении, болях, в пальцах, разрастании хрящевых и костных тканей. Наиболее часто к ней обращаются обладательницы «греческой стопы», при которой слишком выступает второй палец на фоне остальных, но такой дефект может проявиться и на соседних, а то и на нескольких.
Кроме эстетических причин могут обращаться также из-за:
- Невозможности носить обувь с высоким каблуком;
- Ощущение дискомфорта при любом типе обуви;
- Врожденные или приобретенные после травм аномалии фаланг;
- Деформация пальцев под воздействием внутренних и внешних причин.
Исходя из этого и подбирается вид операции. При этом и воздействие может отличаться.
Виды
В процессе уменьшения пальцев ног используют любую из предложенных далее методик. Зависит от выраженности дефекта и конкретного пальца. Так применяют:
- Остеотомию плюсневой кости при аномальной длине;
- Остеотомию фаланги при выраженной длине целой части;
- Остеотомию фаланги и плюсневой кости, если присутствует болезненный натоптыш и молоткообразная деформация пальца (наиболее часто при выраженном плоскостопии поперечного типа);
- Артродез межфалангового проксимального сустава при выраженной деформации пальца молоткообразного типа с сопровождающей его тугоподвижностью. Также используется и при желании пациентки носить только модельную обувь.
Показания
Показаниями к применению являются такие факторы, как:
- Эстетические требования к внешнему виду стопы и пальцев;
- Врожденные дефекты строения пальцев;
- Приобретенные дефекты строения пальцев;
- Деформации, вызванные заболеваниями или иными причинами;
- Постоянная травматизация пальца;
- Желание носить открытую обувь на высоком каблуке.
Противопоказания
Противопоказания, при которых операцию не проводят:
- Нарушение свертываемости крови;
- Инфекционные патологии в области вмешательства;
- Сахарный диабет;
- Онкологические патологии;
- Нарушения в работе сердечно-сосудистой системы ( в т.ч. ХСН, ОСН);
- Ожирение;
- Эпилепсия;
- Нарушенное кровообращение при иннервации стопы;
- Гиперчувствительность к составу анестезии и иных препаратов;
- Тромбофлебит.
Комбинированная процедура по удлинению третьего и четвертого пальцев ноги и уменьшению второго (фото до и после)
Сравнение с подобными методиками
Если говорить о подобных методиках, то аналогом является применение консервативных методик, например, использование специальных аксессуаров вроде силиконовых или жестких фиксаторов, шарнирных приспособлений. Они могут уменьшить проявления ряда дефектов, но полностью устранить или сделать пальцы намного короче не способны.
Проведение
Проведение процедуры требует определенной подготовки. Особенно это касается тех случаев, когда имеются противопоказания, которые выявляются на обследовании. В таких случаях нужно предварительно пройти терапию основного заболевания, а потом уже договариваться об операции.
Необходимые анализы и мероприятия
Проводится общая диагностика, которая состоит из:
Прием антикоагулянтов и других медикаментов, которые влияют на состав крови, прекращают примерно за две недели до операции. В этот же период отказываются от курения и алкоголя.
Обязательно ведется щадящая диета.
Сама операция занимает около часа.
Многие пациенты сравнивали ее с походом к стоматологу, так как вводится местная анестезия, при которой пациент остается в сознании и слышит все, что делает врач. Боль при этом не чувствуется.
Работа над одним пальцем проводится примерно около получаса. Если необходимо провести обработку нескольких элементов, то манипуляции могут занять больше времени.
Проводится по следующему алгоритму:
- Применяется общая анестезия или эпидуральная;
- Делается надрез в области манипуляций;
- Через доступ удаляются излишки тканей;
- Кости соединяют винтом;
- Кожа сшивается.
В случае с коррекцией вальгусной деформации процедура может отличаться. Делается разрез у основания большого пальца со стороны подошвы. Сустав очищается от нароста, удаляется участок кости клиновидного типа у средней фаланги. Далее палец переводят в нормальное положение и фиксируют винтом.
Возможность совмещения с другими типами пластики
Любой из типов данной операции могут сочетать в зависимости от показаний. Так остеотомия может проводиться одновременно на плюсневой кости и фалангах пальцев. Артродез межфалангового сустава затрагивает не только суставную капсулу, но также сухожилия, мягкие ткани.
В процессе операции могут также удалить и часть кожи, если есть ее избыток. Штифты обязательно устанавливают, чтобы задать верное направление процессу заживления костей.
Для восстановления правильной оси пальца требуется изменить и сухожильный аппарат в области манипуляций.
В случае с вальгусной деформацией есть риск рецидива, но как показывает практика, симптоматика после операции менее выражена.
Реабилитация
Реабилитация проводится поэтапно:
- Первые три дня желательно как можно меньше ходить. Лучше принять лежачее положение с поднятыми вверх ногами на возвышении.
- 2 недели передвижение осуществляется при помощи костылей.
- Швы обрабатываются антисептиками до снятия швов через 10-15 дней и после до полного заживления раневой поверхности.
- Применяются специальные фиксаторы.
- Через месяц можно наступать на обработанные области, но при условии ношения ортопедической обуви.
Через 2 месяца можно надевать обычные туфли, но без высокого каблука, а модельную обувь разрешено применять спустя 3-4 месяца.
Осложнения чаще всего развиваются из-за несоблюдения режима реабилитации, но в редких случаях могут проявиться и из-за некачественно проведенной операции. Проявляются обычно в виде:
- Кровотечение;
- Инфицирование тканей;
- Гематомы;
- Замедленное сращение костных тканей;
- Хронический болевой синдром;
- Утрата чувствительности прооперированной области;
- Смещение костных суставов;
- Неудовлетворительный эстетический внешний вид пальцев.
Отзывы о такой процедуре
Чаще всего отзывы о процедуре получаются положительные, так как стопа приобретает эстетически приятный внешний вид. Удается избавиться от врожденных и приобретенных аномалий, а также от деформаций суставов. При этом в итоге пациенты могли носить красивую открытую обувь. Швы, как правило, обесцвечивались и становились малозаметными.
Негативные отклики касались тех случаев, когда эстетический вид пальцев и стопы не совпадал с ожиданиями. Были известны случаи, когда у пациентом прооперированные пальцы при стоячем положении не могли дотронуться до пола. В таких случаях требовалась дополнительная коррекция.
Средние цены
Цена зависит от выраженности дефекта. В среднем стоимость за обработку одного пальца варьируется в пределах 25-30 тысяч рублей.
Нередко клиники при коррекции сразу нескольких отделов могут делать скидку на несколько тысяч для каждого пальца.
Сделать процедуру можно в таких клиниках, как «Ортомед», «GSclinic», МДЦ «Олимп», «Да Винчи», Городская клиническая больница №29 им. Н. Э. Баумана и других клиниках пластической хирургии.
Можно ли сделать в домашних условиях
В домашних условиях можно попробовать скорректировать форму пальцев с помощью специальных фиксаторов и иных приспособлений. Их же применяют и в период реабилитации после оперативного вмешательства.
Они позволяют держать суставы в нормальном положении, благодаря чему связочный аппарата и мягкие ткани корректируют свою форму и заставляют суставы расположиться в нормальном положении. Но при выраженных деформациях такое воздействие будет неэффективным и незначительным.
В этом видео с Еленой Малышевой вы узнаете о лечении вальгусной деформации стопы:
Источник: https://gidmed.com/plasticheskaya-hirurgiya/vidy/esteticheskaya/nogi/ukorachivanie-paltsev.html
Возможные осложнения
Операция по укорочению пальцев или устранению их деформации способна вызвать и проблемы:
- кровотечение;
- развитие инфекции в мягких тканях;
- замедленное сращение костей;
- хронический болевой синдром или, напротив, утрату чувствительности из-за повреждения нерва;
- смещение костных участков;
- неудовлетворительный эстетический эффект.
Осложнения возникают чаще по вине пациента, когда он нарушает условия реабилитации. Причиной их могут быть и уникальные особенности организма, и ошибки врача.
Возможные осложнения: отеки, рубцы и прочие
При негативном развитии событий после операции бывают проблемы:
- выраженный отек,
- заживление с образованием грубого рубца,
- инфицирование раны,
- некроз пальца,
- отторжение пересаженного кожного лоскута,
- деформации пальцев (одно из последствий рубцов),
- изменение формы ногтя,
- перемещение межпальцевой спайки, вынуждающее к новому вмешательству для разделения пальцев.
Большинство осложнений возникает из-за ошибок, сделанных во время пластики.
Частые вопросы пациентов
Пластика пальчиков на ногах, если этот не устранение вальгусной деформации, делается относительно недавно. Поэтому вызывает немало вопросов.
Как готовиться к операции?
Необходимо сдать общеклинические анализы, сделать ЭКГ, флюорографию и рентген стоп. Прием разжижающих кровь лекарств нужно прекратить за 2 недели до операции, хорошо бы и отказаться от курения.
Сохранится ли эффект на всю жизнь?
Если это чисто эстетическое вмешательство, результат останется неизменным навсегда. После исправления вальгусной деформации проблема может вернуться. Но и в этом случае признаки патологии будут не такими выраженными, как первоначально.
Сколько стоит операция?
Если нужно корректировать 1 палец, это обойдется в 30000 р. и больше. Отдельно оплачивают наркоз и перевязки.
Вмешательство по коррекции пальцев ног у опытного врача продлится меньше 1 часа. Тем не менее, оно является непростым и травматичным. Поэтому при желании сделать операцию, стоит прежде хорошо подумать.
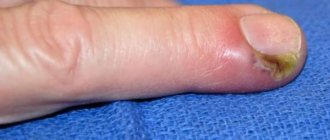
Появление мозоли на мизинце ноги является достаточно частым явлением, что объясняется чре6змерным трением этой области. Образование является достаточно болезненным и неприятным, что требует его своевременного лечения.
Виды мозолей на мизинце ноги
На мизинцах ног могут появляться разнообразные виды мозолей. Наиболее часто у людей наблюдают:
- Мокрые мозоли. Является достаточно распространенным видом образований, причиной которых выступает чрезмерно тесная обувь. Появляется мозоль сверху или сбоку в месте трения кожи об обувь. Это пузырь, внутри которого расположена мутная жидкость.
- Сухие образования. Появляются при неправильном выборе обуви. Образование является твердым уплотнением кожи. Мозоль имеет круглую форму и характеризуется отсутствием болезненности.
- Костные образования. Возникновение наблюдается, если на косточку постоянно оказывается давление. Также наблюдается появление патологии при неправильном срастании косточек после перелома.
- Натоптыши. Данные образования располагаются в верхних слоях эпидермиса. В большинстве случаев они наблюдаются на боковой поверхности мизинца.
- Вросшие мозоли. Появляются при постоянном и интенсивном трении на определенный участок кожи. Образование характеризуется сильной болезненностью, что вызывает дискомфорт во время ходьбы. Данная мозоль характеризуется наличием стержня внутри.
Для того чтобы назначить рациональное лечение пациенту, необходимо обязательно определить разновидность образования.
Причины появления
Появление образований на мизинцах наблюдается при ношении неудобной или чрезмерно тесной обуви. Если для ее производства применяются некачественные материалы, то это становится причиной появления мозоли.
Первая помощь
Если человек обнаружил на мизинце мозоль, то он в обязательном порядке должен предоставить себе первую помощь, что устранит возможность усугубления ситуации. Изначально необходимо отказаться от ношения чрезмерно тесной обуви.
В противном случае она будет продолжать натирать мозоль. Если образование мокрое, то это может привести к прорыву пленочки и развитию инфекционного процесса.
Во избежание осложнений необходимо пациенту назначить рациональное лечение. Именно поэтому он должен обратиться в медицинский центр.
Лечение
Терапия мозолей может проводиться различными способами. Выбор определенного из них напрямую зависит от вида мозолей. Для лечения мозолей может осуществляться применение традиционных медикаментов, а также препаратов народной медицины.
Независимо от используемого метода лечения пациенту рекомендуется проведение распаривающих ванночек.
С их помощью производится размягчение пораженной коже на мизинце. После их проведения обеспечивается максимально безболезненное удаление мизинца. После проведения ванночек мозоль обязательно рекомендуется заклеить пластырем.
Народные средства
Для лечения мозолей небольших размеров можно использовать препараты, которые предлагает народная медицина. Они не только обладают высокой результативностью, но и безопасностью, что дает возможность и использования абсолютно всем пациентам.
- Алоэ. С помощью данного комнатного цветка проводится лечение разнообразных заболеваний. Для терапии мозолей рекомендовано применение старых мясистых листьев. От одного из них отрезается кусочек листика, который по своим размерам в два раза больше образования. С тыльной стороны необходимо снять кожицу. Мякотью листик прикладывается к образованию и фиксируется бинтом.
Народные лекарства являются безопасными и действенными в борьбе с мозолями. Но, пациентам необходимо перед их применением посоветоваться со специалистом.
Традиционная медицина
Лечение образование осуществляется с применением аптечных препаратов, которые производятся в виде гелей и мазей и имеют местный эффект воздействия.
Доктора рекомендуют использовать мази, основным компонентом которых является салициловая кислота.
Также рекомендуется применение специальных пластырей. Они разрабатываются на основе универсальных компонентов, с помощью которых обеспечивается размягчение мозоли, а также ее удаление.
Как избавиться от мозоли на мизинце ноги, смотрите в этом видео:
Традиционные медикаменты от мозолей должны прописываться только доктором, который предварительно определяет тип образования.
Обращение к доктору
При образовании в области мизинца обыкновенной мокрой мозоли можно провести ее самостоятельное лечение. Но, при появлении нагноения пациенту рекомендовано обязательно обратиться к врачу.
При чрезмерно больших размерах образования пациент должен проконсультироваться с доктором. Человек должен знать, что своевременное обращение за помощью к специалисту позволит устранить развитие нежелательных эффектов.
Что запрещается делать
При образовании мокрой мозоли необходимо придерживаться определенных правил в лечении. Категорически запрещено в домашних условиях прокалывать мозоль, так как это может привести к развитию инфекционного процесса и появлению более серьезных осложнений.
Если мозоль лопнула, то кожицу снимать запрещено, так как она защищает ранку от инфицирования.
Лечение лопнувшей мозоли
Достаточно часто случается такое, что на мизинце мозоль лопается самостоятельно. В этом случае обязательно нужно проводить ее лечение. Прежде всего, рекомендуется отпарить образование. Если под кожей скопилась грязь, то ее нужно удалить.
Образование обязательно обрабатывается перекисью водорода. После этого на мозоль накладывается мазь, которая обладает антисептическими и дезинфицирующими свойствами. Для того чтобы устранить возможность заражения, на мозоль накладывают пластырь или стерильную повязку.
Как определить и лечить вывих бедра (тазобедренного сустава)
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
Вывих бедра недаром считается одним из самых сложных видов травм. Человек длительное время не может ходить, а лечение и реабилитационный период отличаются повышенной сложностью. Почему так происходит, как определить наличие подобной проблемы и что делать?
Анатомия
В норме все части тазобедренного сустава (то есть, головка бедренной кости, вертлужная впадина, вертлужная губа, наружные связки и внутренняя связка головки бедренной кости) придают ему высокую прочность, благодаря чему он может переносить достаточно большие нагрузки, которые приходятся на нижние конечности.
Со всех сторон тазобедренный сустав окружен мышцами, дополнительно укрепляющими его. Сильнее всего развиты ягодичные мышцы.
Причины
Учитывая особенности анатомии тазобедренного сустава несложно понять, что для его вывиха понадобится достаточно существенная сила, приложенная на немаленькой скорости. Чаще всего это ДТП, падения с высоты и спортивные травмы. Но не всегда подобный вывих является приобретенным состоянием и также может оказаться врожденным или же следствием патологии в развитии.
К слову, патологические состояния зачастую наблюдаются у детей и больше известны как «дисплазия тазобедренного сустава». Если же речь идет все же не о врожденных, а о травматических вывихах бедра, то они часто сопровождаются повреждениями мягких тканей, связочного аппарата и переломами бедренной кости.
При вывихе механизм воздействия на сустав характеризуется резкой ротацией вовнутрь с одновременным приведением бедра.
Вывих бедра по коду в МКБ 10 значится как S73.0.
Симптомы травмы: как отличить от перелома
О наличии описанной проблемы можно судить по следующим признакам:
- сильная боль в тазовой области;
- невозможность встать на ногу (травмированную);
- деформированный внешний вид конечности, который зависит от особенностей вывиха (например, при задней разновидности повреждения нога будет согнута, вывернута вовнутрь и немного короче другой, в то время как передний вывих подразумевает разогнутое или согнутое положение травмированной конечности и ее удлинение).
Более того, если при получении травмы произошло повреждение нервов, то у пациента будет отсутствовать чувствительность в зоне стопы и области голеностопного сустава.
Поставить окончательный диагноз о вывихе бедра исходя из имеющихся симптомов, можно будет только после анализа положения травмированной конечности и ряда других диагностических процедур (к примеру, при подозрении на перелом костей таза врачи делают рентген).
Классификация
Существует четыре разновидности описанной проблемы, а их классификация выполняется на основании направления головки кости бедра. К ним относят:
- задневерхний (головка будет размещена позади крыла подвздошной кости);
- задненижний (головка находится возле седалищной кости);
- передневерхний (головка размещена перед крылом подвздошной кости);
- передненижний (головка размещена рядом с лобковой костью).
Задние разновидности вывихов бедра встречаются более часто, примерно в 3-5 раз чаще, нежели передние.
Первая помощь
Разумеется, при малейшем подозрении на столь сложное повреждение необходимо сразу же обратиться к врачу, вызвав бригаду скорой помощи. После госпитализации под наркозом врач выполнит вправление вывиха.
Ни в коем случае нельзя самостоятельно пробовать справиться с этой проблемой, так как одно неосторожное действие может значительно усугубить ситуацию или даже вызвать инвалидность, однако нужно оказать помощь пока не приехали врачи:
Тот самый запрещенный к показу выпуск, за который Эрнст уволил Малахова!
Суставы и хрящи вылечатся за 14 дней с помощью обычного…
- Если вы случайно оказались с пострадавшим человеком, то до приезда специалистов можно дать ему обезболивающее (по возможности внутримышечно) и зафиксировать в неподвижном положении поврежденную конечность. Можно воспользоваться подручными материалами в виде палок или арматуры, предварительно обмотанных бинтом.
- В качестве альтернативного варианта фиксации, можно примотать пострадавшую ногу к здоровой. Главное, чтобы во время иммобилизации она находилась в таком же положении, как и сразу после повреждения.
- Облегчить состояние потерпевшего можно и при помощи холодного компресса, наложенного на область тазобедренного сустава. В виде охладителя подходит пузырь со льдом или же обычная ткань, смоченная в холодной воде.
- Выполнив указанные манипуляции, остается ждать приезда скорой помощи, ведь перевозить пострадавшего в легковом автомобиле, необорудованном всем необходимым, крайне нежелательно.
Диагностика
Пострадавшего будет ждать диагностический этап, который заключается в:
- осмотре врачом травматологом (специалист осматривает и ощупывает поврежденный сустав),
- рентгенографии, которая проводится в обязательном порядке (снимки, обычно, делаются в двух проекциях: сбоку и спереди),
- компьютерной и магнитно-резонансной томографии.
Последние диагностические процедуры назначают не всегда, а только в тех случаях, когда рентгенографического исследования недостаточно для постановки окончательного диагноза.
В большинстве случаев, вывих бедра диагностировать несложно, но важно узнать о его особенностях и правильно указать проблему.
Лечение
Пострадавшего с вывихом бедра ожидает вправление головки кости в ее естественное положение. Для этого врачи используют несколько методик: Кефера-Кохера, Джанелидзе-Коллена, Депре-Бигелоу. Поскольку данная процедура достаточно болезненная, чаще всего, ее проводят под местной анестезией, хотя в особо сложных случаях может использоваться и общий наркоз.
Чтобы оценить правильность вправления необходимо сделать повторную рентгенограмму бедра или компьютерную томографию.
После процедуры, на поврежденную конечность накладывают гипс (от поясницы и до самых пальцев на ногах) так, чтобы он фиксировал сразу три сустава: голеностопный, коленный и тазобедренный. В некоторых ситуациях может потребоваться наложение вытяжения скелетного типа на срок 3-4 недели.
Также вы можете узнать, посмотрев данный видеоролик, как проводится процедура вправление вывиха бедра по методу Кохера.
Процедура предусматривает проведение металлической спицы через большеберцовую кость и подвешивание к ней груза. На все это время пациенту назначается постельный режим, а по истечении месяца еще 8-10 недель запрещается нагружать поврежденную конечность (ходить можно только с использованием костылей). Чаще всего, полное восстановление происходит только спустя три месяца.
Если вправление вывиха бедра произошло сразу после травмирования, то есть вы быстро сориентировались что делать, то дальнейший прогноз вполне благоприятный.
Реабилитационный период
Вывих бедра — травма достаточно тяжелая, а значит как лечение, так и последующий реабилитационный период имеет некоторые особенности и предусматривает четкое следование всем предписаниям врача.
Скорость вашего восстановления после перенесенной травмы во многом зависит от своевременности и правильности всех реабилитационных мероприятий:
- Массаж — первый вид реабилитационных мероприятий. Основной целью курса подобных процедур является нормализация кровотока в пораженной конечности, снижение болевых ощущений, ускорение процесса рассасывания отечности, повышение тонуса мышц и быстрое восстановление движений.
- Лечебная физкультура начинается в период, когда пациенту еще предписан постельный режим и состоит из трех основных этапов:
- сначала выполняются наиболее простые упражнения и в минимальном количестве, направленные на восстановление кровотока в ноге;
- затем, простые движения начинают выполняться более интенсивно и направлены на восстановление подвижности в тазобедренном суставе;
- третий этап предусматривает выполнение комплекса упражнений, после которого можно будет оказывать на поврежденную ногу полноценные нагрузки.
- Физиотерапия — это курс упражнений, который подбирают с учетом особенностей травмы каждого пациента и зависит от ее тяжести, вида лечения и возможностей клиники. К основным методам физиотерапии в реабилитационный период после лечения вывиха бедра относят УВЧ, диадинамические токи, магнитотерапию и разные тепловые процедуры.
- Санаторно-курортное лечение предусматривает использование термальных вод, лечебных грязей и других возможностей, специально отведенных для этого мест — специализированных курортов и санаториев.
Профилактика
Для того чтобы мозоли на мизинцах ног не появлялись, человек должен постоянно придерживаться определенных правил профилактики:
- При выборе обуви рекомендуется следить за тем, чтобы она полностью совпадала размеру ноги.
- Лучше всего отдавать предпочтение обуви, которая производится из натуральной ткани.
- Перед тем, как надеть обувь в первый раз, рекомендуется воспользоваться антибактериальным пластырем. Его накладывают на места возможного появления образования.
- Достаточно эффективным профилактическим средством является карандаш, действие которого направлено на борьбу с мозолями.
- Если кожа пациента является незащищенной, то обувать закрытую обувь ему не рекомендуется.
- К выбору носков и колготок необходимо подходить ответственно. Они должны точно соответствовать размеру ноги.
- При наличии склонности к потливости ног рекомендуется постоянно проводить борьбу с данным патологическим состоянием. В данном случае используется тальк, а также разнообразные присыпки.
- Женщинам рекомендуется регулярно менять обувь на высоких каблуках и на тонкой подошве.
- Человек должен постоянно ухаживать за ногами. С этой целью регулярно проводятся гигиенические процедуры, а также применяются специальные крема.
- При частом травмировании ног рекомендуется использование специальной ортопедической обуви.
Как дома вылечить мозоли на мизинце, расскажет это видео:
Своевременная и правильная профилактика мозолей позволит устранить возможность их образования.
Мозоли в области мизинцев ног появляются достаточно часто. У человека могут в этом месте развиваться разнообразные виды образований. Для того чтобы обеспечить правильное лечение, необходимо определить тип мозоли. С целью терапии образований используются народные рецепты или аптечные препараты.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры паталогической анатомии и патологической физиологии
Большинству из нас сложно представить себе решение обычных бытовых задач и профессиональную деятельность без пальцев. На ногах они нужны для опоры и правильной ходьбы, на руках мелкая моторика позволяет не только осуществлять необходимые навыки самообслуживания, но и обеспечивают письмо.
К сожалению, в жизни случаются ситуации, когда стопы и кисти подвергаются необратимым изменениям, при которых все органосохраняющие методы лечения не могут обеспечить сохранение тканей, поэтому возникает необходимость в ампутации пальца.
Ампутации ввиду травматичности и стойкого неудовлетворительного результата проводят только в тех случаях, когда возможности более щадящего лечения исчерпаны либо оно неосуществимо по причине обширности поражения. Иными словами, такую операцию проведут тогда, когда сохранение пальца попросту невозможно:
- Травматические повреждения, отрывы пальцев, сильное размозжение мягких тканей;
- Тяжелые степени ожогов и отморожений;
- Некроз пальцев по причине сосудистых расстройств (сахарный диабет, в первую очередь, тромбозы и эмболии сосудов кистей и стоп);
- Острые инфекционные осложнения травм – сепсис, абсцесс, анаэробная гангрена;
- Трофические язвы, хронический остеомиелит костей пальцев;
- Злокачественные опухоли;
- Врожденные пороки костно-суставного аппарата пальцев, в том числе ампутации пальцев ног с целью пересадки их на руку.
После удаления пальцев рук и ног больной становится инвалидом, жизнь его существенно меняется, поэтому вопрос о необходимости такого вмешательства решается консилиумом врачей. Конечно, хирурги до последнего будут пытаться использовать все доступные способы сохранения пальцев кистей и стоп.
Если лечение необходимо по жизненным показаниям, то согласие больного необязательно. Случается, что пациент не соглашается на операцию и абсолютных показаний к ней нет, но оставление больного пальца может вызвать серьезные осложнения, в том числе, и смерть, поэтому врачи стараются разъяснить больному и его родственникам необходимость удаления пальцев и получить согласие как можно быстрее.
Укорочение конечностей
Укорочение конечностей
– это уменьшение длины одной конечности относительно другой либо уменьшение длины обеих конечностей, при котором нарушаются пропорции человеческого тела. Небольшое укорочение (1-2 см) широко распространено и не имеет клинического значения.
Значительное укорочение нижних конечностей, особенно одностороннее, проявляется нарушениями опоры и ходьбы, может провоцировать ряд заболеваний суставов и позвоночника. Диагноз выставляется после проведения специальных измерений.
Возможна коррекция стельками и ортопедической обувью, при тяжелых укорочениях конечность удлиняют при помощи аппарата Илизарова.
Укорочение конечностей – широко распространенное явление. Незначительная разница в длине нижних конечностей выявляется у 90% людей.
В числе причин называют доминирование одного из полушарий головного мозга, нарушения осанки и неправильные мышечные стереотипы, оказывающие влияние на формирование организма в период роста ребенка.
Разница в длине ног до 1-2 см незаметна даже самому пациенту и обнаруживается только при проведении специальных исследований. Укорочение одной конечности более чем на 3-5 см вызывает заметный перекос таза и доставляет человеку неудобства при ходьбе.
Укорочение конечностей
Укорочение конечностей может быть односторонним и двухсторонним.
Симметричное двухстороннее укорочение выявляется при ахондроплазии и некоторых других генетически обусловленных заболеваниях и проявляется несоответствием пропорций туловища и конечностей.
Несимметричное двухстороннее укорочение наблюдается при аномалиях развития верхних и нижних конечностей. Причиной одностороннего укорочения может стать травматическое повреждение, опухоль, инфекционный процесс или порок развития.
В травматологии и ортопедии выделяют следующие виды одностороннего укорочения:
- Истинное
. Образуется при органическом поражении кости. Обнаруживается при посегментном измерении длины конечностей. Сумма длин бедра и голени с одной стороны меньше, чем с другой. Возникает вследствие неправильно сросшихся переломов, пороков развития, опухолей и некоторых инфекционных заболеваний (туберкулеза, сифилиса). - Относительное
. Образуется при нарушениях соотношений между сегментами конечности. Субъективно одна конечность выглядит короче другой, но при измерении обнаруживается, что длины голеней и бедер одинаковы. Возникает из-за смещения суставных концов кости вследствие внутрисуставных переломов и врожденных вывихов. - Кажущееся
. Образуется вследствие вынужденного сгибания. Как и в предыдущем случае, длина ног субъективно кажется разной, но измерения подтверждают, что длина сегментов одинакова. Причиной кажущегося укорочения может стать артрит, артроз, опухоль суставных концов кости или посттравматическая контрактура.
Если у одного больного имеется несколько видов укорочения конечности (например, уменьшение длины бедра вследствие неправильно сросшегося перелома бедренной кости в сочетании со сгибательной контрактурой коленного сустава), говорят о суммарном укорочении. Суммарное укорочение определяют, подкладывая под стопу дощечки различной толщины до тех пор, пока передние верхние ости таза не окажутся на одном уровне.
Уменьшение длины конечности более чем на 5 см обычно сопровождается хромотой и хорошо заметно даже без проведения специальных измерений.
Менее выраженная разница в длине ног иногда визуально не определяется, поскольку компенсируется наклоном таза и искривлением позвоночника. Хромота может отсутствовать.
Настороженность должна вызвать разница в уровне расположения подколенных ямок, верхних полюсов надколенников, больших вертелов, передних и задних верхних подвздошных остей.
Даже небольшое укорочение конечностей нельзя считать безобидным явлением, поскольку оно ведет к нарушению нормальных анатомических соотношений между частями тела при стоянии и ходьбе.
Нарушается соосность суставов, туловище и конечности несколько смещаются и скручиваются, чтобы обеспечить нормальное вертикальное положение тела, возникают так называемые компенсаторные деформации.
Нагрузка на одну ногу увеличивается, таз перекашивается.
Позвоночник при укорочении одной конечности до 1,3 см. образует С-образный изгиб, при укорочении более 1,3 см. – S-образный изгиб. Со временем нарушение осанки становится фиксированным, может развиться сколиоз. Мышцы постоянно пребывают в состоянии повышенного напряжения.
Появляются боли в спине, суставах и мышцах, быстрая утомляемость, тяжесть в стопах и голенях после ходьбы. Ухудшается кровоток, страдает лимфатическая система.
При длительном существовании патологии возможно развитие остеохондроза, коксартроза и гонартроза, а также усугубление плоскостопия.
Для уточнения выраженности и характера укорочения измеряют абсолютную и относительную длину конечности и длину каждого сегмента, используя в качестве ориентиров видимые костные выступы (лодыжки, верхний полюс надколенника, суставную щель коленного сустава, большой вертел и верхнюю переднюю ость подвздошной кости). Измерения проводят при полностью разогнутых ногах, при поочередном сгибании тазобедренных и коленных суставов и при одновременном сгибании крупных суставов конечности. Для выявления относительного и кажущегося укорочения применяют специальные тесты.
Перечень дополнительных исследований зависит от локализации и предполагаемой причины укорочения. При старых переломах, опухолевых процессах и инфекциях назначают рентгенографию голени или рентгенографию бедра.
При артрозах выполняют рентгенографию коленного сустава, рентгенографию тазобедренного сустава или артроскопию коленного сустава. При подозрении на поражение мягких тканей используют данные МРТ.
По показаниям пациентов направляют на консультации к онкологу, фтизиатру, венерологу, инфекционисту, ревматологу и другим специалистам.
Лечение данной патологии осуществляют ортопеды-травматологи. При небольших укорочениях обычно проводится консервативная коррекция – для устранения разницы в длине ног используют специальные стельки или ортопедическую обувь.
При значительных укорочениях тактика определяется индивидуально и зависит от причины изменения длины конечности, возраста больного, состояния его здоровья и других факторов.
Самым популярным и эффективным методом оперативного лечения укорочений является удлинение конечности с использованием аппарата Илизарова.
Аппарат Илизарова позволяет удлинять голень на 8-10 см, а бедро – на 5-6 см. Следует учитывать, что увеличение длины сегмента осуществляется постепенно и может продолжаться до полугода и более.
Установка аппарата на голень сравнительно легко переносится больными, поскольку позволяет сохранять достаточную подвижность, мало препятствует движениям в суставах конечности и т. д. Установка аппарата на бедро переносится тяжелее, поскольку существенно ограничивает передвижение и самообслуживание.
В течение всего периода лечения пациенты выполняют специальные упражнения, направленные на предотвращение атрофии мышц и сохранение подвижности суставов. Функциональные результаты хорошие.
Источник: https://www.KrasotaiMedicina.ru/diseases/traumatology/limb-shortening
Подготовка к операции
Подготовка к операции зависит от показаний к ее проведению и состояния пациента. При плановых вмешательствах предстоит обычный перечень анализов и исследований (кровь, моча, флюорография, кардиограмма, тесты на ВИЧ, сифилис, гепатиты, коагулограмма), а для уточнения характера поражения и предполагаемого уровня ампутации проводят рентгенографию кистей и стоп, ультразвуковое исследование, определение достаточности работы сосудистой системы.
Если возникает необходимость в срочной операции, а тяжесть состояния определяется наличием воспаления, инфекционными осложнениями и некрозами, то при подготовке будут назначены антибактериальные средства, инфузионная терапия для уменьшение симптомов интоксикации.
Во всех случаях, когда планируется операция на кистях и стопах, отменяются кроверазжижающие средства (аспирин, варфарин), а о приеме препаратов других групп следует обязательно предупредить лечащего врача.
Анестезия при ампутации пальцев – чаще местная, которая более безопасна, особенно, в случае тяжелого состояния больного, но довольно эффективна, ведь боли ощущаться не будет.
В процессе подготовки к ампутации или экзартикуляции пальцев пациента предупреждают о ее результате, возможно – понадобится консультация психолога или психотерапевта, которые могут помочь уменьшить предоперационное волнение и предупредить тяжелую депрессию уже после лечения.
Ампутация пальцев на руках
Главным показанием к ампутации пальцев кисти считается травма с полным или частичным их отрывом. При отрыве перед хирургом стоит задача закрыть кожный дефект и предотвратить образование рубца. В случае сильного размозжения мягких тканей с их инфицированием возможностей для восстановления адекватного кровотока может не быть, и тогда ампутация – единственный способ лечения. Также ее проводят при омертвении мягких тканей и элементов суставов пальца.
Если в ходе травмы возникло несколько переломов, костные отломки сместились, а результатом органосохраняющего лечения станет неподвижный искривленный палец, то операция тоже необходима. В таких случая отсутствие пальца несет гораздо меньший дискомфорт при использовании кисти, нежели его наличие. Это показание не относится к большому пальцу руки.
Еще одним поводом к ампутации пальцев рук могут стать повреждения сухожилий и суставов, при которых сохранение пальца чревато его полной неподвижностью, нарушающей работу остальных пальцев и кисти в целом.
распределение ампутаций пальцев и кисти по распространенности
Выбор высоты ампутации зависит от уровня повреждения. Всегда учитывается тот факт, что неподвижная или деформированная культя, плотный рубец намного больше мешают работе рукой, нежели отсутствие всего пальца или отдельной его фаланги. При ампутации фаланг длинных пальцев нередко проводится слишком щадящая операция.
При формировании культи важно обеспечить ее подвижность и безболезненность, кожа на конце культи должна быть подвижной и не причинять боли, а сама культя не должна быть колбовидно утолщена. Если технически нет возможности воссоздать такую культю, то уровень ампутации может быть выше, нежели край повреждения пальца.
При операциях на пальцах важное значение имеет и локализация поражения, и профессия больного, и его возраст, поэтому существует ряд нюансов, которые хирурги знают и обязательно учитывают:
- При ампутации большого пальца стараются сохранить как можно большую по длине культю, на безымянном и среднем пальцах сохраняются даже короткие культи для стабилизации всей кисти при движениях;
- Невозможность оставить оптимальную длину культи пальца требует его полного удаления;
- Важно сохранение целостности головок пястных костей и кожи промежутков между пальцами;
- Мизинец и большой палец стараются сохранить максимально целым, иначе возможно нарушение опорной функции кисти;
- Необходимость ампутации сразу нескольких пальцев требует пластической операции;
- При сильном загрязнении раны, риске инфекционных поражений и гангрены пластические и щадящие операции могут быть опасны, поэтому проводится полная ампутация;
- Профессия больного сказывается на уровне ампутации (у лиц умственного труда и тех, кто выполняет тонкую работу руками, важно проведение пластики и максимальное сохранение длины пальцев, у тех, кто занят физическим трудом, для скорейшей реабилитации может быть проведена ампутация в максимальном объеме);
- Косметический результат важен для всех пациентов, а у некоторых категорий больных (женщины, люди публичных профессий) он приобретает решающее значение при планировании типа вмешательства.
Экзартикуляция – это удаление фрагментов или всего пальца на уровне сустава. Для обезболивания вводят анестетик в мягкие ткани соответствующего сустава или в область основания пальца, затем сгибаются и защищаются здоровые пальцы, а оперируемый сгибается максимально, и с тыльной стороны над суставом делается кожный разрез. При удалении ногтевой фаланги разрез идет на 2 мм отступя в сторону конца пальца, средней – на 4 мм и всего пальца – на 8 мм.
После рассечения мягких тканей пересекаются связки боковых поверхностей, скальпель попадает внутрь сустава, фаланга, которая подлежит удалению выводится в разрез, остальные ткани пересекаются скальпелем. Рана после ампутации укрывается кожными лоскутами, выкроенными из ладонной поверхности, а швы обязательно располагают на нерабочей стороне – тыльной.
Максимальная экономия тканей, формирование лоскута из кожи ладонной поверхности и расположение шва на наружной – основные принципы всех способов ампутации фаланг пальцев.
Классификация синдактилии пальцев
Аномалия имеет разные типы и формы, степени развития. Поэтому по видам ее разделяют на:
- Мягкотканную. Пальцы соединены тонкой связкой или кожной перемычкой.
- Костную. На разном протяжении слияния присутствует костная ткань.
Синдактилия бывает полной и неполной. Первый случай диагностируется при сращении, которое достигает кончиков пальцев и ногтей. При неполной синдактилии оно доходит до суставов. Простая патология представляет собой сросшиеся нормально сформированные пальцы. При сложной они имеют аномалии связок, сухожилий, костей и суставов.
Патологию делят на генетические типы:
- 1-й (зигодактилия) представляет собой мягкотканое соединение 3-го и 4-го пальцев рук, 1-го и 2-го – ступней,
- 2-й (синполидактилия) бывает при сращении 3-го и 4-го пальцев рук, дополняемом удвоением мизинца, тех же особенностях 4-го и 5-го пальцев ног с придатком у последнего,
- 3-й диагностируется при полном двустороннем сращении 4-го и 5-го пальцев, укороченном мизинце,
- 4-й (синдактилия Газа) отличается полным двусторонним мягкотканным соединением пальцев, из-за чего кисть похожа на ложку,
- 5-й характеризуется сращением, которое соединяет пястные и плюсневые кости в большинстве случаев кожной синдактилии 3-го и 4-го пальцев рук, 2-го и 3-го – ног.
Аномалия чаще бывает односторонней и развивается на руках.
Ампутация пальцев ног
В отличие от пальцев рук, которые наиболее часто подвергаются травматическим повреждениям, приводящим на стол к хирургу, на стопе и ее пальцах необходимость в операции возникает при ряде заболеваний – сахарный диабет, эндартериит, атеросклероз с гангреной дистальных отделов ног.
Ампутация пальца ноги в связи с сахарным диабетом проводится довольно часто в общехирургических отделениях. Нарушение трофики приводит к сильной ишемии, трофическим язвам и, в конечном итоге, к гангрене (некрозу). Сохранить палец невозможно, и хирурги решают вопрос о его ампутации.
Стоит отметить, что далеко не всегда при диабете есть возможность ограничиться удалением одного пальца, ведь питание нарушено, а, значит, на адекватную регенерацию в области рубца остается только надеяться. В связи со значительными расстройствами кровоснабжения мягких тканей при различных ангиопатиях хирурги часто прибегают к более травматичным операциям – экзартикуляциям всех пальцев, удалению части стопы, всей стопы с участком голени и т. д.
При ампутации пальцев стопы должны быть соблюдены основные принципы таких вмешательств:
- Максимально возможное сохранение кожи со стороны подошвы;
- Сохранение работы сгибателей, разгибателей и других структур, участвующих в разнонаправленных движениях стоп, чтобы обеспечить в дальнейшем равномерную нагрузку на культю;
- Обеспечение подвижности суставного аппарата стоп.
При небольших по объему поражениях (отморожение дистальных фаланг, например) возможна ампутация дистальной и средней фаланги без существенного нарушения функциональности стопы, исключение составляет большой палец, обеспечивающий опорную функцию, поэтому при необходимости его удаления действуют максимально экономно.
При ампутации второго пальца нужно оставлять хотя бы какую-то его часть, если это возможно в силу обстоятельств травмы или заболевания, так как при полной ампутации впоследствии возникнет деформация большого пальца.
Ампутации на стопах обычно производят по линии суставов (экзартикуляция). В иных случаях возникает необходимость в распиле кости, который чреват остеомиелитом (воспалением). Важно также сохранить надкостницу и прикрепить к ней сухожилия разгибателей и сгибателей.
Во всех случаях травм, отрывов, размозжений, отморожений пальцев стоп и иных поражений хирург исходит из возможности максимального сохранения функции опоры и ходьбы. В части случаев врач идет на определенный риск и не полностью иссекает нежизнеспособные ткани, но такой подход позволяет сохранить максимальную длину пальцев и избежать резекции головок костей плюсны, без которых невозможна нормальная ходьба.
Техника экзартикуляции пальцев ноги:
- Разрез кожи начинают по складке между пальцами и плюсной на подошвенной стороне стопы с таким расчетом, чтобы оставшийся кожный лоскут был как можно длиннее, самый длинный – в зоне будущей культи первого пальца, так как там располагается самая крупная по размеру плюсневая кость;
- После разреза кожи пальцы максимально сгибаются, хирург вскрывает суставные полости, рассекает сухожилия, нервы и перевязывает сосуды пальцев;
- Образовавшийся дефект закрывают кожными лоскутами, располагая швы с тыльной стороны.
Если причиной ампутации пальцев стала травма с загрязнением раневой поверхности, гнойный процесс при гангрене, то рану наглухо не ушивают, оставляя в ней дренажи для профилактики дальнейшего гнойно-воспалительного процесса. В других случаях может быть наложен глухой шов.
Заживление после ампутации пальцев стоп требует назначения обезболивающих средств, своевременной обработки швов и смены повязок. При гнойном процессе обязательны антибиотики, инфузионная терапия проводится по показаниям. Швы удаляют на 7-10 день. При благоприятном заживлении после первичной операции пациенту может быть предложено проведение реконструкции и пластики, а также протезирование для облегчения работы, ходьбы, опоры на стопу.
Восстановление после удаления пальцев ног требует выполнения упражнений лечебной физкультуры, направленных на развитие мышц, а также формирование новых навыков использования оставшейся части ноги.
Пластическая хирургия ног: показания и противопоказания
В современном мире очень много девушек, да и, пожалуй, мужчин, которые имеют высокие требования к своей внешности. Большое внимание уделяется и внешнему виду ног.
Но не часто женщина может похвастаться изяществом своих ножек, а мужчина — силой и красивым рельефом. Причины наличия недостатков ног могут быть разными, к примеру, наследственность или какая-нибудь травма.
Пластическая хирургия ног предусматривает исправление внешних недостатков различного происхождения. Чересчур худощавые ноги или присутствие асимметрии ног легко исправить с помощью пластики.
Хирургическое вмешательство по коррекции ног доступно для женского и мужского пола различных возрастов. Исключение составляет только возраст до 18 лет.
Самой распространенной проблемой, которую решает хирургическая пластика ног, является наличие кривизны. Как правило, выделяют кривизну двух видов.
- Один из видов соответствует образованию костьми ног формы «о», в этом случае колени смотрят в разные стороны, и вывернуты икры.
- Второй вид — кривая форма «х». В этом случае колени расположены близко, а икры направлены по сторонам.
Пластическая хирургия ног способна исправить кривизну ног посредством коррекции мягких тканей и рельефа ног. Результатом пластики являются красивые и изящные ноги.
Показания пластики ног включают следующие пункты:
- Худощавые ноги без характерного рельефа. В таком случае таз пациента может быть и широким, и узким, и средних размеров.
- Дефекты голеней асимметричного характера.
- Характерная кривизна по формам силуэта.
Также следует помнить и о том, что пластическая хирургия ног может осуществляться в определенных условиях со стороны пациента.
Противопоказания к хирургической пластике включают:
- заболевания внутренних органов организма;
- онкологические заболевания;
- плохая свертываемость крови;
- ухудшенное кровообращение в нижних конечностях пациента;
- наличие сахарного диабета;
- возраст до 18 лет.
Хирургическое вмешательство по пластике ног осуществляют посредством внедрения силиконовых имплантатов. С помощью имплантатов рельеф ног становится идеальным.
На первой консультации у врача определяется необходимый вид пластической хирургии ног для пациента.
Операция пластики ног предусматривает предварительное обследование пациентов, которое включает рентгеновский снимок и сдачу необходимых анализов. Перед операцией нельзя курить и распивать спиртные напитки, а также принимать определенные медицинские препараты.
Также врач может назначить специальные средства противовоспалительного действия перед проведением операции.
Коррекцию ног проводят посредством разреза под коленом, после чего размещают силиконовый имплантат. Главное правило при такой процедуре — правильное расположение имплантата, чтобы не было посторонних ощущений при контактах. Операция проводится под общей анестезией и занимает пару часов.
После пластической хирургии ног необходимо носить специальное компрессионное белье на протяжении месяца или немного больше. Швы снимают после двух недель с момента пластики.
После проведения операции пациент остается в клинике на некоторое время. Врачи рекомендуют около двух месяцев после пластики ног не утруждаться физическими нагрузками и стрессовыми ситуациями.
Пластика ног является результативным и очень эффективным вариантом исправления недостатков ног. К тому же, результат после операции сохраняется до конца жизни.
Травматическая ампутация
Травматическая ампутация – это частичный или полный отрыв пальцев или их участков в ходе травмы. Хирургическое лечение при таких повреждениях имеет некоторые особенности:
- Операция проводится только при стабильном состоянии больного (после выведения из шока, нормализации работы сердца, легких);
- При невозможности пришить обратно оторванную часть палец удаляется полностью;
- При сильном загрязнении и риске инфицирования обязательна первичная обработка раны, когда удаляются нежизнеспособные ткани, сосуды перевязываются, а швы накладываются позже либо производится повторная ампутация.
Если ампутированные пальцы доставлены вместе с пациентом, то хирург учитывает срок их хранения и жизнеспособность тканей. При температуре +4 градуса пальцы могут храниться до 16 часов, если она выше – не более 8 часов. Температура хранения менее 4 градусов опасна отморожением тканей, и тогда пришивание пальца на место станет невозможным.
Как бы аккуратно ни была проведена операция по ампутации пальцев рук и ног, полностью исключить последствия невозможно. Самыми частыми из них становятся гнойные осложнения в случае травматических ампутаций, прогрессирование некротического процесса при сосудистых заболеваниях, диабете, формирование плотного рубца, деформации и неподвижность пальцев, что особенно ощутимо на руках.
Для профилактики осложнений важно тщательное соблюдение техники ампутации и правильный выбор ее уровня, в послеоперационном периоде обязательно восстановление с привлечением физиотерапевтических методов и лечебной физкультуры.
Лечение артрита пальцев рук – диета+народные средства
Часто приходится видеть людей пожилого возраста с обезображенными суставами рук. «Причина этого – старость», – так кажется сначала. Но, увы, это далеко не так. Этим заболеванием страдают и молодые люди. Артрит пальцев рук – довольно распространённая болезнь.
Воспалительный процесс может возникнуть абсолютно в любом суставе. Чаще всего им поражены мелкие суставы пальцев рук. Большие неудобства и невыносимые боли вызывает артрит суставов пальцев рук. Во время болезни сильная боль сопровождается и местными изменениями на коже (покраснение, опухоль), появлением у больного лихорадки.
Разновидности заболевания
Артрит, который поражает пальцы рук, – болезнь довольно коварная. Бывает, что на фоне относительного здоровья она внезапно врывается в жизнь человека, причем сразу в острой форме. Специалисты классифицируют заболевание как артрит инфекционный, ревматоидный и обменный.
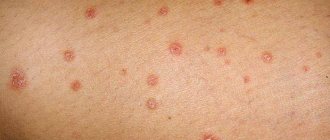
- Инфекционный артрит на пальцах появляется на фоне инфекции. В этой ситуации необходимо устранить болевые ощущения. Проявления артрита видно на фото.
- Обменный артрит возникает в результате накопления в крови пурина, который содержится в мясе в большом количестве. Избыток этого вещества нарушает обменный баланс. Это, в свою очередь, вызывает концентрацию мочевой кислоты в крови, что в будущем может привести к более серьезному заболеванию – подагре. При заболевании этого вида артрита у больных возникает сильная боль в фалангах пальцев, на них образуются шишки.
- Ревматоидный чаще всего появляется уже в пожилом возрасте, реже – у детей. Главными причинами считают переохлаждение, наследственность, травмы, инфекционные болезни, возраст. Как правило, этот вид артрита пальцев рук и ног проявляется после физических длительных нагрузок. В пальцах возникает ощущение дискомфорта, кожа краснеет, появляется припухлость.
Симптомы болезни
Чтобы знать, с чем бороться, необходимо чётко уяснить симптомы артрита суставов пальцев рук для своевременного обращения за квалифицированной помощью. Заболевание довольно коварное, оно выбирает себе жертву даже среди молодых. По мнению врачей, с каждым годом болезнь становится моложе.
- Самый первый и тревожный симптом – повышение температуры. Человек может казаться абсолютно здоровым, и резкий скачок отметки на термометре приведёт в полное замешательство.
- Несколько дней мучает озноб, а иногда и лихорадка.
- Присоединившиеся к этому вялость и полное бессилие усугубляют и без того неприятную ситуацию.
- Кроме того, появляется головокружение, пропадает аппетит.
- К этому добавляется незамедлительно следующий симптом – сильная боль и ломота в суставах рук. Боль может быть самой разной: от вялой, ноющей до режущей и острой.
- Далее внимательно рассматриваем внешний вид руки. Припухлость, покраснение вокруг сустава – явный признак. А если при этом вы чувствуете сильную скованность, то понятно, что это симптомы артрита суставов пальцев рук, которые теперь с каждой минутой будут только усиливаться.
Чаще всего начинается артрит большого пальца руки, и если болезнь не начать лечить, то она перекидывается на другие пальцы.
Болезнь довольно стремительно развивается. При первых же подозрениях незамедлительно следует обратиться к специалистам для диагностики и назначения лечения. Если момент начала заболевания упущен и болезнь уже прогрессирует, вас ожидает много неприятных сюрпризов:
- воспаляется суставная сумка, выделяя при этом в избытке смазку;
- происходит разрушение хряща;
- сустав начинает деформироваться;
- пальцы теряют подвижность и скрючиваются.
Причины заболевания
Причины могут быть самые разные, насчитывают их около 150. Вот лишь некоторые из них:
- ушибы, травмы, операции на суставах;
- нарушение обмена веществ;
- сбой в работе желез внутренней секреции;
- инфекционные заболевания, вирусы;
- профессиональные, спортивные нагрузки;
- неправильное питание;
- переохлаждение;
- вредные привычки;
- экология;
- наследственность.
Очень важно: при появлении во время утреннего пробуждения чувства скованности, постоянных и повторяющихся болей или отёка, обратитесь за квалифицированной диагностикой. Ведь свойственные заболеванию артрит суставов пальцев рук причины могут оказаться неожиданными.
Лечение
Заболевание детально изучено. Разработаны специальные лекарственные препараты, которые помогают бороться с недугом. Если своевременно и комплексно начать лечение, то оно может быть довольно успешным. Если при первых же симптомах обратиться к врачам, можно не только спасти пациента от сильнейших болей, но и инвалидности.
Как лечить артрит, чтобы терапия была эффективной?
- Важно диагностировать и начать лечить на самых ранних стадиях.
- При инфекционном артрите назначают кортикостероиды, вакцины и антибиотики.
- Для снятия резких болей и воспаления используют анальгетики.
- Чтобы приостановить дегенеративный процесс, для восстановления хрящевой ткани будут применяться хондропротекторы. Если ожидаемый положительный эффект не наступает, специалисты назначают более сильные противоревматические препараты.
Больной артритом часто испытывает чувство раздражения, плаксивости, функции сна нарушены. Для улучшения состояния назначают успокаивающие средства и снотворное. Часто при заболевании используют и различные противовоспалительные и обезболивающие растирки, настои, кремы или мазь. Не лишним будет употребление витаминов, лучше в форме инъекций. Это не только снизит проявления болевого синдрома, но и улучшит состояние нервной системы.
Лечение артрита пальцев рук даёт положительный результат, если применяется в комплексе с физиотерапией (электрофорез, диадинамотерапия, УВЧ, ультразвук, магнитотерапия). В стадии ремиссии больному можно предложить грязевые аппликации и водолечение. К каждому пациенту должен быть только индивидуальный подход.
Как лечить артрит народными средствами
Не только лекарственная терапия может дать положительную динамику. Когда речь идет о том, чтобы проводить лечение народными средствами, то обычно использую мази и компрессы с горчицей, мумие, голубой глиной. Не следует забывать также и об отварах и настоях из лечебных трав. Во всяком случае, любое лечение следует начинать только после диагностики и консультации со специалистами. К примеру, хороший эффект дает применение мази из желтка одного яйца и чайной ложки скипидара и яблочного уксуса. Все это перемешивается до однородной массы и втирается в кожу до тех пор, пока полностью не впитается.
Как облегчить течение болезни
Существует несколько правил, которых необходимо придерживаться во время болезни, чтобы легче её переносить:
- нагрузку на суставы пальцев нужно сводить к минимуму;
- ежедневные упражнения для растяжки проводить с умеренной интенсивностью;
- назначения врача необходимо выполнять беспрекословно;
- обеспечивать хороший ночной отдых;
- при острых состояниях артрита диета должна быть строгой.
В частности, диета содержит следующие рекомендации: нужно употреблять ежедневно определенное количество продуктов каждой группы:
| Группа | Количество порций (минимум) |
| Фрукты и овощи | 2 / 3 |
| Зерновые и хлеб | 6 |
| Молоко и молочные продукты | 2 |
| Нежирное мясо, рыба, бобовые, орехи, яйца | 1 |
Блюда нужно готовить с минимальным количеством жира и соли. Также следует употреблять достаточно жидкости, а алкоголь – в умеренных количествах.
Никто вам не скажет, излечитесь ли вы полностью от болезни или нет, но выполнение профилактических процедур и предписаний врачей значительно поможет облегчить состояние и продолжать жить полноценной жизнью.