Уважаемые друзья, про удаление восьмёрок, зубов мудрости, ретинированных и не очень, написано очень много (например, здесь>>, здесь>> и тут>>). В принципе, мануал данного хирургического вмешательства Вам хорошо известен и понятен.
Сегодня я предлагаю вам поговорить о менее известном и еще более непонятном, а именно – о том, что происходит в области хирургического вмешательства после того, как мы наложили швы и отправили пациента домой. Понимание этих процессов важно как для врачей (если мы действительно ищем способы снизить травматичность и повысить безопасность хирургических операций), так и для пациентов (для того, чтобы понимать, для чего вообще назначаются лекарства и даются рекомендации по послеоперационному режиму).
Ну и, в конце концов, вовсе не “золотые руки” определяют хорошего хирурга. Ибо мануалу, простой последовательности движений, можно научить даже обезьяну – и от этого врачом она не станет. Хороший хирург – это, прежде всего, “золотая голова”, умеющая думать, анализировать, интерпретировать и принимать правильные решения. Поэтому на всех своих лекциях, в докладах и на семинарах я призываю докторов тренировать именно голову. А руки… начнут правильно работать лишь после того, как правильно заработает голова.
Насколько непонятна наша сегодняшняя тема, я покажу вам, дорогие друзья, на простом примере.
Давеча были у меня на приемё две милые девушки. Одинаковые. Близнецы, то есть.
С одной и той же проблемой – ретинированными зубами мудрости и связанной с ними патологией прикуса.
В рамках подготовки к ортодонтическому лечению, мы решили удалить все зубы мудрости. Сначала с одной стороны, затем – с другой.
Операции девушкам проводились одна за другой, с разницей в 20 минут. Каждое из вмешательств заняло не более 15 минут. Как говорится, без каких-либо особенностей.
Близняшкам дали одинаковые рекомендации по послеоперационному режиму и сделали одинаковые назначения. Через день пригласили на первый послеоперационный осмотр.
Еще раз подчеркну: две совершенно одинаковые (в т. ч. генетически) девушки, две одинаковые операции, рекомендации, назначения…. Но, посмотрите на симптоматику послеоперационного периода:
Еще через день:
Как так получается, что у одной из них – значительный отёк и ярко выраженные послеоперационные явления, а у второй лишь слегка припухло? Из-за чего возникла эта разница? И что повлияло на развитие симптомов в каждом из двух идентичных случаев?
Отвечу Вам честно:
Безусловно, наиболее общие процессы, происходящие в нашем организме, например, дыхание, работа мышц, обмен веществ, регенерация и т. д., хорошо изучены – для этого у нас есть физиология, патофизиология, биохимия и много других полезных наук.
Но вот объяснить, почему, при прочих равных условиях, один человек легко переносит даже тяжёлые травмы, а другой – чуть ли не умирает от малейшей царапины, мы пока не в состоянии. Наш организм – та еще загадка. Мы о космосе и строении Вселенной сейчас знаем больше, чем о том, как работает наше тело. Именно поэтому – фиг его знает.
И, всё же, позвольте мне поделиться с вами тем, что позволяет нам прогнозировать симптоматику послеоперационного периода и, как следствие, правильно планировать хирургические вмешательства и делать их безопасными. Нет, ну серьезно – в нашей клинике мы могли бы сделать хоть пересадку почки, но не факт, что пациент бы остался жив – мы не умеем планировать подобное лечение и прогнозировать его последствия. Но, мы делаем много остеопластических операций – более трехсот в 2018 году, и доля неудач у нас крайне мала, ниже 2%. А всё потому, что мы понимаем остеопластику на уровне физиологии, гистологии, патоанатомии и биохимии, а это даёт нам возможность правильно оценивать риски и выбирать наиболее безопасный и результативный метод наращивания костной ткани.
Итак, мы только что закончили операцию, неважно, какую, и наложили последнюю шовную лигатуру.
Осмотрелись, проверили состоятельность швов и отправили пациента на контрольный снимок (опционально).
Во-первых, то, что любая хирургическая операция – это травма. Да, организму почти наплевать, выбили ли вам зуб в драке, либо его аккуратно удалил в драке стоматолог. Процессы, происходящие после травмы и сопоставимой по травматичности хирургической операции, почти идентичны.
Во-вторых, любая операционная рана в полости рта является инфицированной. Просто потому, что у здорового человека, даже при идеальной гигиене, во рту живёт целый зоопарк из всяких микробов, а в процессе операции они неизбежно попадают в зону операции. Создать абсолютно стерильные условия при операциях в полости рта невозможно. Да, и не нужно этого делать.
К счастью, за миллионы лет эволюции, человеческий организм научился решать эти две проблемы.
Ответом на любую травму (в т. ч. хирургическую операцию) является адаптивно-приспособительная реакция – воспаление. Она представляет собой каскад переходящих из одного в другой процессов, начинающихся выявлением чужеродных агентов и, заканчивающихся запуском восстановления поврежденных тканей.
Кроме того, наш организм научился настолько мирно сосуществовать со всем его внутриротовым зоопарком, что мы даже называем его “нормальной микрофлорой полости рта”. Для этого он создал совершенно уникальную систему местного иммунитета, которую не так уж просто пробить. Ну, судите сами – возникновение инфекционно-воспалительного очага в любой из костей нашего скелета – это, как минимум, пиздец остеомиелит, со всеми вытекающими. При этом, в челюстной кости может длительное время существовать прикорневая киста или гранулёма, – не что иное, как “пузырь с микробами”, но мы этого даже не замечаем.
А дальше – самое интересное.
После операции развивается воспалительный процесс, состоящий из трёх последовательных фаз: альтерации, экссудации и пролиферации. Часто между ними невозможно провести чёткую границу, однако, все эти фазы разной степени выраженности характерны для воспаления любого генеза. Зная их, можно легко можно объяснить всю послеоперационную симптоматику и возможные послеоперационные осложнения.
Уход за швами и раневой поверхностью
Главный послеоперационный риск – инфицирование раны. После интимной пластики эта опасность высока, в связи с близостью мочеиспускательного канала и анальной зоны. Чтобы избежать инфицирования и ускорить заживление, следует тщательно ухаживать за раной:
- Если в первые дни после процедуры из раны выделяется небольшое количество сукровицы, необходимо обработать ткани заживляющей мазью. При этом нежелательно наносить заживляющий состав непосредственно на слизистые оболочки. Лучше обрабатывать мазью гигиенические прокладки.
- После каждого посещения туалета нужно наносить на половые органы антибактериальный раствор. С этой целью используют специальные аптечные спреи. Использовать их следует 7-8 раз в день.
- Чтобы избежать перегрева раны и размножения инфекции, желательно часто менять гигиенические прокладки. Это ускорит рассасывание отека и заживление.
Через 7-10 дней после вмешательства послеоперационные раны затягиваются. Полное заживление тканей занимает не меньше месяца.
Пролиферация
Дааааа! Мы все живём и работаем ради пролиферации. Это самая ожидаемая для любого хирурга фаза воспаления. Характеризуется она миграцией клеток и управляющих их делением и диффенцировкой биологически активных веществ, а также запуском процессов регенерации поврежденных тканей. Фактически, пролиферация очень плавно переходит в регенерацию, что, в принципе, является основой такого лечения как наращивание костной ткани, имплантация и пластика десны.
Во время пролиферативной фазы происходит активное перемещение клеток-предшественников (фибробластов, остеобластов). Управляют этим перемещением гормоноподобные вещества (всего около тридцати соединений, самая известная для стоматологов группа – белки костного морфогенеза, BMP-I, BMP-II), образовавшиеся время предыдущих фаз воспаления. Параллельно с миграцией, запускаются процессы деления и дифференцировки клеток, уже находящихся области травмы-операции.
По сути, пролиферация является началом регенеративного процесса, с помощью которого наш организм восстанавливает свою целостность, а заодно – интегрирует имплантаты и биоматериалы. Мы много раз говорили о регенерации, например, здесь>>, здесь>> и тут>>, и еще много будем говорить, по мере изучения остеопластических операций и имплантации. И мы будем рассматривать её как отдельный процесс, в котором воспаление – это всего лишь стартовая точка, инициатор, не более.
К сожалению, не все ткани способны к пролиферации. Так, нервные волокна практически не регенерируют, зато у них хорошие возможности внутриклеточного восстановления (гиперплазия и гипертрофия). Скорость пролиферации у различных тканей и клеток также отличается: например, собственно соединительная ткань регенерирует гораздо быстрее, чем костная, поэтому при наращивании костной ткани, во избежания прорастания в графт, мы отделяем её барьерной мембраной. Подробнее об этом написано здесь>>
Про пролиферативную фазу нужно знать следующее:
– пролиферация не наступит без двух предыдущих стадий воспаления, альтерации и экссудации. Иначе говоря, не бывает созидания без предварительного разрушения.
– все необходимые для пролиферации компоненты появляются в послеоперационной ране, благодаря двум предыдущим фазам воспаления.
– в целом, для пролиферации нужны клетки и вещества, управляющие миграцией, делением и дифференцировкой этих самых клеток.
– пролиферацию можно рассматривать как начальную стадию регенерации. Получается, что не бывает регенерации без предшествующего ей воспалительного процесса.
– пролиферация – нелинейный процесс. Со временем, скорость и интенсивность пролиферации замедляются.
– управлять пролиферацией невозможно. Практически невозможно. Нельзя заставить клетки мигрировать, делиться и дифференцироваться быстрее, чем задумано природой. Максимум, что мы, доктора, можем сделать – это спокойно и уверенно провести пациента через две предыдущие фазы постоперационного воспаления, чтобы также спокойно и уверенно прошла пролиферация.
Когда можно вести половую жизнь?
После операции нужно воздержаться от интимной близости минимум в течение 3-4 недель. В первые дни негативное влияние может иметь даже возбуждение, поскольку это усиливает приток крови к половым органам. Чем дольше продлится период воздержания после хирургической коррекции интимных зон, тем быстрее пройдет заживление.
После реабилитации пациентка не теряет чувствительности интимных зон. Большинство женщин, решившихся на коррекцию, напротив, отмечают повышение качества половой жизни, усиление удовольствия от близости с партнером. Это связано с физическими и психологическими факторами.
Ограничения после интимной пластики
Минимум месяц после хирургической коррекции нужно соблюдать такие ограничения:
- отказаться от приема горячих ванн, посещения бань и саун;
- нежелательно носить узкое синтетическое белье;
- нельзя использовать средства гигиены, содержащие агрессивные химические компоненты;
- ограничить нагрузки, отказаться от тяжелого физического труда и занятий спортом;
- нельзя употреблять алкоголь и лекарственные препараты, влияющие на свертывающую систему крови.
Врачи рекомендуют на протяжении первого месяца реабилитации больше времени проводить в лежачем положении. Это способствует оттоку крови от генитальной зоны и быстрому уменьшению отечности. Также желательно соблюдать режим сна и бодрствования, избегать стресса, придерживаться принципов здорового питания.
Будут ли видны шрамы?
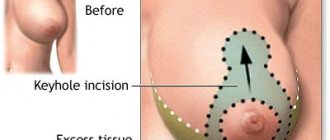
Цель интимной пластики – исправление физиологических и косметических дефектов половых органов. Квалифицированный хирург-гинеколог выполнит процедуру так, что ее следы будут совершенно незаметны. Чтобы шрамов не осталось, предпочтение следует отдавать именно хирургическому способу коррекции. Популярная сегодня лазерная методика вызывает огрубение тканей, коагуляцию сосудов и образование утолщенных темных зон.
В Центре эстетической интимной хирургии в Санкт-Петербурге все операции проводятся опытными хирургами после тщательного изучения проблемы пациентки. Это позволяет правильно выбрать методику и избежать послеоперационных осложнений. На протяжении всего реабилитационного периода врачи клиники поддерживают пациентку и мониторят ее состояние.
Все оперативные вмешательства выполняются в амбулаторном режиме, что предполагает нахождение в послеоперационной палате от двух до четырех часов под наблюдением оперирующего врача и анестезиолога, после операции необходимо выполнить ряд рекомендаций, которые зависят от вида хирургического вмешательства.
Экссудация
Альтерация плавно переходит в экссудативную фазу, во время которой плазма и клетки крови, тканевые макрофаги, лейкоциты и т. д. выходят в образовавшиеся при травме полости и/или межклеточное пространство. Развивается отёк межклеточного вещества, в котором всё еще идёт активный фагоцитоз и целый комплекс биохимических реакций, ведущих к образованию экссудата – жидкости, очень похожей на плазму крови, но содержащей большое количество белка, олигопептидов, целых и разрушенных клеток крови и тканей и т. д. В этот момент пациенты нередко отмечают: “Доктор, у меня из раны что-то течёт!”. Это и есть экссудативная фаза воспаления, обычный, в общем-то, этап послеоперационного периода.
Другое дело, что характер экссудата является важным признаком того, всё ли в порядке с послеоперационной раной. Чаще всего, мы наблюдаем серозный или серозно-фибринозный экссудат – полупрозрачную жидкость разной степени мутности, по вкусу и запаху слегка похожую на кровь. Такая экссудация – нормальное явление, говорящее о том, что с областью операции всё в порядке, постоперационное воспаление протекает так, как должно протекать.
А иногда из раны вообще ничего не выходит – всё лишнее скапливается в клетчаточных пространствах и полостях, постепенно исчезая за счёт осмоса. Такое случается, когда мы герметично ушиваем послеоперационную рану – например, при остеопластических операциях.
В случае утраты контроля за реабилитационным периодом, появляется гной – экссудат с высоким содержанием белка, лейкоцитов, погибших клеток тканей и микробов. Главное его отличие более-менее допустимого раневого отделяемого – это вязкость (очень густой), прозрачность (непрозрачный) и запах (неприятный). Какой-то серьезной опасности выходящий из послеоперационной раны гной не представляет, ведь это тоже способ удаления из организма всякой гадости. По мере того, как гадости становится меньше, гноетечение уменьшается и даже прекращается полностью. Если же гной, образуясь, рану не покидает или скапливается в клетчаточных пространствах и полостях – это уже абсцесс или флегмона, которые могут потребовать отдельного хирургического лечения.
Именно экссудацией объясняется увеличение послеоперационного отёка на 2-3 день после операции – сначала, вроде как, всё выглядит нормально, но потом припухлость нарастает, достигая своего максимума, обычно, на 2-3 день – и многие из-за этого очень переживают. Более того, некоторые пациенты оценивают качество проведенного хирургического лечения по величине образовавшегося отёка – мол, если отёка нет, то “хирург молодец”, а если он слишком уж большой – значит, “доктор чего-то начудил”.
Между тем, на выраженность отёка влияют множество факторов, от травматичности и длительности хирургического вмешательства до лабильности микроциркуляторного русла, гормонального фона и общего состояния организма. И надёжно предсказать величину, срок образования и исчезновения отёка, к сожалению, не представляется возможным. Посмотрите на близняшек в начале статьи – казалось бы, одинаковые люди и одинаковые операции, – но насколько разная послеоперационная симптоматика!
В целом, про экссудативную фазу воспаления нужно знать следующее:
– экссудация есть всегда, даже когда из раны “ничего не течёт”. Отёк области послеоперационной раны объясняется, в том числе, скоплением экссудата в мягких тканях.
– не каждый экссудат является гноем. Течение жидкости из раны – вовсе не повод распускать швы и немедленно что-то там ковырять-промывать. Сама по себе, экссудация не опасна.
– гнойный экссудат не образуется сразу после операции. Для образования гноя нужно время. Поэтому, если после операции опухла щека – это вовсе не значит, что там гной.
– отёк мягких тканей вовсе необязательно является “флюсом” в народном смысле этого слова или флегмоной (абсцессом) – в медицинском. При благоприятном течении послеоперационного периода, он проходит за несколько дней. Поймать момент, с которого “что-то идёт не так” может только доктор – вот почему важно находиться под наблюдением после операции.
– выраженность и величина послеоперационного отёка малопредсказуемы из-за множества влияющих на них факторов.
– по величине и выраженности отёка нельзя судить о качестве проведенного хирургического лечения.
Помимо удаления из организма воспалительных агентов, у экксудативной фазы есть еще одна важная функция, благодаря ей облегчается миграция клеток и биологически активных веществ, запускающих следующую фазу воспаления – пролиферацию.
Если выполнена операция гистероскопия
- Явка за результатами гистологического исследования через 10-21 день, информацию о сроках и возможности получения на сайте, раздел гистологическое исследование, или по телефону (812) 275-21-53.
- Половой покой 2 недели.
- Барьерная контрацепция (презерватив) 1 месяц, для пациенток репродуктивного возраста.
- Ограничение бассейн, сауна, ванна 2 недели, разрешено принимать душ.
- Ограничение физической нагрузки 24 часа, в течение 2 недель щадящий режим, который предполагает наличие обычных нагрузок.
- Наличие скудных кровянистых выделений из половых путей в течение 2 недель рассматривается как норма.
- Обязателен прием антибактериальных препаратов широкого спектра действия, конкретный препарат указывается в выписной справке.
- При наличии кровянистых выделений из половых путей более 3 гигиенических прокладок в сутки, усилении болей в нижних отделах живота, повышении температуры тела выше 37.5 градусов, позвонить лечащему врачу по телефону: +7-921-311-45-68.
Восстановление после операции
Продолжительность периода реабилитации после бариатрической операции зависит от типа процедуры. Ниже приведены средние временные диапазоны:
- Период восстановления: 3 дня — 6 недель до полного восстановления
- Нахождение в стационаре: от возвращения домой в тот же день до 5 дней
- К работе: от 4 дней до 3 недель
- Болевой синдром: от легкого дискомфорта до управляемого с помощью лекарственных препаратов
- Режим питания: медленный переход от прозрачных жидкостей к твердым продуктам
- Активность: ходьба – без ограничений, физическая нагрузка – ограничение в течение 2-х месяцев
Обязательно лично проконсультируйтесь с хирургом перед операцией для того, чтобы принять окончательное решение и задать интересующие вас вопросы относительно диеты, физических упражнений и образа жизни.
Знакомство с больницей и учреждением, где будет проводиться операция, поможет вам лучше адаптироваться к условиям в период госпитализации.
- За сутки до операции пообедайте привычной для вас пищей и съешьте легкий ужин в 6 часов вечера.
- Далее необходимо будет соблюдать голод.
- Приём жидкостей необходимо прекратить в 10 часов вечера накануне операции и не пить вплоть до оперативного вмешательства.
День операции для вас – очень важный день, поэтому сделайте все возможное, чтобы избежать любого стресса, не спешить и не нервничать. Поставьте будильник на более раннее время, чтобы дать себе достаточно времени для подготовки.
Ваша операция будет длиться от 1 до 4 часов в зависимости от типа процедуры:
- Установка ВЖБ от 30 минут до 1 часа
- Лапароскопическое регулируемое бандажирование желудка: менее 1 часа
- Лапароскопическая продольная резекция желудка: около 1-2 часа
- Лапароскопическое мини-гастрошунтирование: 1,5-2 часа
- Лапароскопическое желудочное шунтирование: около 2-3 часов
- Лапароскопическое билиопанкреатическое шунтирование – около 2,5-4 часов
Согласно современным стандартам, наши специалисты будут использовать следующие медикаменты перед операцией:
- Стандартизованная анестезия современными препаратами
- Подкожное введение местного анестетика перед выполнением разреза
- Избегать использования профилактической постановки назогастрального зонда
После процедуры наша команда специалистов будет:
- Внимательно следить за вашим состоянием и позаботится о вашем комфорте.
- Использовать стандартизованные препараты для купирования боли и тошноты
- Использовать стандартизированные методы профилактики тромбоза глубоких вен
От 2 до 24 часов после операции — купирование боли — начало активизации
В первый день после операции вы будете находиться под пристальным наблюдением медицинского персонала.
- Болевой синдром: введение обезболивающих по требованию
- Диета: голод, пара глотков воды через 2 часа после операции
- Движение: Вы можете ощущать слабость или усталость, которые начнут проходить, когда вы перейдете на новый режим питания и активности.
- Начинайте движение с принятия сидячего положения в постели
1 день после операции — прием прозрачных жидкостей и ходьба в пределах отделения
Вот чего можно ожидать на следующий день после операции по снижению массы тела:
- Умеренные боли в области послеоперационных ран и дискомфорт в мышцах от нахождения на операционном столе. Также часто наблюдается боль в шее или плечах.
- Постепенно болевой синдром пройдет. Вы сможете получать обезболивающее по мере необходимости.
- Рацион питания: в период нахождения в стационаре вы будете употреблять прозрачные жидкости маленькими глотками. Лапароскопическое регулируемое бандажирование желудка: можно начать принимать прозрачные жидкости
- Активизация: прогулки в пределах отделения как минимум 3 раза в день
- Дыхательные упражнения
- Через неделю после операции — начать принимать пюреобразную пищу
На второй неделе после операции вы перейдете к пюреобразной пище.
На 3-4 неделе после операции вы постепенно вернетесь к привычной еде, но ваш рацион питания и объем принимаемой пищи будет значительно отличаться от того, что вы ели до операции по снижению массы тела.
Если выполнена операция пластика влагалища
- Явка через 7-10 дней.
- Половой покой 1 месяц.
- Ограничение бассейн, сауна, ванна 2 недели, разрешено принимать душ.
- Ограничение физической нагрузки 3 мес.
- Не сидеть 1 месяц.
- При наличии кровянистых выделений из половых путей более 3 гигиенических прокладок в сутки, усилении болей в нижних отделах живота, повышении температуры тела выше 37.5 градусов, позвонить лечащему врачу по телефону: +7-921-311-45-68.
- Обработки р-ром фурациллина (5 таблеток на стакан) или р-ром хлоргексидина (водным).
- Обязателен прием антибактериальных препаратов широкого спектра действия, конкретный препарат указывается в выписной справке.
- Через 2 недели после операции для укрепления мышц влагалища рекомендовано выполнять упражнения Кегеля (перечень и техника).
Что же получается?
А получается, друзья, очень интересная штука.
Мы все жутко боимся воспаления. “Доктор, у меня воспаление?” – спрашивают пациенты, указывая на отёк через день после операции. Мы переживаем из-за развивающегося отёка, повышения температуры тела и других нормальных послеоперационных явлений. Считаем, что всё – и отёк, и экссудация, и гипертермия, и воспаление, – это осложнения послеоперационного периода. Скажу больше – в моей практике были случаи, когда доктор удалял имплантаты через день после установки, ссылаясь на возникшие “флюс и воспаление”.
Между тем, воспалительный процесс – обычное следствие травмы, которой является для организма хирургическая операция. И это совершенно нормальное явление.
Более того, именно воспалительный процесс является пусковым фактором, инициатором регенерации. Без воспаления регенерация просто не начнётся, ибо все основные вещества, медиаторы, управляющие регенерацией, образуются в результате воспаления.
Другое дело, что постоперационный воспалительный процесс нужно держать под контролем. Необходима создать такие условия, чтобы фазы альтерации и экссудации проходили как можно скорее, без задержек и осложнений. Для этого:
– пациенту назначаются послеоперационные осмотры. Они необходимы для контроля за состоянием послеоперационной раны, поскольку только доктор может определить, всё ли нормально, и в какой момент что-то пошло не так. Постоперационный контроль, как я всегда подчеркиваю – это ваша безопасность. Пока вы под наблюдением доктора – с вами ничего страшного не случится.
– назначаются лекарственные препараты. Обычно медикаментозная терапия в постоперационном периоде состоит из двух компонентов, антибактериального и противовоспалительного. Последний снижает активность медиаторов воспаления, подавляет ряд его механизмов, препятствует ацидозу и нарушению мембранного транспорта – этим объясняется обезболивающая активность некоторых противовоспалительных препаратов. Но они именно, что ПРОТИВОВОСПАЛИТЕЛЬНЫЕ, а значит принимать их нужно вне зависимости от выраженности болевого синдрома. Следует отметить, что любые лекарства должны назначаться индивидуально и обоснованно.
– назначается уход за послеоперационной раной, чтобы избежать дальнейшего инфицирования. Постоянное попадание микробов может “подвесить” воспалительный процесс в альтерантивной или экссудативной фазе – и никакой пролиферации, “восстановления” не наступит.
– с этой же целью назначается особый послеоперационный режим. Его цель – создать покой для участка послеоперационной раны, прекратить действие воспалительных (флогогенных) факторов и обеспечить скорейший переход к пролиферации.
Как можно сидеть после пластики влагалища
Поза «нога на ногу» или полубоком
Сидеть после операции вариант 1
Сидеть после операции вариант 2
Также можно использовать ортопедический круг или резиновое «судно», при этом промежность должна быть в середине круга (в пустоте), это особенно удобно при езде за рулем или при сидячей работе.
Можно поставить рядом 2 табуретки, или стула, чтобы область промежности находилась в пространстве между ними.
Сидеть после операции вариант 3
Сидеть после операции вариант 4
Если выполнена резекция половых губ
Рекомендовано:
- Явка через 7-10 дней.
- Категорически запрещена двигательная и физическая активность в первые сутки после операции, больше лежать на боку.
- Через 2 недели после операции для укрепления мышц влагалища рекомендовано выполнять упражнения Кегеля (перечень и техника).
- Половой покой 1 месяц.
- Ограничение бассейн, сауна, ванна 2 недели, разрешено принимать душ.
- Ограничение физической нагрузки 2 недели.
- При наличии кровянистых выделений из половых путей более 3 гигиенических прокладок в сутки, усилении болей в нижних отделах живота, повышении температуры тела выше 37.5 градусов, позвонить лечащему врачу по телефону: +7-921-311-45-68.
- Обработки р-ром фурациллина (5 таблеток на стакан воды) или р-ром хлоргексидина (водным).
- Обязателен прием антибактериальных препаратов широкого спектра действия, конкретный препарат указывается в выписной справке.
Если выполнена операция гименопластика
- Не сидеть 3 дня.
- Ограничение физической нагрузки 7 дней.
- Обработки р-ром фурациллина (5 таблеток на стакан воды) или р-ром хлоргексидина (водным).
- При наличии кровянистых выделений из половых путей более 3 гигиенических прокладок в сутки, усилении болей в нижних отделах живота, повышении температуры тела выше 37.5 градусов, позвонить лечащему врачу по телефону: +7-921-311-45-68.
- Обязателен прием антибактериальных препаратов широкого спектра действия, конкретный препарат указывается в выписной справке.
Альтерация
При любой травме-операции какая-то часть тканей неизбежно повреждается и, мягко говоря, отмирает. Распадаясь, поврежденные ткани выделяют ряд веществ, детектируемых организмом как “Achtung! Kritischer Schaden!” и являющихся, по сути, инициаторами всех последующих реакций. Под действием этих веществ, включающих в себя лизосомальные ферменты, специальные белки-“кинины” и т. д., всего около 80 видов соединений, в области операции происходит ряд изменений:
– за счёт выхода из разрушенных клеток ферментов и нарушения мембранного (из/в клетку) траспорта, меняется тканевый водородный показатель pН в кислую сторону (ацидоз), угнетаются местные буферные системы. Развивающийся ацидоз, отчасти, является причиной болезненных ощущений в области травмы-операции.
– происходит расширение “входящих” сосудов микоциркуляторного русла и сужение “выходящих”, возникает полнокровие и т. н. “стаз”, застой крови в области травмы-операции. Помимо этого, повышается внутритканевое давление (опять же, за счёт нарушения механизмов трансмембранного транспорта). Именно этим объясняется отёк, повышение температуры и, отчасти, боли в области операции.
– повышается проницаемость сосудистой стенки, начинается движение плазмы и выход защитных клеток крови, лейкоцитов и лимфоцитов, за пределы кровеносного русла.
– под действием ряда ферментов (например, коллагеназ, элластаз и т. д), “размягчается” и разбухает межклеточное вещество, что облегчает движение защитных клеток, тканевых макрофагов в области операции.
– к агентам, распознающимся организмом как инородные тела, попавшим в рану микробам, мёртвым клеткам и их остаткам прикрепляются т. н. “опсоны” – белковые молекулы-маркеры, обозначающие то, что нужно удалить из организма. Прикрепившиеся опсоны как бы говорят макрофагам “Эй! Вот это нужно сожрать!”. Так запускается процесс фагоцитоза, открытый и впервые описанный нашим соотечественником, Ильёй Мечниковым. За что он, кстати, получил Нобелевскую Премию.
Весь этот процесс называется альтерацией (с лат. – “разрушение”), его задача – найти и обозначить то, что, в итоге, нужно удалить из организма.
Нам, докторам и вам, пациентам, об альтерации нужно знать следующее:
– запуску альтерации (и вообще, воспалительного процесса), предшествует повреждающее внешнее воздействие, вследствие которого часть клеток теряют жизнеспособность и погибают. Имеет значение сила и продолжительность воздействия – чем больше область операции-травмы, чем больше по времени длится операция или на организм воздействует травмирующий агент – тем более выраженным будет послеоперационное воспаление.
– именно фаза альтерации даёт нам большинство неприятных послеоперационных симптомов, таких как боль, отёк, покраснение, повышение температуры и т. д. От интенсивности протекания альтеративной стадии воспаления будет зависеть выраженность этих симптомов.
– на стадии альтерации выделяются вещества, во многом определяющие всё дальнейшее течение воспалительного процесса и последующей регенерации. Иными словами, без разрушения не бывает созидания.
– нарушение микроциркуляторного кровеносного русла, дисбаланс между притоком и оттоком крови, приводит к “демаркации” зоны воспаления – организм, как бы, отграничивает участок травмы-операции и не даёт воспалительному процессу распространяться далее. В итоге, даже значительный по масштабам местный воспалительный процесс часто не приводит к глобальному нарушению функционирования организма или проявлению каких-либо общих симптомов – повышению температуры тела, ухудшению самочувствия и т. д.
В альтеративной фазе воспаления организм готовит вызвавшие воспаление агенты, а именно – распад и фрагменты погибших клеток, микробы и поврежденные волокна межклеточного вещества, – к удалению из организма. Но само удаление всякой гадости происходит в следующую фазу воспалительного процесса – экссудацию.