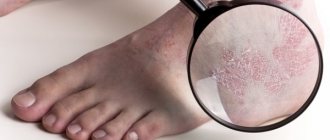
Базально-клеточный рак или Базалиома кожи занимает 1 место в структуре онкологических заболеваний. Как правило, поражает одинаково как мужчин, так и женщин пожилого возраста. Но в последнее время отмечается тенденция к «омоложению» заболевания. К врачу онкологу всё чаще обращаются пациенты молодого возраста. Это безусловно связано с неконтролируемыми посещениями соляриев, излишней инсоляцией и несвоевременными обращениями пациентов с предраковыми кожными заболеваниями.
Записаться на прием
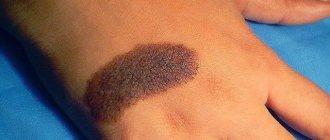
Базально-клеточный рак кожи образуется из базального слоя кожи, обычно локализуется на одном месте и не даёт метастазов. Но существует множественный базально-клеточный рак — это когда у одного пациента насчитывается одновременно несколько очагов новообразований, расположенных на разных участках кожи. количество таких очагов может насчитано от двух до 20 и более. Базалиома кожи не даёт метастазов, но при несвоевременном лечении может разрушать не только все слои кожи, но и хрящи и кости, тем самым причиняя пациентам не только эстетические недостатки, но и физические страдания. У базалиомы кожи есть тенденция перерождения в метатипический и плоскоклеточный раки кожи, которые дают метастазы в лимфоузлы и другии органы. Размеры базалиомы варьируются от 0,5 см до 20 см и более. Как правило базалиома в 80 % случаев локализуется на лице, что и осложняет лечение.
Такие органы, как ушная раковина, крыло и скат носа, угол глаза и переорбитальная область, красная кайма губы, волосистая часть головы относятся к неудобным локализациям и не всегда традиционные методы лечения как хирургическое или близкофокусная рентгенотерапия могут принести успех и удовлетворённость пациента лечением. Ведь последствием хирургического лечения могут быть эстетические дефекты: рубцы, деформация органов, и даже их потеря. Близкофокусная рентгенотерапия также имеет последствия, такие как хронические перехондриты, хронические синуситы и другие, так как наряду с новообразованиями поражает и здоровые ткани кожи, а также близлежащие ткани ( слизистую, хрящи и кости).
Как вылечить базалиому?
Базалиома представляет собой новообразование, один из видов рака кожи, который не относят ни к злокачественным, ни к доброкачественным опухолям. Лечение базалиомы, как правило, заключается в ее удалении. Однако нужно учитывать особенности и стадию болезни.
Базалиома: что это такое?
Базалиомой называют базальноклеточный рак кожи. Несмотря на проводимые исследования, до сих пор неизвестно, из каких именно клеток формируется опухоль.
Она редко дает метастазы и медленно растет. Если своевременно начать лечение базальноклеточного рака кожи, можно избежать осложнений. В основном такой рак кожи встречается у людей после 50 лет вне зависимости от пола.
Базалиома может проявляться по-разному.
Существуют следующие разновидности опухоли:
- Поверхностная. Возникает чаще остальных. Выглядит как небольшое красное пятнышко на коже, которое затем начинает зудеть и шелушиться.
- Узелковая. На начальных стадиях напоминает плотный прыщик. Со временем растет, кожа в области узелка истончается, через нее просвечивают сосуды.
- Язвенная. Обычно начинается как узелковая, но затем в центре образования появляется язвочка, которая может гноиться.
- «Тюрбанная». Опухоль поражает волосистую часть головы. Образуется несколько узелков розового цвета.
- Узловая. Поражает обычно лицо и шею. Сначала появляется в виде маленьких плотных узелков, которые со временем сливаются в одну опухоль.
- Бородавчатая. Состоит из нескольких неровных уплотнений, на вид напоминает кочан цветной капусты.
- Пигментная. Базалиома напоминает темную родинку, но ее поверхность неровная, состоит из крошечных узелков, на поверхности которых со временем могут образовываться язвочки.
- Рубцово-атрофическая. Новообразование представляет собой язвочку. В ее центре образуется рубец, но по краям язва продолжает разрастаться.
Эти формы опухоли отличаются не только внешним видом, они могут протекать по-разному. Лечение базалиомы лица в Москве проводится различными способами. Но важно начинать его как можно раньше. Базалиома может распространяться вглубь, уничтожая здоровые ткани.
Чем опасна базалиома?
Базалиома часто характеризуется доброкачественным течением. Случаев появления метастазов во врачебной практике очень мало.
Однако это заболевание является одной из разновидностей рака кожи, поэтому игнорировать его нельзя.
Лечение базалиомы кожи лица мазями редко дает положительный результат. Чтобы избежать дальнейшего распространения раковых клеток нужно удалить опухоль, что, к сожалению, не всегда возможно. Базалиома может располагаться в опасных местах, например, близко к глазу.
Опасность базалиомы в том, что она разрастается в глубокие слои кожи, особенно некоторые ее формы.
Опухоль поражает другие ткани и разъедает их. Если при этом она располагается близко к глазу, раковые клетки поражают орган зрения, что приводит к слепоте. От разрастания опухолевой ткани могут страдать мышцы лица, нервы, хрящи и даже кости.
Если болезнь протекает агрессивно, быстро проникает вглубь тканей, возможны и более серьезные последствия, вплоть до поражения тканей мозга. Особенно опасны в этом плане «тюрбанные» базалиомы.
Для безопасности и предотвращения тяжелых последствий любое проявление базалиомы лучше удалить.
Если опухоль располагается на теле, она менее опасна, но все же требует хирургического вмешательства. Однако базалиомы на теле встречаются не так часто, обычно они поражают открытые участки тела.
Причины возникновения базалиомы
Поскольку базалиома относится к раку кожу, определить причины ее появления трудно. Считается, что это заболевание может передаваться по наследству. Вероятность столкнуться с базалиомой, если она была у ближайших родственников, увеличивается в несколько раз.
Также специалисты выявили провоцирующие факторы:
- Воздействие ультрафиолетового излучения;
- Попадание в организм канцерогенов;
- Генетическая предрасположенность;
- Травмирование родинок;
- Вредные привычки;
- Врожденные кожные патологии;
- Кожные заболевания и вирусные инфекции.
В интернете множество фото после лечения базальноклеточного рака кожи. При своевременном обнаружении и удалении можно избежать неприятных последствий и косметических дефектов. Но профилактика не менее важна. Желательно избегать провоцирующих факторов.
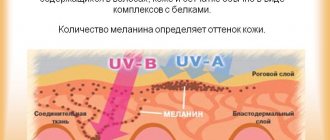
Особое внимание уделяется пребыванию на солнце и злоупотреблению солярием.
Такое агрессивное воздействие на кожу провоцирует генетическое изменение структуры клетки, что может спровоцировать развитие заболевания.
Считается, что больше подвержены воздействию негативных факторов и более склонны к возникновению рака кожи люди с тонкой и светлой кожей, веснушками.
Такая кожа сильнее реагирует на солнечные лучи.
Одной из причин возникновения базалиомы может быть сниженный иммунитет. Различные инфекции переносятся тяжелее. Привести к раку кожи может и вирус герпеса.
Курение также оказывает вредное воздействие на кожу, которая впитывает канцерогены, мутагены и прочие вещества из сигаретного дыма. Все это снижает защитные функции кожи, способствует истончению стенок сосудов.
Важно своевременно лечить различные кожные болезни, экземы, дерматиты, соблюдать правила ухода за рубцами, чтобы избегать их нагноения.
Все это значительно повышает риск столкнуться с базалиомой. По этой причине важную роль играет профилактика. Врачи рекомендуют защищать кожу от солнечного воздействия, использовать солнцезащитные кремы, остерегаться травмирования кожи, защищать ее, если приходится работать с вредными веществами, своевременно лечить кожные заболевания.
Техника лазерного удаления опухолей: как это работает
Базалиома – это злокачественная опухоль. Она развивается тогда, когда происходит сбой в процессе деления клеток базального слоя дермы. У нее нет капсулы, поэтому процесс разрастания образования происходит с захватом тканей одновременно вширь и вглубь. Со временем становится возможным поражение хрящевых, а также костных тканей. Если базалиома формируется на лице, близко от глаз или слухового прохода, на голове, больной может потерять слух и зрение. При поражении головного мозга происходит смерть пациента.
Опухоль самостоятельно не рассасывается. Она медленно, но постоянно растет и увеличивается на 5 мм в год. Ее часть, которая формируется поверх кожных покровов, похожа на родинку или бородавку. Невидимая область похожа на конус или эллипсис.
Для предотвращения осложнений, представляющих угрозу жизни, производят удаление опухоли. В последнее время для его осуществления используют лазер, установку, которая воспроизводит направленный пучок света определенной длины волны. Хирург имеет возможность контролировать глубину проникновения лазера, который проходит через сложную систему зеркал и подается через специальную насадку. При помощи нее можно делать микроразрезы. Тепловое облучение заставляет молекулы воды двигаться быстрее. В результате жидкость, находящаяся в клетках опухолевого очага, испаряется. Обезвоженные, они начинают погибать.
В России для проведения подобных операций используют лазер СО2. Установка «Ланцет» воспроизводит его в непрерывном режиме. Он помогает выполнить вапоризацию (испарение патологической ткани послойно), не повреждая здоровые клетки. Параллельно с этим осуществляется коагуляция сосудов. Она предотвращает возникновение кровотечений. Прижигаются и нервные окончания, поэтому в послеоперационный период больной не испытывает сильных болей. Тепловое облучение дезинфицирует операционное поле и сводит к минимуму риски инфицирования образовавшейся ранки.
Лучевое лечение базалиомы.
С одной стороны, облучение достаточно эффективно, дает в среднем 8,7 % рецидивов. С другой стороны лечение базалиомы достаточно продолжительное, требует нескольких сеансов в течение 1 месяца. К тому же, рецидивы после лучевой терапии наиболее опасны, так как лучи радиоактивны и повреждают ДНК клеток кожи. С этим же связан высокий риск появления новых базалиом и плоскоклеточного рака кожи рядом с облученной областью. Помним так же о том, что у пациентов и без того высокий риск образования новых базалиом. Пациенты моложе 65 лет имеют большую ожидаемую продолжительность жизни, соответственно — больший риск развития спровоцированного облучением рака кожи. В крупных странах запада лучевое лечение противопоказано людям до 65 лет. Есть так же риск осложнений, таких как лучевой некроз, потеря волос на голове. Лечение базалиомы путем облучения подробнее >>>
Выпадение волос и множественные новые опухоли, появившееся через много лет после лучевого лечения базалиомы.
Хронический радиационный некроз (лучевой) через несколько лет после лучевого лечения базалиомы. В результате повреждения ДНК клетки кожи не превратились в опухоль, но стали гораздо хуже функционировать.
Преимущества и недостатки методики
При помощи лазера можно удалять опухоли, расположенные в труднодоступных местах. Операция длится 15-20 мин. После нее на ранке образуется черная корка. Она создает дополнительную защиту для проникновения болезнетворных бактерий. Под ней протекают естественные процессы заживления кожи. Поэтому, если придерживаться рекомендаций врача, можно рассчитывать на хороший косметический эффект: после отпадения корки на месте ранки формируется участок нового эпидермиса. Он имеет яркую розовую окраску. Со временем она бледнеет, ямка становится менее заметной. Отсутствие рубцов – еще одно неоспоримое преимущество лазерной терапии.
Больного выписывают домой в день операции. При правильном уходе за раневой зоной, процесс реабилитации длится неделю. Это вдвое меньше, чем при традиционной операции.
Как проявляется болезнь
Развитие опухоли начинается с появления на лице (коже века, губе, в области носогубных складок), шее узелка бледно-розового цвета. Внешне он очень напоминает прыщик, но, в отличие от него, не вызывает никаких болезненных ощущений. Вокруг образования обязательно выступает плотный валик. Он становится более заметным, если попытаться оттянуть кожу вокруг узелка.
Схематическое изображение базалиомы
Структура валика формируется из мелких зернистых элементов, формой напоминающих жемчужину. Со временем в центре образования появляется сероватая корочка. Если ее удалить, на ее месте остается ямочка. Дальнейший рост базалиомы может происходить по-разному: все зависит от того, какой тип опухоли развивается.
Показания и противопоказания
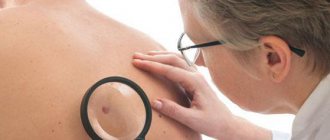
Базалиому диагностировать по внешнему виду трудно. Невозможно идентифицировать образование и при помощи анализа крови на онкомаркеры. Для того чтобы иметь возможность поставить точный диагноз, врач должен выписать пациенту направление на МРТ или КТ, произвести биопсию пораженного участка и отправить биологический материал на микроскопию и гистологию. Результаты обследования позволяют подтвердить развитие базалиомы, определить ее точные размеры, особенности прорастания в соседние ткани.
Показания к удалению опухоли лазером:
- образование находится в первой стадии своего развития;
- поражение не затрагивает хрящевые и костные ткани;
- опухоль постоянно меняется в цвете;
- базалиома покрывается плохо заживающей язвой;
- образование постоянно подвергается механическому травмированию.
Хирург может принять решение о лазерном удалении, если у пациента случается рецидив после применения другого способа лечения (например, криодеструкции или электрокоагуляции).
Показания, при которых противопоказано удаление базалиомы с помощью лазера:
- сахарный диабет;
- острые воспалительные процессы;
- болезни сердечно-сосудистой системы;
- плохая свертываемость крови.
У женщин операцию нельзя производить во время беременности, лактации, в период месячных.
Диагностика
Когда человек приходит в больницу, диагностика рака кожи начинается с визуального осмотра. Далее врач берет мазки-отпечатки или соскоб с поверхности опухоли и направляет пациента на цитологическое и гистологическое исследование. Если присутствуют гнездовидные скопления веретенообразных, овальных или округлых клеток, то для подтверждения диагноза необходимо определение клеточного состава, для чего соскоб берется из дна язвы.
С помощью анализа на онкомаркеры можно быстрее диагностировать рак, однако при злокачественной базалиоме специфические онкомаркеры не вырабатываются. Поэтому во всех случаях проводится лабораторное исследование крови, во время которого отмечается повышенный уровень лейкоцитов, повышенное СОЭ (скорость оседания эритроцитов), положительная тимоловая проба, а также увеличение C-реактивного белка.
Так как данные лабораторные показатели могут присутствовать при многих воспалениях, а гистологическая и клиническая картина опухоли может быть разнообразной, необходимо проведение дифференциальной диагностики, помогающей исключить или подтвердить иные кожные заболевания, такие как красная волчанка, плоский красный лишай, себорейный кератоз.
Рекомендуем к прочтению Фолликулярная опухоль щитовидной железы — причины, симптомы, лечение
Неопытный доктор может спутать плоскую поверхностную базалиому с болезнью Боуэна, пигментную форму с меланомой (раком родинки), склеродермальную опухоль со склеродермией и псориазом. В связи с тем, что базалиома может иметь более распространенные признаки, чем другие опухоли, обследование нужно проводить очень тщательно и только в хорошем диагностическом центре.
Техника подготовки и процесс удаления образования
Специальной подготовки для проведения лечения базалиомы лазером не существует. После сдачи анализов и их расшифровки назначают дату проведения процедуры. Операцию проводят в амбулаторных условиях. Больничный лист пациенту не выписывают.
Пациента просят принять удобное для проведения необходимых манипуляций положение и делают местную анестезию. Волосы для предотвращения воспламенения закрывают специальной тканью. Когда производят удаление базалиомы на веке, на глаза пациенту надевают защитные очки.
Если процедуру производят без применения сенсибилизирующих средств, хирург предварительно обрабатывает операционное поле антисептическим раствором и приступает к иссечению базалиомы лазером. Делает он это при помощи специальной насадки, которая помогает врачу фиксировать луч на опухоли. По сути, в руках у хирурга оказывается высокоточный электронож, им он срезает образование послойно, параллельно запаивает сосуды. Контакт между кожей и инструментом отсутствует, поэтому риск инфицирования минимальный. Во время операции хирург удаляет опухоль и захватывает пять миллиметров здоровой ткани (в ней могут содержаться клетки рака).
Существуют базалиомы, клетки которых демонстрируют высокую устойчивость к воздействию светового пучка. В этом случае лазерное лечение комбинируют с фотодинамической терапией. Перед началом операции пациенту вводят инъекции, растворы которых усиливают восприимчивость кожи к световому воздействию. Через 2-3 часа сенсибилизирующие средства проникают и в клетки опухоли. Тогда производится лазерное облучение. В этом случае шансы на успешное проведение операции усиливаются в разы.
Лечение базалиомы. Основные цели.
Лечение базалиомы в первую очередь должно быть направлено на максимальную эффективность, выражающуюся в меньшем количестве рецидивов. Рецидив — это повторное появление той же самой опухоли примерно на том же месте. Почему это так важно, спросите Вы, ведь можно повторить лечение, если в первый раз оно оказалось неудачным? Дело в том, что базалиома все же является раком кожи и имеет характерные черты рака. После неудачной попытки лечения каким-либо методом, клетки базалиомы в значительной степени адаптируются к нему за счет мутаций, постоянно протекающих в любой злокачественной опухоли. Повторное лечение базалиомы, если это рецидив, будет уже менее эффективно, давая, к примеру, уже до 40% рецидивов, если первое давала только 10%. Кроме того, при неэффективном лечении, клетки могут распространиться в глубину и ширину, ухудшая первоначальную стадию заболевания и прогноз. Учитывайте так же, что в течение 3-х лет у каждого 3-го (у 35% пациентов) появится новая базалиома, на новом месте (не рецидив и не метастаз). В течение 5-ти лет у каждого второго (у 50% пациентов) появится новая базалиома кожи, никак не связанная с предыдущей. В связи с этим, лечение базалиомы методами со стимулирующим иммунным эффектом, такими, как фотодинамическая терапия и криодеструкция, становятся более востребованным. Оно снижает вероятность возникновения новых базалиом.
Реабилитация после лазерного воздействия
Так как у лечения лазером отсутствуют самые распространенные послеоперационные риски, пациенту не нужно находиться в стационаре. Весь уход за раневой поверхностью он может осуществлять в домашних условиях. Для этих целей необходимо:
- два раза в сутки промывать ранку жидким антисептиком (слабым раствором марганцовки) или настойкой календулы;
- сверху ранку прикрывать стерильной марлевой повязкой и менять ее каждый раз после обработки корки.
Нельзя в течение первого месяца загорать, посещать бани и сауны, купаться в открытых водоемах. Также запрещается самостоятельно отдирать струп: под ним протекают естественные процессы заживления, их нарушение приводит к образованию рубчика. Полное заживление ранки происходит за 20 дней.
Если в процессе операции применялись сенсибилизирующие средства, реабилитация проходит иначе. Вокруг ранки в этом случае часто образуется отек, воспаленная кожа краснеет и шелушится. Пациент испытывает в первые дни болевые ощущения. Для их устранения могут быть назначены противовоспалительный препарат («Нимесил»).
В первую неделю после операции нельзя выходить на улицу в дневное время, находиться в помещении, в котором горит яркий электрический свет, долго сидеть перед телевизором. Процесс заживления ранки длится около месяца. Он сопровождается сильным зудом. Облегчить его можно, обрабатывая кожу мазями, в составе которых есть Дигоксин.
Возможные осложнения после процедуры
Практика показывает, что при соблюдении всех рекомендаций лечащего врача риски осложнений отсутствуют: нет послеоперационных кровотечений, отечности, воспаления, выраженных болей.
Однако некоторые пациенты отмечали у себя на месте сведения базалиомы отсутствие чувствительности. Медики обращают внимание на то, что она самостоятельно восстанавливается, спустя несколько месяцев.
Нарушение правил обработки приводит к инфицированию. Оно проявляется в виде появления покраснения кожи вокруг операционного поля, болезненности и отечности. В тяжелых запущенных случаях возникают приступы лихорадки. При появлении таких симптомов необходимо немедленно обратиться за помощью к врачу.
Классификация
Основываясь на данных международной классификации базалиом, выделяют три основных разновидности рака кожи:
- Фиброно-эпителиальный;
- Склеродермический;
- Поверхностный.
Опухоли могут быть:
- единичными — заболевание характеризуется одним очагом, который иногда трудно заметить, особенно если это базалиома волосистой части головы;
- множественные базалиомы — диагностируется при наличии большого количества очагов заболевания.
Располагаться опухоли могут абсолютно на любых участках тела человека: спине, груди, лбу и даже поражать ноги. В большинстве случаев базалиома локализуется на кожном покрове лица и головы. При локализации заболевания на коже головы, множественные и единичные базалиомы, наличие которых трудно заметить под волосяным покровом, часто диагностируются на поздних стадиях развития.
Рекомендуем к прочтению Опухоль во влагалище: симптомы новообразований и лечение
Выделяют такие основные виды базалиомы:
- Поверхностная базалиома — эта форма проявляется в виде бляшки, имеющей диаметр до 3 см. Обычно они имеют красно-коричневый окрас и большое количество мелких сосудов. На поверхности плоская бляшка имеет корки, которые могут эрозироваться, но, несмотря на это, поверхностная форма опухоли относится к благоприятным.
- Бородавчатые (папиллярные) — эта форма проявляется в виде узелка, который возвышается над кожным покровом. Данный вид опухоли не характеризуются поверхностным ростом.
- Пигментные базалиомы — такие опухоли представлены в виде пигмента, содержащего меланин, чем обусловлен его темный окрас и схожесть с еще одной формой злокачественных опухолей — меланомой.
- Рубцово-атрофические базалиомы (склеродермоподобные) — этот вид внешне напоминает рубец, который локализуется под уровнем кожного покрова. В ходе развития опухоль может чередоваться рубцеванием и эрозированием, вследствие чего у пациента наблюдаются свежие эрозии и опухолевые рубцы. Постепенно новообразование разрастается и поражает соседние участки кожи, а в середине образуются рубцы.
- Язвенные базалиомы (или узелково-язвенные) — такие опухоли несут серьезную угрозу, так как они стремительно разрушают мягкие ткани, которые окружают новообразование. Чаще всего язвенные базалиомы располагаются на уголках глаз и на веках, поэтому нередко болезнь называется базалиома века или базалиома глаза. Также опухоль может возникать на волосяной части головы и в носогубных складках.
- Солидная базалиома (нодулярная) — данная форма заболевания располагается в тех же областях кожи, что и предыдущий вид, но отличается ростом образований кожи наружу, а не вглубь кожных слоев. Внешне эта опухолевая форма базалиомы напоминает половинку шара, выступающую над кожей и имеет желтоватый или светло-розовый цвет, при этом края приподняты. Чаще наблюдается солидная базалиома кожи спины, но она может встречаться и на других участках кожного покрова. Из-за темной пигментации, при диагностике этой опухоли ее нужно дифференцировать от других опухолей и других поражений кожи, в частности от меланомы.
- Аденоидная базалиома — клетки этой формы характеризуются созданием структур, похожих на железы и трубки, из-за чего новообразование обретает ажурный вид. Это рецидивирующая опухоль, которая характеризуется наличием коллоидного мукоидного содержимого в просветах структур. Нередко встречается вместе с солидной формой заболевания.
- Бородавчатые базалиомы часто принимают за обыкновенные бородавки, так как они проявляются в виде плотных узлов вырастающих из кожи. Положительным качеством такого новообразования является то, что оно не прорастает в здоровые ткани организма.
Узелковые формы базалиомы диагностируются наиболее часто, и характеризуются появлением красного узелка небольших размеров на поверхности кожи. В процессе развития узелок может изъязвляться, вследствие чего на поверхности образуются углубления, покрытые корочкой.
Узловатая форма базалиомы обычно локализуется на веках и кожном покрове лица. Если у пациента наблюдается базалиома нижнего века, она может нести серьезную угрозу органам зрения, поэтому в случае подозрений на наличие этого заболевания, нужно обязательно обследоваться у врача. При образовании базалиомы, симптомы, диагностика и способы лечения напрямую зависят от ее вида и места локализации.
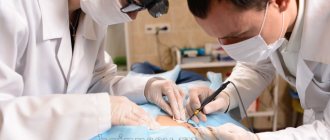
Хирургическое удаление базалиомы
Полностью удалить базалиому лазером можно, если размеры опухолевого очага не превышают 2,5 см. Риски рецидивов в этом случае не превышают 5%.
Когда образование вырастает до 5 см, лазерную терапию применяют в комплексе с химиотерапией или с облучением. Такое лечение осуществляется в условиях онкодиспансера.
Если процесс мутации обширен, опухоль прорастает во все слои дермы и захватывает хрящи, кости, то ее удаляют только хирургическим путем. Операцию проводят под местной анестезией. Пациент должен прийти в хирургический стационар в назначенный день натощак. Накануне он должен придерживаться ограничительной диеты, отказываться от употребления жирных «тяжелых» блюд.
Хирург предварительно, опираясь на результаты МРТ и КТ, отмечает схематические границы опухоли и нужного отступа. Дальнейшие манипуляции он может производить скальпелем или радионожом. При помощи хирургического инструмента он вырезает опухоль, останавливает кровотечение, обрабатывает антисептическими растворами ранку и зашивает ее.
Затем начинается восстановительный период.
В первые дни ежедневно дважды в сутки швы промывают водой с мылом, просушивают ватным тампоном, а потом обрабатывают эритромициновой мазью или сульфадиазином серебра. При появлении симптомов нагноения вместо воды с мылом для промывания швов используют растворы «Мирамистина» или «Пронтосана».
Для быстрого заживления раневой поверхности больному назначают поливитаминные комплексы («Мультитабс», «Витрум»). Особенно это актуально для пожилых людей.
Чтобы предупредить инфицирование выписывают антибиотики.
Швы снимают на шестые сутки. Весь процесс заживления кожи может составить 1,5 месяца. Пока рана до конца не затянется, больному запрещено посещать бани и сауны, плавать в открытых водоемах, загорать под лучами активного солнца.
В первый год после операции каждые 3 месяца пациент должен проходить профилактические осмотры. Они позволяют выявлять рецидив на самых ранних стадиях развития и предпринимать шаги для его устранения.
Современные методики лечения базалиом
Методы лечения базалиомы позволяют устранить новообразование и свести к минимуму вероятность рецидива. Современные методики дают возможность свести к минимуму появление рубцов, тем самым восстанавливая здоровый вид кожи.
Лазерное удаление
Удаление опухоли с помощью лазера считается одной из самых популярных процедур. Использование специализированного дерматологического лазера имеет свои преимущества:
- минимальное кровотечение;
- быстрое заживление;
- относительная безболезненность процедуры;
- низкая вероятность попадания инфекции в рану;
- выраженный косметологический эффект.
Тем не менее, такая процедура имеет и определенные недостатки:
- нельзя использовать лазер для удаления новообразований более 2 см в диаметре;
- наличие хронических заболеваний и сахарного диабета является противопоказанием к лазерному иссечению;
- процедура не проводится беременным и женщинам в период лактации;
- лазерное удаление не используется при повышенной чувствительности к свету.
Специализированной подготовки к выполнению процедуры не требуется. Перед началом проведения пациент сдает необходимые анализы, после чего ему нужно явиться на удаление.
Сам процесс занимает не более 30-40 минут. Место воздействия обеззараживается и обрабатывается обезболивающим составом на основе лидокаина. Для повышения эффективности анестезии может использоваться инъекционное введение препарата.
Высокая температура способствует “испарению” измененных клеток, а близлежащие кровеносные сосуды коагулируются. Через несколько часов на месте воздействия формируется корочка.
Заживление происходит в течение 10-20 дней. В этот период не рекомендуется сдирать корочку. Можно защищать ее от пересыхания вазелином. Перед контактом с открытыми солнечными лучами нужно использовать солнцезащитное средство с высокой степенью защиты.
Преимуществом данной методики является низкая вероятность появления осложнений. Такая техника отлично подходит для устранения небольших новообразований.
Криодеструкция
Разрушение жидким азотом имеет весьма высокую эффективность (не более 7.5% рецидивов) в удалении БКР. Применение криодеструкции является одним из безопасных и эффективных методов, которые позволяют устранить опухоль с минимальным количеством рубцов.
Такая процедура имеет свои преимущества:
- воздействие на новообразования любого размера и в любой части тела;
- проводится без госпитализации;
- сразу после процедура пациент может приступить к привычной деятельности;
- выполнение под местным обезболиванием;
- возможность осуществляется процедуры при беременности и лактации;
- отсутствие кровопотерь;
- возможность проведения у пациентов при наличии других хронических заболеваний.
К минусам проведения криодеструкции можно отнести такие параметры:
- не все онкоцентры могут провести такую процедуру;
- высока вероятность появления мокнущей раны и отеков в месте новообразования;
- процедура противопоказана пациентам с выраженной непереносимостью холода.
Техника выполнения
Разрушение жидким азотом не требует какой-либо специальной подготовки. В редких случаях пациенту требуется послеоперационное наблюдение. Перед началом процедуры проводится биопсия для подтверждения диагноза.
Процедура является малоболезненной, но при необходимости может использоваться местное обезболивание с помощью лидокаина или прием обезболивающих средств. Для достижения наибольшей точности в выполнении процедуры применяется специальный металлический аппликатор. Распыление азота не дает глубоко воздействия, необходимого при глубоких поражениях. Длительность процедуры составляет до 30 минут.
Восстановительный период
После удаления опухоли в течение суток формируется незначительная отечность, выбухание ткани. Это может привести к развитию мокнущей раны. Ее необходимо обрабатывать синтомициновой мазью или слабым раствором марганцовки. Ежедневно требуется аккуратно мыть поверхность пораженного участка с детским мылом.
В течение 10-14 дней на месте опухоли формируется струп. Полное заживление занимает 1-3 месяца.
Одним из побочных эффектов является потеря чувствительности кожи в месте воздействия. Продолжительность проявления этого побочного эффекта составляет не более 1 месяца. Удаление новообразований до 1 см в диаметре не оставляет после себя выраженных рубцов. Слабо выраженное рубцевание наблюдается при удалении более крупных опухолей.
Фото 2. Даже малоинвазивная поцедура может быть болезненной, поэтому лучше провести ее с местной анестезией. Источник: Flickr (Daniel Phillips).
Облучение
Одна из методик продолжительного лечения базалиомы, которая дает достаточно высокую эффективность (не более 9% рецидивов).
Процедура считается как самостоятельной методикой лечения, так и применяется в комплексе с другими методами. Такая методика показана при крупных новообразованиях, а также при расположении опухолей в труднодоступных местах. Облучение назначается пациентам с наличием сопутствующих заболеваний и людям преклонного возраста.
К недостаткам процедуры можно отнести воздействие на здоровые ткани организма, которое может спровоцировать появление очагов рака в дальнейшем. Обучение может осуществляться с применением лучей двух типов:
- поверхностные рентгеновские;
- бета-лучи.
Техника выполнения
Для проведения процедуры не требуется нахождение в стационаре. Достаточно посещать лечебное учреждение для выполнения процедуры. Проводится около 3 процедур в неделю, в течение 30-35 дней.
Перед началом проведения на кожу накладывается специальная свинцовая маска, которая защищает близлежащие ткани. Через специальную трубку в место поражения подаются лучи. Время проведения процедуры составляет 15-20 минут. В этот период врач наблюдает за пациентом из соседнего помещения.
Восстановительный период
После сеанса может возникнуть болезненность и покраснение кожи в области воздействия. Отек и покраснение спадают через 1-1.5 месяца после завершения терапии. В период проведения лечения возникает лучевой дерматит — своеобразные язвочки в месте воздействия облучения.
В период лечения применяются мази на основе глюкокортикоидов для уменьшения отека. Дополнительно используется аргосульфан и вазелин для предупреждения попадания инфекции в кожу. Поверхность дермы необходимо защищать от механического воздействия, трения и солнечного излучения.
Обратите внимание! При расположении опухоли в области лица или шеи при нахождении под солнечными лучами необходимо ношение головных уборов с широкими полями до конца жизни.
К побочным эффектам от лечения относятся появление мукозитов на слизистой оболочке рта и носа. При близком расположении опухоли к глазам может наблюдаться развитие конъюнктивита.
После восстановления кожи возможно появление таких осложнений:
- расширение сосудов;
- нарушение пигментации (гипо— или гиперпигментация);
- появление рубцов.
Фототерапия
Фотодинамическая терапия — это одна из методик удаления базалиом, которая отличается высоким риском появления рецидивов (до 22% случаев). Она не используется при обширных или глубоких поражениях кожи. К преимуществам процедуры можно отнести такие особенности:
- амбулаторные условия проведения;
- лечение сразу нескольких новообразований;
- выраженные косметические результаты;
- хорошая переносимость;
- возможность использования в труднодоступных участках.
Недостатками проведения можно назвать сильную вероятность появления рецидивов, высокую стоимость процедуры и низкую эффективность при лечении обширных, глубоких поражений. Такая процедура не назначается пациентам с поражениями печени и почек, при беременности и лактации, в детском возрасте, а также при нарушении работы сердечно-сосудистой системы.
Техника выполнения
Сама процедура проводится в два этапа. Первый — введение фотосенсибилизатора. Это вещество накапливается в тканях опухоли, что повышает ее восприимчивость к свету. Через 90-120 минут врач выполняет облучение специальным лазером. Эта процедура может причинять некоторые болезненные ощущения. Чтобы снизить интенсивность проявлений болевого синдрома, рекомендуется использовать обезболивающие препараты. Инъекционно они не вводятся, можно выпить таблетку за час до процедуры. Также хорошо облегчает боль прикладывание льда или направленный воздух из вентилятора.
Восстановительный период
После процедуры может наблюдаться незначительный отек и покраснение в месте воздействия. Через 3-6 дней на месте опухоли наблюдается формирование корочек.
В период после введения фотосенсибилизатора пациенту рекомендуется избегать сильного освещения и воздействия солнечных лучей. На неделю рекомендуется воздержаться от просмотра ТВ и нахождения за ПК. В период восстановления стоит воздержаться от таких действий:
- прием витаминов;
- использование местнодействующих анестетиков;
- применение БАД.
Обратите внимание! Болевые ощущения можно купировать с помощью приема НПВС.
Осложнений процедура не вызывает. В течение нескольких дней может наблюдаться повышенная восприимчивость к свету, которая проходит при естественном выведении фотосенсибилизатора из организма.
Электрокоагуляция
Принцип действия заключается в прижигании новообразования переменным высокочастотным электрическим током. Это приводит к разрушению клеток опухоли и коагулирует окружающие кровеносные сосуды. Процедура используется для удаления неглубоких опухолей, которые имеют до 10 мм в диаметре.
При подготовке к выполнению нельзя использовать спирт для обеззараживания кожи. Пациент не должен контактировать с металлическими частями операционного стола. Процедура противопоказана больным с патологиями сердечно-сосудистой системы, при наличии металлических пластин в организме пациента, при меланоме.
Процедура проводится под местным обезболиванием. В ходе выполнения с помощью специальной кюретки вычищается содержимое опухоли, после чего электрокоагулятором “завариваются” окружающие кровеносные сосуды. После этого обработанную кожу снова удаляют кюреткой. Так процедуру повторяют до 3 раз, после чего на место воздействия накладывают повязку с антибактериальной мазью.
Методика используется крайне редко по причине высокой вероятности формирования рубцов, а также высокой возможностью рецидивирования (до 47% случаев).
Местная химиотерапия
Данная методика предполагает бережное воздействие химических компонентов на саму опухоль. Техника является щадящей, поскольку она не затрагивает окружающие ткани. Преимущества методики заключаются в направленном действии и низкой вероятности проявления побочных эффектов. Недостатком такого лечения можно назвать низкую эффективность в отношении глубоких поражений.
Для лечения применяются мази на основе таких компонентов:
- 5-фторурацил;
- имиквимод;
- метотрексат;
- колхамин.
Длительность курса лечения составляет несколько недель. Мазь нужно наносить на поражение ежедневно. В течение курса лечения может возникнуть раздражение кожи, покраснение, повышается фоточувствительность в месте нанесения. По окончании лечения возможно появление рубцов. Также требуется использование солнцезащитных средств в течение нескольких месяцев после процедуры.
Комбинированный метод
Комбинированная методика заключается в совмещении нескольких способов удаления. Это необходимо при опухолях крупного размера или глубоких поражениях, когда один метод не сможет гарантировать нужной эффективности. Врач осуществляет подбор методик на основании таких показателей:
- форма опухоли;
- степень поражения тканей;
- локализация новообразования;
- индивидуальные особенности организма больного.
Преимуществами такой методики можно назвать высокую эффективность и возможность использования в сложных случаях базалиомы.
Недостатком — высокую вероятность появления шрамов и долгий восстановительный период.
Чаще всего комбинированный метод применяется для удаления рецидивов опухоли. Подготовка и техника проведения напрямую зависит от выбранных врачом методик лечения. Они же обусловливают и течение восстановительного периода.
Фото 3. В преклонном возрасте шляпа — это не просто красивый аксессуар, а необходимая защита от солнца. Источник: Flickr (Ryan H. Zhang).
Преимущества методики
Главное преимущество традиционного хирургического лечения – возможность исследовать иссеченные ткани под микроскопом. Специалисты при этом обращают особое внимание на края удаленной кожи, изучают, нет ли там остатков опухоли. Во время проведения операции разрез производят вширь и вглубь. Он доходит до подкожного жира, иногда захватывает фасцию мышц, внешнюю оболочку хряща и кости (если опухолевый очаг поразил и их).
Внимание! Опухоль всегда удаляют с частью здоровой ткани. «Припуски» делают с учетом формы образования.
Так, например, при удалении узелковой базалиомы захватывают 4-5 мм окружающих тканей. Это предотвращает появление рецидивов. При удалении склерозирующей опухоли удаляют участки с запасом в 15 мм.
Противопоказания к хирургическому иссечению базалиомы
Беременным нельзя удалять базалиому хирургическим иссечением
Проводить операцию нельзя, если у больного выявляются:
- неподдающиеся коррекции нарушения свертываемости крови;
- общее тяжелое состояние;
- наличие острого инфекционного процесса.
Внимание! Беременным женщинам и матерям, кормящим грудью, противопоказано проводить операцию до срока, пока малыш не родится на свет и не перейдет на естественное кормление.
Факторы риска базалиомы
- Светлый тип кожи.
- Рыжие или светлые волосы.
- Длительное воздействие ультрафиолетового излучения.
- Воздействие на кожу радиации.
- Хроническая травматизация кожных покровов, например, натирание неудобной одеждой или обувью.
- Воздействие на кожу химических канцерогенов, в том числе и бытовой химии.
Развитие базалиомы может быть обусловлено генетической предрасположенностью. Такая патология называется синдром Горлина. Для него характерны следующие симптомы: множественные очаги базалиомы, эндокринная патология, нарушение скелета и психической деятельности. Патология начинает проявляться в молодом возрасте.