Пересадка кожи, или дерматопластика, – хирургическое вмешательство, которое проводится для воссоздания поврежденных участков кожных покровов. Пересадка кожи после ожога используется, если поражен базальный слой дермы, есть заметные рубцы и другие глубокие дефекты. Метод оперативного лечения зависит от обширности и локализации ран. При ожогах 3Б и 4 степени операцию проводят сразу же после получения травмы. Чаще дермопластика назначается после восстановления тканей для устранения рубцов.
Кому показана пересадка кожи
Трансплантация кожи – сложная хирургическая операция, которая назначается при глубоких поражениях мягких тканей. Успешность терапии зависит от:
- квалификации хирурга;
- площади раневой поверхности;
- иммунитета пациента.
Основным показанием к операции является глубокий ожог, когда другие методы лечения неэффективны. Без эпидермиса и дермы в организм проникают болезнетворные микроорганизмы, нарушается теплообмен. Ожоговые травмы чреваты не только косметическими дефектами, но и незаживающими ранами, сильными болями. Дермопластика необходима при обширных небольших по площади ожогах, которые сопровождаются тотальной гибелью кожи вплоть до жировой клетчатки.
Пересадка кожи после ожога у детей и взрослых целесообразна при повреждении всех слоев эпидермиса, дермы, жировой клетчатки, мышц. Ожоги 3А, 3Б, 4 степени – основные показания к пересадке. При частичном разрушении базального слоя оперативное лечение назначают уже после заживления тканей для устранения косметических дефектов – гипертрофических рубцов, ожоговых шрамов.
Как делают пластику после ожога
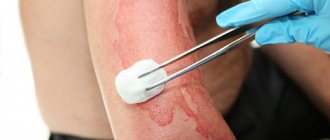
В большинстве случаев операцию проводят под общим наркозом. После того как он подействовал, процесс идет так:
- С помощью прозрачной пленки определяются размер и контуры проблемной зоны. По полученной выкройке наносят границы донорского лоскута на здоровую кожу.
- Скальпелем иссекается участок тканей, который будет пересажен. Аутотрансплантат обрабатывают специальным составом и отправляют в аппарат, который отделяет нужную по толщине часть.
- На донорской поверхности останавливают кровотечение. Для этого рану ушивают или наносят противомикробный заживляющий состав. Сверху накладывают повязку.
- Рубцовую поверхность протирают антисептиком и просушивают. Трансплантат помещают на нужное место. С помощью синтетических нитей его края соединяют с границами раны. Сверху накладывают стерильную повязку.
О том, как проводят пластику после ожога, смотрите в этом видео:
Виды и техника пластики на кожных покровах
Операция по пересадке кожи после ожога проводится в несколько этапов. Длительность процедуры зависит от:
- типа трансплантируемого материала;
- площади ожоговой раны;
- опыта хирурга.
В хирургии выделяют 2 типа дерматопластики:
- первичная – зашивание свежих ожоговых ран;
- вторичная – коррекция дефектов после регенерации кожи.
Применяют две техники дерматопластики – свободная и несвободная, каждая из которых имеет свои особенности проведения.
Несвободная пластика
Операция предполагает пластику частично отторгнутыми местными тканями, кусочками из других частей тела. Во втором случае используется лоскут на питающей ножке – кожные кусочки с подкожно-жировой прослойкой, кровеносными сосудами.
Выделяют три группы трансплантатов:
- плоские;
- островковые;
- трубчатые.
Пластика местными трансплантатами проводится разными способами:
- повторное подсаживание частично отторгнутых лоскутов;
- пластика по И. Диффенбаху с нанесением на трансплантат послабляющих насечек;
- операция по Ю. К. Шимановскому с закрытием квадратных ран сдвижными прямоугольными лоскутами.
При ожогах в области лица применяется пластика смежными треугольниками. Их вырезают вместе с подкожно-жировой клетчаткой так, чтобы их углы составляли 30, 45 или 60°. Первый тип треугольника используют для пластики лица, последние два – для закрытия ожогов вблизи суставов.
Трансплантация способна быстрее восстановить нормальное функционирование кожи, убрать воспаление, а также предотвратить появление инфекционного заболевания или заражения.
При пересадке донорского лоскута с другого участка тела операцию проводят в 2 этапа:
- подготовка трансплантата к пересадке;
- подшивание к ожоговой ране подготовленного кусочка кожи.
Отдаленная дерматопластика используется для исправления дефектов на лице. При прямой пересадке хирург иссекает лоскут с подкожной клетчаткой из области плеча, после чего делает пластику носа.
В сложных случаях прибегают к комбинированной несвободной пластике с одновременным вшиванием местных обожженных тканей, кусочков из других частей тела.
Комбинированные методики применяются при первичных трансплантациях сразу после ожога. В случае успеха отпадает необходимость во вторичном оперативном вмешательстве для исправления косметических дефектов.
Свободная пластика
Свободную дерматопластику условно разделяют на два типа.
Васкуляризованная
Пересадка сложных трансплантатов с формированием внутри трансплантата новых сосудов. Проводится микроскопическим инструментом под микроскопом. Для взятия участка кожи используют острый скальпель, посредством которого извлекают кусок вместе с подкожно-жировой клетчаткой и сосудистой сетью. Во время операции сосуды быстро соединяются с капиллярами вокруг раны.
Неваскуляризованная
Пересадка обширных участков кожных покровов посредством дерматома (инструмента, снимающего пласт кожи нужной толщины). Во время операции используют два типа трансплантатов – расщепленные или послойные. Первые включают все слои дермы, а вторые – исключительно наружные слои эпидермиса.
Для взятия расщепленного лоскута применяется медицинский инструмент в виде рубанка. Он предназначен для снятия донорского лоскута при больших по площади ожогах. Вырезанный трансплантат смазывают хирургическим клеем, после чего он переносится на барабан. Во время обработки снимается внешний слой эпидермиса. Подготовленный кожный кусочек кладут на оперируемую область. Края подшиваются капроновой нитью, а сам трансплантат закрепляют при помощи гипсовой повязки, медицинской шины.
После оперативного вмешательства делают перевязки с использованием противомикробных мазей. Они препятствуют воспалению прооперированных тканей и отторжению трансплантатов.
Период восстановления
Прижилась ли ткань, станет понятно в течение недели после трансплантации. В течение всего этого срока повязку не удаляют, просто регулярно ее меняют. Если появляется гной и воспалительные процессы, это говорит о том, что организм отторгает материал. Даже при условии, что он прижился, потребуется реабилитация после пересадки кожи длительностью несколько месяцев. Самые тяжелые случаи требуют восстановительной терапии на протяжении полугода.
В течение всего этого периода пациенту потребуется соблюдать инструкции врача. В первую очередь назначаются несколько групп препаратов для снятия различных симптомов, возникающих в реабилитационный период. Прописывают глюкокортикостероиды, а также средства для устранения воспалительных процессов и регенерации тканей.
В восстановительный период пострадавшему требуется использовать физиотерапию. Необходимо помнить о возможности деформации суставов, сухожилий во время формирования рубцов. Поэтому важно как можно раньше приступить к реабилитации. Часть тела, на которой проводилась пересадка, должна двигаться часто и много. Восстановительный курс процедур подберет лечащий врач.
Используют лечебную физкультуру, электрофорез, магнитотерапию. Во время физиотерапии применяют специальные препараты, предназначенные для размягчения рубцов и снятия воспаления. В некоторых случаях может потребоваться дополнительная операция для устранения оставшихся косметических несовершенств.
Операция по пересадке кожи после ожога для многих пациентов является единственным способом продолжать нормальную жизнь. Несмотря на все сложности, связанные с ее проведением, преимуществ у трансплантации намного больше. Она улучшает качество жизни пострадавших от ожогов и возвращает им способность радоваться жизни.
Откуда берут и какими бывают трансплантаты
Для закрытия поверхности раны используют искусственные или природные трансплантаты из собственной или донорской кожи. При подготовке к дерматопластике учитывают свойства тканей:
- цвет;
- эластичность;
- кровоснабжение;
- степень оволосения.
Во время подготовки к дерматопластике хирурги руководствуются принципом: чем ближе донорская ткань находится к оперируемой области, тем выше качество трансплантата. К примеру, при ожоге лица обычно используют кожные лоскуты из надключичной зоны. Они хорошо приживаются, сохраняют розовый оттенок, который не отличается по цвету от окружающих тканей. В свою очередь, лоскуты из подключичной зоны часто приобретают неестественный желтоватый оттенок.
Выделяют несколько областей для взятия донорской кожи, которые подходят для закрытия ожоговых ран:
- живот;
- верхняя часть спины;
- надключичная область;
- боковые поверхности грудной клетки;
- внутренняя часть бедер.
При пластике лица после ожогов используются лоскуты из следующих областей:
- перед и позади уха;
- надключичной.
Для закрытия раневых поверхностей большой площади применяются расщепленные лоскуты, которые состоят из поверхностных слоев кожи. Их берут из ягодиц, внутренней части бедер, брюшной стенки.
В зависимости от глубины ожога и площади повреждения используют различный по толщине трансплантационный материал:
- Толстый – содержит все свои эпидермиса и дермы. Его толщина достигает 0.8-1.1 мм.
- Средний – включает основной слой дермы (сетчатый слой), в котором содержится много эластичных волокон. Толщина лоскута не превышает 0.3-0.7 мм.
- Тонкий – состоит из росткового и эпидермального слоев, поэтому содержит мало эластичных волокон. После заживления ожога вшитый лоскут кожи сморщивается. Его толщина составляет не более 0.3 мм.
В качестве донорского материала используются:
- амнион – зародышевая оболочка позвоночных животных;
- ксенокожа – свиная кожа;
- аллокожа – консервированные кожные покровы умерших людей.
Также при ожогах применяется материал эксплантат – живая ткань, которая культивируется вне организма в питательной среде. В 2017 году испанская компания BioDan Group при поддержке научно-исследовательского института разработала технологию печати бионического заменителя живой ткани. Искусственная кожа печатается на 3D-биопринтере, заряженном картриджами с:
- кератиноцитами;
- сывороткой крови;
- кальция хлоридом;
- фибробластами.
Ученые получили многослойную матрицу на гидрогеле, который поддерживает жизнеспособность клеток. Искусственная кожа «дозревает» в лаборатории и только потом пересаживается в организм человека. Но пока что эта технология тестировалась только на мышах и не включена в хирургическую практику.
Как проходит операция
Любое подобное вмешательство начинается с того, что происходит забор здоровых участков. В зависимости от места взятия область обрабатывают и вырезают требуемый слой. Если ткани берут у живого донора, применяют анестезию. Обычно используются зоны бедер, ягодиц, спины, грудной клетки. Участок вырезают при помощи специального инструмента.
В этот момент вторая группа врачей готовит пациента для операции. Пораженную область дополнительно обрабатывают и сушат. При этом не должно быть никаких воспалительных процессов. Далее начинается сама трансплантация.
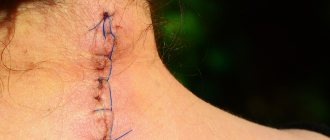
Лоскут здоровой кожи помещают на поврежденную область. Если участок повреждения небольшой, то его фиксируют при помощи специального клея или скоб. При серьезных травмах требуется нанесение хирургических швов. После этого врачи фиксируют область тугой повязкой. Вся манипуляция занимает не более часа, поэтому считается достаточно простой процедурой.
В первые сутки после пересадки пристально следят за состоянием пациента. Повязки регулярно меняют и обрабатывают поверхность дезинфицирующими растворами. Во время процедуры и после нее пострадавший может столкнуться с такими неприятными симптомами, как кровотечение или инфицирование поверхности. Кроме того, снижается чувствительность кожи и может возникнуть риск отторжения.
С вероятностью осложнений чаще всего сталкиваются люди, имеющие плохой иммунитет и некоторые хронические заболевания. Также фактором риска является возраст. Вмешательства с осторожностью назначают маленьким детям и пожилым людям.
Уход в послеоперационный период
Период реабилитации после хирургического лечения ожогов занимает от 3 до 6 месяцев. Он включает три этапа:
- адаптационный – от окончания дерматопластики до первых 2 дней;
- регенерационный – от 3 дня после операции до 2-3 мес.;
- стабилизационный – через 3 мес. после трансплантации кожи.
Чтобы предупредить осложнения, пациенты должны выполнять все рекомендации врача:
- В течение 1-2 недель необходимо делать перевязки. Соблюдение санитарно-гигиенических правил предупреждает инфекционные осложнения.
- Повязку не снимают до тех пор, пока кожа не приживется. Этот этап занимает от 4 до 6 суток. Но чтобы предупредить отслоение лоскутов, перевязки совершают еще в течение 7-9 дней.
- Для восстановления кожи прооперированные области смазывают мазями. Увлажняющие антисептические препараты стимулируют заживление.
Прооперированные пациенты жалуются на сильные боли, поэтому им назначают местные или системные анальгетики. Для предупреждения инфекционного воспаления и отторжения тканей они принимают витаминно-минеральные комплексы с ретинолом, токоферолом и другими биоактивными добавками.
Первые 2-3 месяца пересаженная кожа уязвима. Она практически не способна к самозаживлению. Поэтому пациентам запрещают посещать сауны, бассейны, солярии. Также следует избегать долгого пребывания на солнце. Операцию считают успешной при отсутствии осложнений через 3 месяца.
Методы операции
При наличии серьезных кожных поражений проводить операцию следует как можно быстрее. Только в этом случае можно избежать осложнений и улучшить состояние пострадавшего. Врач назначает трансплантацию через 1 месяц, если поражение не самое серьезное, и через 2 – 3 месяца, если травмы существенные.
Для ускорения процесса заживления проводят удаление отмирающих тканей, однако это нужно делать с осторожностью, чтобы не ухудшить состояние больного. Манипуляции проводят, когда с момента получения ожога прошло около 2 – 3 недель. Омертвевшие участки удаляют постепенно, когда меняют повязки.
При проведении вмешательства работы ведут сразу 2 группы медицинских работников. Первая берет ткани для пересадки, вторая – готовит пациента к операции. Используют один из нескольких видов процедур:
- пересаживают тонкий слой кожи, что способствует быстрому приживанию и снижает риск отторжения;
- перенос толстых участков обычно применяется на видных областях (лицо, шея). Рубцы в этом случае менее заметны;
- помимо трансплантации кожного покрова происходит также восстановление хрящевой или жировой ткани.
Возможные осложнения
Процедура пересадки кожи после ожогов опасна как ранними, так и отсроченными осложнениями. К числу первых относятся:
- кровотечения из оперируемой зоны;
- отторжение донорской кожи;
- медленное заживление ран;
- инфекционное воспаление.
При отслоении кожного лоскута проводят повторную дерматопластику.
Несмотря на необходимость, у процедуры пересадки имеются некоторые недостатки. Главным из них является риск отторжения трансплантата. Если в качестве материала используют кожный покров донора, либо синтетический материал, всегда остаются опасения по поводу несовместимости тканей.
Если в месте повреждения образуются гнойники, назначают антибактериальную терапию. Но и после успешного приживления иногда возникают осложнения:
- снижение чувствительности кожных покровов;
- отсутствие роста волос на пересаженных участках;
- рубцевание, сморщивание трансплантата;
- скованность движения из-за натяжения тканей.
Уплотнения, нечувствительность, изменение цвета кожи в месте ожога является основанием для обращения к врачу. Специалист оценит серьезность ситуации и определит наименее травматичные способы устранения осложнений.
Виды пластики
Эстетическая хирургия имеет в распоряжении следующие виды операций:
- Свободную пластику. Используется полностью отделенный от донорской зоны кожный лоскут.
- Несвободную пластику. Дефект устраняется прилежащим кожным трансплантатом или участком ткани на питающей ножке. Последнее означает, что пересаживаемый лоскут частично отделен от основания. Его питание осуществляется через нетронутый участок кожи, по которому происходит кровоснабжение.
А) Ожог 3 степени. (B) Выполнялась оперативная хирургия. Для устранения дефекта был взят материал из кожи бедра. (C) Через шесть месяцев после операции. Была выполнена процедура отделения пальцев.
В свою очередь свободная пластика может быть:
- Васкуляризированной, при которой используется кожный лоскут с сосудами. Они соединяются с общей кровеносной системой.
- Неваскуляризированной, когда трансплантируются большие участки кожи. Пересаживаемый материал берут расщепленный, то есть с наружными долями эпидермиса, или послойный (на всю толщину кожи).
По времени пересадки операции бывают:
- первичными, когда закрываются свежие раны;
- вторичными, при которых устраняется сформировавшаяся через несколько месяцев после ожога рубцовая ткань.
Когда нельзя делать операцию
Реконструктивно-восстановительная пластика кожи противопоказана при высоком риске осложнений. Проведение манипуляций по пересадке кожи на ожоговые раны запрещено при:
- вторичных иммунодефицитах;
- гнойных осложнениях;
- патологиях сердца и сосудов;
- психических расстройствах;
- кожных заболеваниях.
Косметическую пластику не назначают во время беременности, обострения хронических болезней, а также если поврежденные ткани инфицированы.
Операцию откладывают при опоясывающем герпесе, трихофитии, абсцессах, угревой болезни и т.д. Пациенты с витаминной недостаточностью предварительно проходят витаминотерапию. Она стимулирует иммунитет, за счет чего снижает риск инфекционного воспаления пересаженных тканей и их отторжения.
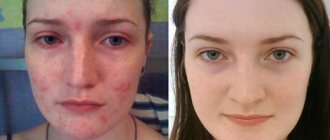
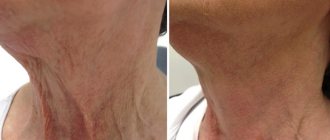
Виды пластической хирургии шрамов на лице и теле
Современная пластическая хирургия шрамов и ожогов лица и тела сегодня располагает различными техниками «удаления» повреждений. Они могут быть не только хирургическими, но и «безоперационными».
Безоперационные методы пластической хирургии ожогов и шрамов
Под безоперационными методами сегодня подразумеваются лазерные, ультразвуковые и инъекционные технологии. Они являются чем-то средним между хирургическими вмешательствами и косметологическими процедурами. С первыми у них сходство в эффективности, со вторыми – в малоинвазивности. Последний термин означает, что такого рода манипуляции минимально травматичны, они не затрагивают близлежащие здоровые ткани, не требуют наложения швов и не предусматривают даже пребывание в стационаре.
Лазерные и ультразвуковые методы предполагают выравнивание шрама либо путем удаление верхних слоев эпидермиса в поврежденной зона для максимального ее приближение по текстуре и цвету к виду здоровой кожи, либо его выпариванием, когда под воздействием энергии лазерного луча содержащаяся в поврежденных тканях жидкость постепенно нагревается, а затем удаляется. Показанием в данном случае являются шрамы не грубые и относительно небольшие по размеру.
Инъекционные методы пластической хирургии рубцов показаны в случае втянутых рубцов. Исправление здесь происходит за счет введения в подкожное пространство специальных препаратов, которые заполняя его, возвращают коже ровную и гладкую поверхность. Однако, данная процедура предполагает также проведение лазерной шлифовки, которая уравнивает ткани и по цвету.
Кроме безоперационных методов, пластическая хирургия ожогов лица и шрамов «оперирует» также эндоскопическими и классическими хирургическими техниками.
Средняя стоимость пересадки кожи в Москве
Дерматопластика – дорогостоящая операция, стоимость которой зависит от:
- площади раны;
- техники трансплантации;
- квалификации хирурга;
- вида трансплантата.
Аутопластика стоит дешевле, так как для пересадки используются собственные ткани человека. Цены на операцию в московских клиниках варьируются от 100 тыс. до 260 тыс. рублей.
Пересадка кожи – один из эффективных методов лечения серьезных ожогов и послеожоговых рубцов. В ходе операции воссоздается участок кожного покрова, который претерпел изменения. Успешность дерматопластики зависит от выполнения врачебных рекомендаций. Чтобы предупредить осложнения, пациенты должны принимать назначенные препараты, проходить физиотерапию.
Степени ожога
По глубине повреждения тканей ожоги классифицируют на 4 степени.
- Повреждение поверхностного слоя (эпидермиса), сопровождающееся болезненностью, покраснением и небольшим отеком обожженного участка. Заживает за несколько дней без специального лечения.
- Повреждение эпидермиса и верхнего слоя дермы, проявляющееся сильной болью, отеком, покраснением, образованием пузырей, заполненных прозрачной серозной жидкостью. При грамотной медикаментозной терапии травма заживает за 10-14 дней.
- Ожог 3 степени классифицируется на 2 вида. Степень 3А характеризуется повреждением эпидермиса и дермы, образованием крупных волдырей с мутной жидкостью внутри, струпа (корки) на обожженной поверхности. Степень 3Б диагностируется при поражении всех кожных слоев и частичном повреждении подкожной жировой клетчатки. Образующиеся пузыри заполнены кровянистой жидкостью.
- Самая тяжелая травма, сопровождающаяся обугливанием кожи, мышечной и костной ткани, полной утратой чувствительности из-за разрушения нервных волокон.
Даже маленький по размерам, но очень глубокий ожог опасен проникновением инфекции, ее распространением через кровеносное русло по всему организму. Результатами могут стать сепсис, летальный исход.
Сложности трансплантации лица
Трансплантация лицевой ткани показана только тогда, когда реконструктивно-пластические вмешательства невозможны из-за большой потери тканей.
Первая сложность — само вмешательство. Суть такова: каждому органу (нос, веки, губы) возвращаются нормальные размеры, место, при отсутствии органа врачи формируют его заново. Операция считается трудной для хирургов и рискованной для самого больного. При трансплантации соединяются разорванные нервы, кровеносные сосуды, и пересаженные части лица, образования начинают работать как собственные.
По мнению специалистов реконструктивной хирургии, в перспективе пересадка лица станет обыденным пластическим вмешательством. Пересадку позволит себе любой желающий. Однако другие врачи считают, что эта операция слишком сложна, чтобы стать рутинной.
Вторая сложность — найти подходящий донорский кожный лоскут. Его берут у людей, состоящих в кровном родстве с больным, или это может быть трупный материал. Если поражение глубокое, то требуются не только кожные лоскуты, но и костные (т.е. фрагменты костей). Забор костных тканей производится только у трупов.
Донорские органы и ткани должны иметь совместимость с тканями реципиента (пациента). В обратном случае начнется отторжение.
Третья сложность, она же главная, — это процесс отторжения трансплантата. Иммунная система хозяина распознает пересаженную ткань как чужую и атакует ее. В результате вся кропотливая работа врачей идет насмарку. Чтобы избежать этого, тщательно исследуют тканевую совместимость донора и реципиента.
Четвертая сложность: даже при близкой к идеалу совместимости пациент будет пожизненно принимать препараты, подавляющие его иммунитет, чтобы не допустить агрессии иммунитета против пересаженных тканей.
Стоимость
Стоимость кожной пластики определяется различными факторами: площадью поврежденной поверхности и сложностью конкретной операции, видом используемых для трансплантации материалов и анестезии, прочих фармакологических средств, квалификацией и профессионализмом хирурга, расположением и репутацией клиники. В зависимости от этих факторов цена на операцию может составлять от 10 000 до 200 000 рублей.
Пластика кожи после ожога не является сложной и продолжительной операцией. Но в некоторых ситуациях приживление трансплантата после пересадки протекает плохо, даже если донорским материалом является собственная кожа. Детальная подготовка к пластической операции, правильный расчет сроков ее проведения, соответствующий уход в период реабилитации являются обязательными условиями успешной пластики кожи и позволяют свести к минимуму вероятность развития послеоперационных осложнений.
Плюсы и минусы пластики кожи
Трансплантация кожи после ожога, как и все другие виды пластики, имеет свои преимущества и недостатки. К первым можно отнести:
- защиту раны от инфицирования и механических повреждений;
- предотвращение испарения влаги и потери питательных соединений через открытую поверхность раны;
- более эстетичный внешний вид после заживления раневой поверхности.
Из недостатков хирургического вмешательства можно выделить:
- возможность отторжения пересаженного материала (при пересадке собственной кожи риски значительно ниже);
- вероятность развития других осложнений;
- психологический дискомфорт пациента (к примеру, если донорским материалом выступает трупная кожа или ткани, взятые с ампутированной конечности).
Искусственная кожа «Стратаграфт»: лечение тяжелых термических ожогов
Mallinckrodt разработала эффективную альтернативу аутодермопластическим процедурам.
Биржевые котировки «Маллинкродт фармасьютикалс» (Mallinckrodt Pharmaceuticals) выросли на четверть после объявления об успешности опорных клинических испытаний экспериментальной регенеративной терапии «Стратаграфт» (StrataGraft), изученной в лечении термических ожогов. Досье на регистрацию намечено к отправке в Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) в первой половине 2020 года.
«Стратаграфт» прошел проверку в задаче регенерации кожи, пораженной термическим ожогом, который привел к неполному некрозу с сохранением ростковой зоны. Обычно в таких случаях проводят аутодермопластику, когда пациенту пересаживают его собственную здоровую кожу с неповрежденных областей. И хотя методика считается весьма эффективной, она зачастую приводит к проблемам с ростом раневой нагрузки и заживлением донорских участков, болезненных, зудящих и склонных к инфицированию и рубцеванию. Опять же, если ожоговая площадь велика, свободных лоскутов кожи недостаточно, и потому приходится несколько раз трансплантировать ткань с одного и того же участка, каждый раз дожидаясь восстановления его целостности. В такие моменты ожоговую поверхность защищают, к примеру, трупной кожей, свиной кожей или синтетическим материалом, которые играют роль временного защитного барьера.
«Стратаграфт», будучи эквивалентом здоровой кожной ткани человека, включает дермальные фибробласты и полностью стратифицированный (многослойный) биологически активный эпидермис, полученный из клеточной линии NIKS — выделенных из младенческой ткани клеток-предшественников кератиноцитов, иммортализованных, генетически стабильных, нетуморогенных и свободных от патогенов. «Стратаграфт», фактически повторяющий строение естественной кожи, собран из двух слоев: внутреннего, подобного дерме, и наружного, похожего на эпидермис. «Стратаграфт», лишенный острой иммуногенности, не вызывает отторжения и не приводит к иммунным ответам против NIKS. «Маллинкродт» завладела «Стратаграфтом» после покупки в августе 2020 года его оригинатора в лице «Стрататек» (Stratatech). Разработка осуществляется при финансовой помощи правительственного Управления перспективных биомедицинских исследований и разработок (BARDA).
Несмотря на масштабные усилия отрасли, до сего момента не предложено никакого клеточного или синтетического продукта, самостоятельно показывающего такую же результативность раневого заживления ожогов, как это делает аутодермотрансплантация.
Клинические исследования STRATA2016 (NCT03005106) фазы III (рандомизированные, открытые, многоцентровые) проверили безопасность и эффективность «Стратаграфта» среди взрослых пациентов (n=71) в задаче аутологичной регенерации кожной ткани при комплексных термических поражениях кожи, ожоги которой затрагивают весь эпидермис и свыше двух третей дермы. Ожоги тела, рук или ног, всё еще содержащие интактные элементы дермы, должны были подходить под процедуры иссечения и аутологичной трансплантации. Рандомизация осуществлялась на каждом пациенте, когда две схожие ожоговые области одного и того же больного проходили либо стандартную терапию аутодермопластикой, либо лечение «Стратаграфтом».
В течение трех месяцев после терапии 4% ожоговых областей, к которым применили «Стратаграфт», истребовали дополнительной процедуры стандартной аутодермопластики — против 2% областей, изначально ее прошедших. Другими словами, «Стратаграфт» на 98% снизил необходимость в традиционной пересадке собственной кожи пациента (p