Одним из основных элементов в оперативном лечении является наркоз, который, несомненно, должен обеспечить комфорт и безопасность не только пациенту, но и оперирующему врачу. За всё время изучения разнообразных способов анестезии специалисты всего мира добились невероятных высот в своей работе. Одним из таких достижений является интубационный наркоз.
Интубационный или эндотрахеальный наркоз – это вариант общей анестезии, при которой подача наркозного препарата происходит посредством специальной гибкой трубки, введённой в дыхательные пути больного через рот, нос или трахеостому. Для такого наркоза используются: фторотан, пентран, трихлорэтилен, закись азота, циклопропан. В результате происходит временное выключение на уровне центральной нервной системы болевой чувствительности и сознания пациента, расслабление мускулатуры и осуществление искусственной вентиляции лёгких с помощью специальной аппаратуры.
Этапы данного вида наркоза:
- Премедикация – подготовка к медикаментозному сну. Применяются: промедол, фентанил. Вводится атропин с целью профилактики нарушений сердечной деятельности.
- Вводный наркоз. Медленно и под чётким наблюдением вводятся барбитураты для введения головного мозга в медикаментозный сон.
- Релаксация мышц посредством введения миорелаксантов.
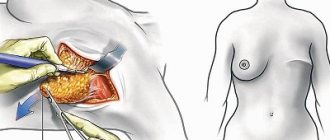
- Интубация трахеи – введение интубационной трубки в дыхательные пути с последующей подачей через неё газовой смеси определённого состава и концентрации.
- Пробуждение – постепенное восстановление сознания и самостоятельного дыхания.
Преимущества данного метода:
- Точность дозирования лекарственного препарата.
- Есть возможность проведения длительных оперативных вмешательств (более 1 часа).
- Обеспечивает проходимость дыхательных путей, предотвращая западение языка, и способствует удалению слюны, гноя, мокроты через специальный катетер.
- Возможность использования в комбинации с миорелаксантами.
Что такое эндотрахеальный наркоз?
Эндотрахеальный наркоз – один из видов анестезии, при которой используют эндотрахеальную интубацию; альтернативное название: общая анестезия. Термин «анестезия» происходит от греческого и означает «без чувств».
При анестезии все тело или отдельные части тела не ощущаются. Компетентные медицинские специалисты – анестезиологи – используют термин «наркоз с трубкой в горле» для обозначения общей анестезии. Если обезболивают только отдельные части тела, это называется местной анестезией.
Осложнения после эндотрахеального наркоза
Мы уже упоминали, что при неправильном введении трубки, возникают осложнения. Проявиться они могут во время операции или после нее.
Часто при наличии сердечно-сосудистых заболеваний, неправильное применение препаратов сопровождается потерей большого количества крови, интубацией трахеи.
После операции могут ждать неприятности в виде следующих осложнений:
мышечная боль;- боль в горле после применения трубки;
- кашель после эндотрахеального наркоза;
- инфекция легких;
- аллергические реакции;
- тошнота;
- потеря сознания;
- нарушения в нервной системе;
- поражение головного мозга;
- ларингоспазм;
- зуд;
- дрожь;
- травмы зубов, языка, горла.
Обычно эти проявления проходят в течение 2-х суток. Не нужно во всех осложнениях винить врача, здесь большую роль играют индивидуальные особенности организма пациента и его восприимчивость к медицинским препаратам.
В связи с большим количеством осложнений при применении трубки, в 1981 году появилась ларенгиальная маска. Она не вводится в трахею, а располагается при входе в гортань. Благодаря манжете на маске, создается герметичность. Это совершенно безопасное изобретение, которое исключает появление ларингоспазма после операции.
Но, несмотря на такие преимущества, применение маски не всегда бывает удачным и целесообразным, не говоря уже о высокой стоимости. Случается, что из-за негерметичности маски между гортанью и пищеводом возникает асфиксия. И к тому же ее невозможно применять в экстренных случаях из-за проблемы «полного желудка».
Показания к применению
Наркоз с трубкой в горле делает возможным множество медицинских вмешательств, потому что «выключение» болевого ощущения является предпосылкой для многих диагностических и терапевтических процедур. Благодаря значительным достижениям в области медицины современная анестезия безопасна, деликатна и может применяться с учетом индивидуальных рисков.
В зависимости от типа процедуры, а также конституции и истории болезни пациента, сегодня можно точно дозировать необходимые лекарственные препараты. После серьезной операции и интенсивной терапии анестезия также играет важную роль в лечении острой боли.
Анестезиолог всегда сопровождает пациента во время операции в клинике или в операционном центре. Он работает по всем дисциплинам и возрастным группам пациентов. То есть независимо от того, проводится ли колоноскопия у 55-летних, кесарево сечение у 30-летних или удаление руки у 5-летних. Анестезиолог помогает предотвратить возможное пробуждение пациента и правильно ввести в наркоз.
Особенности процедуры
Эндотрахеальный наркоз является самым эффективным методом анестезии при длительных операциях. Он используется в виде многокомпонентного наркоза с мышечными релаксантами. Для такого метода используется несколько наркотических веществ, которые постепенно вводятся в организм. Благодаря этому он получил название комплексного наркоза. Это обеспечивает хорошую анестезию, выключение сознания и релаксацию.
Эндотрахеальный наркоз имеет ряд преимуществ:
- Благодаря такой современной процедуре дыхательные пути остаются свободными, поэтому медицинской сестре можно положить пациента в любой позе, в зависимости от оперируемого участка.
- Меньшее количество наркотического вещества.
- Уменьшенное количество анестетиков приводит к меньшему токсичному влиянию на организм пациента.
- Сохраняются все жизненно важные функции организма.
Подготовка
При предварительном обсуждении с анестезиологом пациент получает информационный листок с инструкциями о том, что необходимо учитывать перед процедурой. Правила поведения предназначены для собственной безопасности:
- За 6 часов до запланированной операции нельзя есть и пить сладкие напитки.
- За 2 часа до анестезии запрещено пить даже чистую воду.
- Запрещено курить в день операции.
- Если лекарства принимаются на регулярной основе, необходимо предварительно обсудить наркоз с анестезиологом.
- Препараты, разжижающие кровь (например, новые пероральные антикоагулянты, ацетилсалициловая кислота) в более высоких дозах запрещено принимать перед операцией. Исключение: ацетилсалициловая кислота в дозировке 100 мг.
- Запрещено использовать покрытия, крем или лак для ногтей.
- Необходимо снять любые украшения (ожерелья, пирсинг, кольца, серьги) даже на тех частях тела, на которых не будет операции.
- Запрещено надевать контактные линзы в операционной или комнате для осмотра.
- Важно заблаговременно удалить незафиксированные зубные протезы или парики.
В день проведения наркоза запрещено курить
При амбулаторных процедурах рекомендуется оставить ключи и ценные вещи (кошельки, смартфоны) дома. При необходимости можно спросить медсестер, куда следует сдать свои личные вещи во время процедуры.
Как лечить
Лекарств от боли в горле очень много. И прежде чем их использовать, надо выяснить причину. Сделать это должен специалист. Он же порекомендует лечение.
При отеке
Отечный синдром, который вызван аллергической реакцией или выраженным воспалительным процессом можно устранять при помощи антигистаминных препаратов:
- Кларитин;
- Супрастин;
- Цетиризин;
- Диазолин.
При сухости
Сразу после наркоза горло может сильно сушить вплоть до болевых ощущений. Проблема в том, что пить воду первые сутки после операции нельзя, а слюны не хватает. Спасет мятная конфетка, которую следует рассасывать по несколько секунд. То есть засунуть ее в рот, пососать 5 секунд и вытащить. Следующий заход через несколько минут, когда снова сильно начнет сушить горло.
Премедикация
Перед любой операцией или медицинской процедурой, при которой ощущение боли в большей области тела «отключат», проводится предварительная беседа с анестезиологом. Этот разговор также называется премедикацией. Краткий разговор помогает анестезиологу решить, какая форма анестезии (общая или регионарная) наиболее подходит для пациента в запланированной процедуре.
Пациенты должны иметь при себе следующую документацию в кабинете врача:
- документы, касающиеся предстоящей процедуры (лабораторные данные, рентген-снимки, медицинские заключения);
- страховой полис;
- план лечения.
Доза и состав «анестетика» зависят от характера процедуры и индивидуальных факторов. В дополнение к возрасту, весу и полу пациента, общее здоровье и существующие аллергии играют важную роль в планировании анестезии. Поскольку регулярное употребление наркотиков или психотропных веществ (например, никотина, алкоголя) может существенно повлиять на действие анестетиков, больной должен отвечать честно на вопросы анестезиолога.
В некоторых случаях для оценки оптимального метода анестезии необходимы консультации с другими специалистами и дальнейшие обследования (например, исследование крови, рентгенологическое исследование легких или ЭКГ).
В рамках предварительного обсуждения анестезиолог объяснит не только преимущества, но также возможные риски выбранного метода анестезии. При необходимости специалист предоставит пациенту информационную бюллетень для предстоящей процедуры.
Пациент подтверждает правильность предоставленной анестезиологической информации своей подписью. Конечно, пациент может отозвать это согласие в любое время в устной форме.
Этапы проведения и их особенности
Общая анестезия вызывает контролируемое соноподобное состояние, при котором устраняются сознательные и болевые ощущения во всем теле. Это гарантирует, что пациент не замечает операцию, не двигается и не испытывает боли в течение всей процедуры.
Лекарства до операции
Незадолго до операции пациенту часто дают в больнице транквилизатор или анксиолитическое средство и вводят физиологический раствор для регулирования баланса жидкости. Для общей анестезии специалист обычно использует комбинацию лекарств, которая адаптирована к индивидуальным потребностям пациента.
Комбинация лекарств состоит из снотворного, обезболивающих (анальгетики) и частично миорелаксанта. Анестетик у взрослых вводится внутривенно через венозный доступ (часто на тыльной стороне руки). У детей чаще используется ингаляционный наркоз. Действие анестетика начинается в обоих случаях сразу после приема.
Ход операции
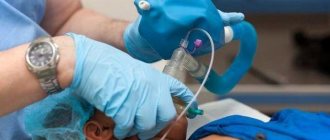
Современная общая анестезия действует «мягко» и может быть настроена индивидуально. Побочные эффекты редки. Анестезиолог расскажет об этом в предварительном разговоре. Для очень коротких процедур пациент может вентилироваться через маску для лица. Если это более длительная или большая операция, пациент вентилируется с помощью трубки (трахеальную) через трахею (интубация) или горло (ларингеальная маска). Трубка или ларингеальная маска вставляются, когда пациент уже находится в глубоком сне.
Анестезиолог сопровождает всю процедуру и контролирует физические функции пациента (сердечная деятельность, частота сердечных сокращений, рефлексы). В то же время он проверяет глубину анестезии и может регулировать ее при необходимости. Если процедура занимает больше времени, чем ожидалось, анестезиолог дозирует анестетик через вены или трубку. Таким образом, пациентам не нужно беспокоиться о пробуждении во время операции.
Пробуждение
Когда процедура завершена, доставка анестетика прерывается, и пациент просыпается через несколько минут. Часто, однако, больной не может вспомнить фазу оперативного вмешательства. Постепенно возвращающееся сознание после анестезии обычно сопровождается квалифицированным персоналом в специальной комнате восстановления.
После пробуждения больной должен оставаться в больнице 24 часа
Если боль возникает при ослаблении анестезии, человек получает обезболивающее. В некоторых случаях пациенту уже вводят анальгетики через катетер во время операции. Если значения все еще контролируемых функций органа являются нормальными и стабильными, он может вернуться в свою комнату. В случае амбулаторной процедуры больной проходит окончательное медицинское обследование, после чего может отправиться домой.
Пациент должен оставаться в течение 24 часов после анестезии в больнице и не участвовать в дорожном движении. Больной обычно получает рекомендации по поведению после выписки из больницы, например, в отношении приема лекарств и дальнейших визитов к врачу.
Причины назначения
- Используется в абдоминальной хирургии, где требуется абсолютное расслабление мышц брюшного пресса. При операциях на желудке, кишечнике, печени, желчном пузыре, поджелудочной железе, селезёнке, при вентральных грыжах.
- Торакальная и кардиохирургия.
- При лапароскопических оперативных вмешательствах, которые требуют максимального расслабления брюшного пресса. Это в свою очередь увеличит объём живота и снизит внутрибрюшное давление.
- Используется при операциях на головном мозге в связи с необходимостью усиленной оксигенации.
- Когда другими методами невозможно достичь достаточного обезболивания и глубокого наркоза.
- При операциях на шее, в том числе щитовидной и паращитовидной железах.
- При расстройствах нервной системы.
- Используется в практике врача отоларинголога. При операциях на среднем и внутреннем ухе, гайморовых пазухах, носовой перегородке, миндалинах.
- Применяется в стоматологии и пластической хирургии (отопластика, липосакция, ринопластика, круговая подтяжка лица, маммопластика и прочие).
- Используется при синдроме полного желудка, так как есть риск аспирации его содержимого.
- Проводится при неотложных и экстренных ситуациях, при условии, что пациент находится в бессознательном состоянии.
- Во всех случаях, когда оперативный доступ находится в непосредственной близости от дыхательных путей с целью недопущения попадания в них крови, ткани.
- Позволяет бороться с острой сердечной и дыхательной недостаточностью.
Эндотрахеальный наркоз, хоть и считается намного безопаснее остальных видов общей анестезии, всё равно его использование не полностью снижает риски развития осложнений.
Возможные осложнения
При оценке осложнений в ходе операции необходимо учитывать проблемы с доставкой анестезии и ранее существовавшие заболевания пациента. Четкое различие между этими факторами не всегда возможно. Коэффициент смертности от суммы этих факторов определяется как «периоперационная смертность». Частота осложнений и смертность от операции сильно различаются. Причины – отсутствие единообразных определений, разных групп населения и периодов наблюдения.
Риск осложнений увеличивается с возрастом. В настоящее время от 0,001 до 0,014% (1-14/100000 анестезий) случаев фиксируют ежегодно.
Вмененное незначительное увеличение частоты осложнений в последние годы связано с непропорциональным увеличением хирургических вмешательств у очень старых пациентов.
Расстройства дыхания после наркоза, сердечно-сосудистые осложнения, путаница с приемом лекарств и ошибки в предоперационной оценке и подготовке пациентов являются основными причинами смертности. Иногда у больных наблюдается остановка дыхания во время наркоза (апноэ). Большинство из других осложнений потенциально предотвратимы.
Последствия эндотрахеального наркоза
Опасным осложнением является неправильная интубация пищевода, которая, если не обнаружена вовремя, заканчивается смертельным исходом. Вместо легких желудок вентилируется, поэтому пациент задыхается. В настоящее время неправильная интубация происходит только за пределами стандартного мониторинга. Если врач распознает неправильную интубацию, он должен немедленно ее исправить.
Неудачная интубация становится осложнением, особенно если не удается вентилировать пациента иначе. После неудачных попыток интубации дыхательная система может быть заблокирована из-за отека и кровотечения. Следовательно, для рутинных интубаций (например, при анестезии) всегда существует план управления сложными дыхательными путями. Страшные осложнения – нарушение голосовых связок и аспирационная пневмония.
Если трубка продвинута слишком далеко, возможно, вентилируется только одно легкое. В этом случае правый главный бронх обычно интубируется хорошо, тогда как левый – плохо. Однако эту проблему можно легко увидеть при аускультации, то есть прослушивании стетоскопом и при втягивании трубки на один или два сантиметра.
Этапы проведения эндотрахеального наркоза
Зная принцип выполнения наркоза, не так страшно идти на операцию. Поэтому многие потенциальные пациенты, которым вскоре предстоит общий наркоз путем интубации, решают пройти краткий ликбез.
Вводный наркоз
Сегодня чаще всего используется комбинированная анестезия: сначала пациента погружают в сон при помощи внутривенных препаратов, поддерживая вентиляцию легких с помощью маски. Это необходимо для того, чтобы во время установки интубационной трубки человек уже был под наркозом и не мог препятствовать действиям врача.
Интубация трахеи
Если больному предстоит операция на ротовой полости, но интубация производится через нос. Во всех остальных случаях – через рот.
Голова пациента немного запрокидывается назад. В ротовую полость вставляется ларингоскоп – специальный инструмент, позволяющий зафиксировать рот в открытом состоянии и осветить полость. Когда голосовая щель хорошо просматривается, в нее вводится интубационная трубка, к которой подсоединяется аппарат ИВЛ (искусственная вентиляция легких).
Основной наркоз
В качестве анестетических веществ для интубационного наркоза могут использоваться различные смеси, которые обязательно включают закись азота, кислород и фторотан. Трубка устроена таким образом, чтобы выдыхаемый углекислый газ не смешивался с основной смесью. Дополнительно пациенту подаются:
- миорелаксанты (для предотвращения рефлекторных мышечных реакций во время операции);
- нейролептики (для подавления вегетативных реакций);
- анальгетики (для уменьшения болевой чувствительности).
Готовность пациента к операции определяется по клиническим проявлениям: сухие кожные покровы естественной окраски, отсутствие тахикардии, нормальный пульс и т.п.
Противопоказания
Относительные противопоказания к проведению наркоза:
- гормонозависимые опухоли или заболевания;
- декомпенсированные болезни внутренних органов;
- нарушения сердечного ритма различной этиологии;
- алкогольное или наркотическое опьянение;
- послеинфарктный период.
Нарушения сердечного ритма различной этиологии является противопоказанием к проведению эндотрахеального наркоза
Абсолютных противопоказаний нет, поскольку иногда польза от процедуры значительно перевешивает потенциальный риск. Перед анестезией нужно проконсультироваться с лечащим врачом.
Эндотрахеальный наркоз. Немного истории
Незаменимое открытие, защищающее человеческий организм от стресса и позволяющее не только пациенту комфортно пережить операцию, но и дающее возможность хирургам делать свое дело.
Наркоз — главный элемент любого серьезного хирургического вмешательства — легкие, нервная система, пищевод, сердце. Он характеризуется полным отключением сознания.
Общий эндотрахеальный наркоз отличается тем, что его можно применять для пациентов любого возраста. Заключается в том, что в трахею вставляется специальная тонкая трубка, связанная с аппаратом, через которую вводятся наркотические вещества.
Поэтому и носит такое название: эндо — внутри и трахея. Его еще называют интубационным или комбинированным, потому что препараты поступают и в кровь, и в дыхательные пути.
Мир медицины познакомился с эндотрахеальным наркозом еще в XIV-XV веках, благодаря швейцарцу Парацельсу. Именно этот врач впервые применил метод ввода трубки в трахею человека, чем спас его от смерти.
Продолжил его путь Андрей Везалий, доказав, что именно этот наркоз должен стать главной анестезией. Проводя эксперименты на животных, незаменимость эндотрахеального наркоза была неоспоримой.
В 17-18 веках тысячи утопленников на Темзе были спасены английским врачом Кельном, благодаря специальной трубке, вводимой в трахею.
Дальше — больше. Немецкий врач показал, что если применить трубку с манжетой, то можно предотвратить самое опасное осложнение того времени — наличие посторонних веществ в дыхательных каналах при проведении эндотрахеального наркоза.
Следующий этап в области анестезии зафиксирован в 1942 году, когда канадский доктор Гриффит с напарником Джонсоном использовали миорелаксанты. Это был действительно прорыв в медицине. Миорелаксанты расслабляли мышцы и не позволяли пациенту двигаться. Мало того, они давали возможность контролировать и управлять наркозом.
50-е годы начались стремительным покорением эндотрахеального наркоза и повсеместного применения, с огромным вкладом советских врачей — Вишневского, Куприяного и других.
Специфика эндотрахеальной анестезии у детей
У детей при подготовке к процедурам под наркозом применяются другие рекомендации, чем у взрослых. К особенностям, которые следует учитывать при анестезии у ребенка, относятся, например, дыхание, сердечно-сосудистая регуляция, функции еще незрелых органов и температуру тела.
Если ребенок нуждается в операции, это всегда напряженная ситуация. Не только для больного ребенка, но и для всей семьи. Однако родители всегда должны знать, что процедура помогает их малышу выздороветь. Решение о проведении операции никогда не бывает легкомысленным. Это учитывается только потому, что у ребенка есть состояние, которое иначе не поддается лечению, или потому, что операция является лучшим из доступных вариантов лечения для ребенка.
Ранее считалось, что операция у детей связано с повышенным риском осложнений. В 2020 году метаанализ, проведенный французскими учеными, не выявил негативного эффекта наркоза на детей до 3 лет.
Другие причины боли
Извлечение трубки тоже может стать причиной боли в горле. Дело в том, что пациент отходит от наркоза, пока ЭТТ находится у него в трахее. Это необходимо, чтобы врач убедился в самостоятельном дыхании человека. Если его не будет, анестезиологи снова быстро подключат его к аппарату ИВЛ.
Убедившись, что больной дышит, трубку извлекают. Делается это быстро для блага самого пациента: чтобы он не задохнулся и не испугался. И во время этого горло как раз таки может оцарапаться. Если врачи будет действовать медленно, они рискуют здоровьем больного. Он может задохнуться из-за трубки в горле или скопления там слизи.
Простуда
Горло после общего наркоза может болеть и по другим причинам. Например, если пациент успел простудиться, лежа в реанимации или в палате. Так бывает: иммунитет после операции ослаблен, и любой сквозняк легко провоцирует простудное заболевание. При этом не только болит горло, но и появляется насморк, а также общая слабость.
Сухость
Это тоже распространенное явление, особенно после длительных операций. ЭТТ с манжетой создает герметичность в трахее, поэтому постепенно слизистая горла начинает сохнуть. Из-за этого может случиться небольшой отек, который проходит спустя несколько часов.
Воздействие препаратов
Некоторые лекарства, используемые для премедикации или для поддержания наркоза, могут негативно влиять на слизистую горла. Например, атропин. Он тормозит выработку слизи, и слизистая становится уязвимой. Не исключается также аллергия.
Важно! Врач должен объяснять пациенту, какие симптомы после наркоза являются нормой, а какие нет. Но еще проще, если сам больной будет сообщать о своих жалобах.
Воспаление
Это уже не норма. О воспалительном процессе говорит сильное покраснение глотки, болезненное глотание и отек. И он не проходит за пару дней, а лишь усиливается. Воспаление может развиться из-за той же царапины, если иммунитет пациента не справляется с таким элементарным повреждением.