Источник эпидермальной кисты – закупоривание волосяного мешочка, высокое формирование кожного сала и наполнение полости роговыми массами. Предшествуют кистозному образованию угревые высыпания.
Общие сведения
Атерома — что это за образование? Атерома (триходермальная киста или стеатома) относится к достаточно распространенным опухолевидным новообразованиям сально-волосяного аппарата кожи. Является одной из разновидностей группы эпителиальных кист кожи и представляет собой округлое капсулированное новообразование, заполненное густым желтовато-белым содержимым, которое может иметь неприятный запах.
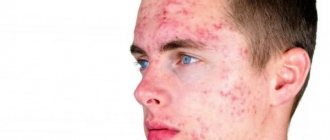
Код по МКБ-10: D23. Другие доброкачественные новообразования кожи. Атеромы встречаются у 7–10% населения. При этом, атеромы у женщин возникают более часто в сравнении с мужчинами, а у лиц старшей возрастной группы чаще в сравнении с лицами до 30 лет. Нередко встречается у пациентов с угревой болезнью и себореей.
Возникает преимущественно на участках кожи с высокой концентрацией сальных желез (кожа головы, молочной железы, лица, спины), поэтому в литературе часто встречается как киста сальной железы. В большинстве случаев величина атером составляет 1-3 см, реже они достигают 5 см, но в практике известны случаи образований атером больших размеров. Локализация атером может быть различной.
Наиболее часто встречается атерома волосистой части головы и атерома на спине в разных местах, а также атерома на лице (чаще на щеке и коже лба, в зоне подбородка). Реже встречается атерома за ухом, на ушах (атерома мочки уха или ушной раковины), на шее (боковой/задней поверхности), атерома молочной железы. И значительно реже — на ноге, атерома на половом члене, на мошонке или атеромы на половых губах и на коже в паху у женщин.
Фото. Атерома на спине
Фото атеромы на голове
Фото атеромы за ухом
Атерома на ноге фото
Атерома (закупорка сальной железы на веке). Фото.
Зачастую в быту атерому называют жировиком. Однако это не верно, поскольку между ними существует принципиальная разница. Внешне атерома безусловно похожа на липому, однако, структурно они принципиально различаются. Липома состоит из измененных клеток жировой ткани и развивается в слое подкожной соединительной ткани, в то время как атерома является кистой выводного протока сальной железы.
В зависимости от гистоморфологической структуры киста сальной железы кожи подразделяется на несколько видов:
- Эпидермальная киста — встречается очень редко, образуется из эпителия кожи, который вследствие нарушений в эмбриональном периоде был субдермально перенесен, то есть, происходит погружной рост эпителиальных элементов, их пролиферация и десквамация, что и приводит к формированию полости кисты, которая заполненная кератином и компонентами кожного сала. Для этого типа атером характерен более медленный рост, возникает преимущественно у лиц женского пола, преобладающая локализация – волосистая часть головы (атерома на голове) и область промежности (в паху у женщин, атерома на члене).
- Ретенционная — формируется вследствие закупорки выводящего протока железы. Для нее характерен более быстрый рост, встречается у представителей обоих полов с одинаковой частотой, кроме волосистой части головы может возникать на коже лица, спины, молочных железах, наружных половых органов. Могут быть единичными или множественными, чаще одинаковой величины. Имеют тенденцию к воспалению и слиянию в бугристые конгломераты.
Атеромы представляют собой выраженный косметический дефект, что вызывает психологический дискомфорт и становится основным поводом обращения к хирургу. Также при попадании инфекции во внутреннюю полость атеромы существует высокая вероятность ее нагноения, поскольку содержимое опухоли является благоприятной средой для размножения бактериальной микрофлоры с развитием воспалительного процесса и формирования абсцесса (полости с гноем).
Нагноившаяся атерома (код по мкб-10 отсутствует), поскольку код атеромы по мкб-10: D23 не предусматривает осложнения кисты. Развивается часто после механического повреждения атеромы, однако в большинстве случаев причину возникновения установить невозможно в связи с этим и ставится диагноз «идиопатическая гнойная атерома».
Опухоли сальных желез
Нередко фото кисты сальных желез на лице демонстрирует большие нарывы, в которых может наблюдаться небольшое количество гнойного или серозного вещества.
Чтобы понять, от чего появляется недуг, нужно определить, что является его основой. Киста — это капсула с гнойным содержимым, которая включает в себя следующие компоненты:
- сальная железа;
- кожное сало;
- ороговевший эпителий, волосяной фолликул.
Все вышеперечисленное участвует в возникновении образования. Оно появляется, когда железа для выхода сального секрета забивается, и он вместо того, чтобы выходить наружу, накапливается в капсуле под кожей. По мере увеличения объема такого содержимого можно заметить и значительный рост бугорка на коже. К закупорке сальных желез приводят:
- различные травмы;
- нарушение обмена веществ;
- нарушение гормонального фона;
- несоблюдение норм гигиены;
- обильное использование косметики;
- плохая экологическая среда;
- утолщение эпидермиса.
Стоит отметить, что здоровым людям с крепким иммунитетом, как правило, не грозит сальная киста. Это заболевание в большей мере свойственно коже жирной и смешанного типа. Возможно также развитие множественных кист, особенно по контуру роста волос. Специалисты в области дерматологии не исключают и наследственный фактор как распространенную причину появления новообразования. Неоднократно наблюдались случаи, когда болезнь возникала у кровных родственников.
Кисты сальной железы и эпидермоидные кисты – эти термины часто используются взаимозаменяемо. Но на самом деле они разные. Первые часто возникают из волосяных фолликулов, тогда как вторые развиваются из клеток кожи. Сальные кисты возникают из воспаленного волосяного фолликула, который иногда становится опухшим. Симптомы включают:
- небольшой круглый бугорок под кожей
- мягкие на ощупь
- чувствительность, покраснение, отек, если есть воспаление
- безболезненные шишки, если они не инфицированы или не повреждены
- маленькие черные угри, закрывающие центральное отверстие кисты.
Классификация
Киста – это полостное образование, имеющее доброкачественный характер. Она может возникнуть на любом участке тела, включая лицо. Исходя из морфологических особенностей, различают истинные и ложные кисты. Первые имеют собственную капсулу (внутреннюю оболочку), а вторые ее лишены. Истинные кожные кисты представлены следующими:
- Эпидермальными (атеромами).
- Дермоидными.
- Имплантационными.
- Ретенционными (милиумы).
Ложные кистозные образования (без внутренней эпителиальной выстилки) бывают синовиальными, имеют вид кальциноза или представлены псевдомилиумами. Каждая из представленных форм имеет свое происхождение, морфологические и клинические особенности.
В зависимости от происхождения выделяют:
- Врожденные атеромы (первичные, истинные) — являются наследственно-обусловленным заболеванием и развиваются из отшнуровавшихся эпидермальных клеток в периоде эмбрионального развития плода.
- Приобретенные (вторичные, ложные) — формируются из-за закупорки протока сальной железы или затруднения оттока ее секрета, что способствует скоплению отделяемого секрета в просвете железы и формированию мешочка, заполненного атероматозными массами (измененным кожным жиром).
Методы терапии (4 варианта)
Надеяться на то, что атерома исчезнет сама собой, не приходится. Если лечащий врач рекомендует прибегнуть к лазерному, радиоволновому или хирургическому лечению, необходимо выполнить все предписания.
Лечение атеромы на лице без операции не предполагает получение быстрого положительного результата. Эффективность народных рецептов и аптечных препаратов невысока, при этом состояние больного будет ухудшаться.
Специалисты не рекомендуют консервативное лечение. Если опухоль вскрылась сама, необходимо обработать ее дезинфицирующими препаратами, заклеить пластырем и обратиться в медицинское учреждение.
Считается самым распространенным методом. Процедура заключается в разрезании кожных покровов и удалении кисты вместе с гноем.
На ранку накладывается косметический шов, который снимается спустя 14 дней. Удаление атеромы на лице хирургическим путем проводится под местным наркозом.
Лазерное удаление
Подходит для борьбы с небольшими жировиками при отсутствии воспалительного процесса. На коже делается небольшой надрез, куда вставляется светодиод.
Под воздействием лазерного луча новообразование выжигается. Длительность процедуры – 20 минут.
Если новообразование удаляется с волосистой части головы, в зоне обработки предварительно сбриваются волосы. Использование лазера защищает пациента от рецидивов недуга.
Радиоволновой метод
Этот способ схож с предыдущим, главное отличие – более быстрое восстановление пораженных тканей.
Предлагаем ознакомиться Желтые пятна на коже головы у ребенка
Процедура подразумевает выпаривание опухоли. Проводится только при отсутствии воспаления. Если заражение произошло, гнойник надрезается, устанавливается дренаж. Больному назначают антибактериальные препараты.
Процедура считается наиболее безопасной, поскольку воздействие осуществляется с высокой точностью. На коже не остается шрамов, повторно признаки болезни не появляются.
К какому врачу обратиться?
хирург
Прежде чем приступить к осмотру, доктор постарается выяснить возможный причины, спровоцировавшие проблемы. Если их не устранить, то значительно повысится риск рецидива патологии. Кроме того, специалист должен убедиться, что нет противопоказаний для хирургического вмешательства. Пациенту нужно будет ответить на несколько вопросов:
- Давно ли появилась киста?
- Причиняет ли она боль при прикосновении или надавливании?
- Наблюдались ли у пациента воспалительные заболевания зубов в недавнем времени?
- Не было ли в течение двух-трех месяцев травм ротовой полости?
- Не страдает ли пациент от заболеваний желудочно-кишечного тракта или эндокринной системы?
- Какие медицинские препараты он принимал в последнее время?
- Нет ли у него аллергии на какие-либо лекарства?
При кисте на щеке лечение заключается в механическом удалении образования. Операция не вызывает особых трудностей из-за легкого доступа к пораженному участку. Оно проводится под местной анестезией и не требует длительной реабилитации.
Причины и механизмы
Наиболее распространенной считается эпидермальная киста или атерома. Она возникает в результате закупорки выводного протока сальной железы и скоплении там секрета. Механизм формирования подобного состояния имеет три составляющие:
- Усиление секреции.
- Гиперкератоз выводного протока.
- Дисбаланс нейроэндокринной регуляции.
Киста сальной железы может возникнуть у лиц с жирным или комбинированным типом кожи, но при наличии определенных условий. Известно, что железы и эпителий находятся под влиянием половых гормонов (прежде всего андрогенов). И если баланс с эстрогенами нарушен (например, при климаксе или опухолях яичника), то риск развития атером повышается. Обычно они возникают в местах, где железы имеют наибольшую плотность: на спине, лице, верхней части груди.
Компенсаторный гиперкератоз выводных протоков сопровождает не только кисту сальной железы на лице, но также возникает при травмах или воспалительных процессах (угревая болезнь, себорея). Механическое повреждение может привести к внедрению эпидермиса внутрь кожи, что станет источником имплантационной кисты.
Милиумы или ретенционные кисты, в отличие от атеромы, заполнены не сальным секретом, а роговыми массами. Поэтому их основным механизмом развития будет гиперкератоз с усиленным делением клеток эпидермиса. Если же говорить о дермоидных кистах, то они чаще всего возникают при нарушении процессов эмбриогенеза, т. е. имеют врожденный характер.
Осложнения
Наиболее часто встречаемым осложнением кистозного образования на лице является его инфицирование. Это приводит к началу в нем воспалительного процесса, из-за чего начинается появления гноя. Далее новообразование начинает уплотняться и вызывать болевые ощущения. Также на коже пораженного участка лица происходит покраснение, а температура тела стремительно повышается.
В случае самостоятельного вскрытия кисты наружу, её требуется продезинфицировать, чтобы исключить развитие более серьезных осложнений. Если же образование прорвется внутрь дермы, это приведет к появлению гнойного абсцесса или же флегмона. Данные заболевания уже будет необходимо лечить хирургическим путем, параллельно принимая сильные антибиотики. Поэтому в случае появления воспалительного процесса в кисте на лице врачи стараются проводить её вскрытие, после чего полость дренируется. Это необходимо для того, чтобы не дать внутрикожным аномалиям дорасти до более серьезных патологий.
Патогенез
Образование атеромы происходит в результате прекращения/нарушения выхода наружу секрета сальной железы. По мере накопления секрет расширяет проток сальной железы, формируя в нем полость с содержимым тестообразной консистенции, в состав которого входят частицы жира, детрит (продукт распада некротизированной ткани) и ороговевшие клетки эпидермиса.
Кожа над постепенно увеличивающейся кистой приподнимается, образуется уплотнение округлой формы мягко-эластичной консистенции. По мере роста вокруг перерастянутых стенок сальной железы начинает формироваться капсула из соединительной ткани. При этом, внутренняя поверхность кисты продуцирует секрет.
Симптомы
Стандартной жалобой пациентов является наличие поверхностно расположенного опухолеподобного плотно-эластичной консистенции новообразования, часто легкоподвижного при надавливании пальцем и безболезненного при пальпации. В неосложнённых случаях кожа над кистой остается неизмененной, реже, на наиболее возвышающейся части кожи над кистой заметен расширенный обтурированный проток сальной железы.
При этом имеет место выраженная боль при пальпации и страдает общее состояние пациента (слабость, общее недомогание, повышение температуры тела). При благоприятном исходе гной прорывает капсулу или выходит через протоки сальных желез наружу. Однако, в ряде случаев гной может выходить в подкожный слой с развитием абсцесса.
При нормальном течении, когда нет заражения микроорганизмами, образование никак не беспокоит человека. При внимательном рассмотрении будет видно желто-розовый цвет, а при надавливании человек ничего не почувствует.
При изменении цвета атеромы на темно-красный или коричневый, образование будут сопровождать такие симптомы, как боль, воспаление тканей около образования, а также при обильном количестве гноя внутри ткани могут не выдерживать, поэтому часть содержимого выходит наружу.
Атеромы не проявляются выраженными клиническими проявлениями. Основным признаком полости является увеличение, уплотнение. Визуально полый узел проявляется в виде плотного жировика. В большинстве случаев образования формируются в областях присутствия волосяных фолликулов: голова, область уха, спина и шея, лицевая область, пах.
К основным признакам кисты относятся:
- Образование обладает плотно-эластичной структурой;
- Наблюдается подвижность капсулы;
- Размещается на поверхности кожи;
- Киста на лице или теле имеет четкие контуры;
- В центре образования может быть расположен проток железы;
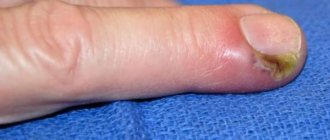
- Возникновение воспалительного процесса и нагноении атеромы. Появляется выраженное покраснение границ образования, болезненность при ощупывании, припухлость. Возможен разрыв капсулы и извержение гнойного содержимого.
Симптоматика кистозного образования сальной железы представляет собой визуальные признаки. Полостные новообразования определяются быстро, на первом приеме у дерматолога при осмотре и пальпации.
Объемное образование на коже лица (даже небольшого размера) это вовсе не киста на ноге, на которую никто не обратит внимания. А когда подобная проблема возникает у ребенка, она приносит еще больше тревоги. Но развеять все сомнения в отношении доброкачественности опухоли и методов ее устранения способен лишь врач. Проведя обследование, специалист даст ответы на все волнующие вопросы.
Атерома
Эпидермальная киста кожи лица – это замкнутое образование, внутри которого содержатся роговые массы, смешанные с кожным салом. Эпителий над ней остается неизмененным, вероятно лишь расширение пор и появление сосудистой сеточки. Размеры атеромы обычно находятся в пределах 5–10 мм, но бывают и значительно большими.
Развивается атерома постепенно, в течение довольно длительного времени. Локализуется такая киста в различных участках: на голове под волосами, на лбу, щеках, в области нижнего или верхнего века. Последняя еще называется атерома глаза, хотя само яблоко, конечно же, не поражается.
Физического дискомфорта эпидермальная киста не приносит. Но есть две ситуации, когда опухоль внушает опасения: когда она принимает большие размеры и воспаляется. В первом случае вероятно давление на соседние структуры, включая сосуды и нервы, а во втором может формироваться гнойник (микроабсцесс). Тогда в клинической картине появляются и другие признаки:
- Покраснение кожи.
- Отечность.
- Болезненность.
Инфицированная атерома протекает как фурункул, только без некротического стержня. Несмотря на это, в центре опухоли скапливается гной, который может прорывать наружу или, что намного хуже, распространяться на соседние ткани. Поэтому при подозрении на воспалительный процесс нельзя медлить с обращением к врачу.
Дермоид
Еще одна подкожная киста – это дермоид. Она имеет овальную или шаровидную форму, обладает плотной капсулой и может быть многокамерной. Содержимое кисты представляет собой различные элементы кожи и ее придатков:
- Эпидермальные клетки.
- Кожное сало.
- Волосы.
- Ногти.
Предлагаем ознакомиться Когда лучше всего делать чистку лица
Дермоидную кисту обычно обнаруживают у детей или молодых людей. Это безболезненная и достаточно плотная опухоль, не спаянная с окружающими тканями. Она растет медленно, но при определенных условиях (наследственность, влияние канцерогенов) может перерождаться в злокачественную.
Образованию таких кист наиболее подвержены лоб и переносица, заушная область, шея. Но дермоид может появиться и в других участках: на спине, животе, нижних конечностях, над крестцовым отделом позвоночника, во внутренних органах (яичники).
Милиумы
Белые точки на лице, особенно часто возникающие у подростков и взрослых, но встречающиеся и в период новорожденности, являются милиумами. Это внутрикожные кисты, содержащие роговые массы, а не сальный секрет. Они не соединяются с протоками желез, а потому не могут самопроизвольно опорожняться.
Небольшие узелки с размерами до 3 мм имеют белый или желтоватый цвет и несколько возвышаются над поверхностью кожи. Обычно они располагаются группами, но никогда не сливаются между собой. Милиумы склонны к самопроизвольному исчезновению, что связано с естественным обновлением кожного покрова.
Степень опасности
Независимо от того, как именно формировались кисты, они имеют одинаковое клиническое течение и внешний вид. Как правило, эпидермальные кисты являются неопасными, так как даже при больших размерах они не способны сдавливать какие-то жизненно важные органы и не могут прорастать вглубь лежащих тканей.
Единственным фактором, делающим атерому потенциально опасным образованием, является возможность ее воспаления. Это проявляется в развитии отека, образованием покраснения, болезненностью и нагноением. В таких случаях часто образуется абсцесс.
Если же воспалительное содержимое выведется наружу, то это считается благоприятным исходом, так как не будет происходить расплавление окружающих тканей, а токсичные вещества не проникнут в кровоток. Если же содержимое атеромы изольется в окружающие ткани, то это будет неблагоприятным исходом, так как токсические вещества и патогенные микробы при этом попадают в кровь, а также могут вызвать инфекционно-воспалительные заболевания подкожной жировой клетчатки, мышц, костей.
Народные рецепты
Использование народных методов для лечения атеромы возможно только при слабовыраженных симптомах патологии и только после консультации со специалистом.
Наиболее результативными считаются мази, растирки и компрессы, приготовленные из натуральных компонентов.
Мазь из лопуха
Растение необходимо тщательно промыть проточной водой, пропустить через мясорубку, а затем смешать со свиным жиром.
В течение 3-х суток средство настаивается в прохладном темном месте. После этого мазь наносится тонким слоем на жировик, не более 3-х раз в день.
Луковый компресс
Луковица запекается в духовке, остужается, измельчается и смешивается с таким же количество хозяйственного мыла (предварительно натертого на терке).
Полученная масса накладывается на жировик и фиксируется стерильным бинтом. Компресс меняется 2 раза в день.
Небольшое количество продукта необходимо растопить, затем аккуратно втирать в поверхность новообразования вплоть до полного впитывания.
Как лечить дерматит на лице
Дерматит на лице – это воспалительная реакция кожи, которая выражается красными пятнами. Нестерпимый зуд вынуждает человека расчесывать покровы, что ведет к ухудшению их внешнего вида.
Развивается болезнь вследствие воздействия разнообразных факторов. Она может быть целостной аллергической реакцией или отдельным признаком патологии. Заболевание подразделяется на аллергический, контактный, атопический, себорейный и пероральный дерматоз.
Аллергическая разновидность болезни
По аллергическому типу дерматит развивается вследствие сенсибилизации организма, когда ему приходится реагировать на компоненты поступающей пищи или вещества, касающиеся кожи. На легкой стадии болезнь диагностируют по ярко-красным пятнам, высыпаниям, отечности. В запущенных состояниях картину дополняют следующие симптомы:
- слабость;
- головная боль;
- слезоточивость.
Место пузырьков могут занимать рубцы и шрамы. Процесс характеризуется замедленным течением. Проблема на лице появляется через несколько дней от момента контакта с раздражителем.
Все признаки дерматита на лице показаны на фото, его лечение мазями и кремами будет описано ниже.
Для разработки терапевтического курса против аллергического дерматита специалисты берут кожные пробы, облегчающие выявление аллергена. Кремы для лечения выбирают из тех препаратов, которые обладают антигистаминными свойствами. Мази для лица назначают с целью устранения симптоматики и укрепления местного иммунитета.
Из десенсибилизирующих медикаментов показан 10 %-ный раствор глюконата кальция – вводится он внутривенно. Также больному предлагается переход на диету с исключением продуктов питания, содержащих потенциальные аллергены. Средства косметического ухода за лицом также подбираются врачом. Умывание рекомендуется производить специальными растворами.
Контактный дерматит
Эта форма болезни проявляется воспалением тканей, вызванным аллергенами и раздражающими веществами. Ими могут стать бытовые химикаты, изделия с содержанием никеля, лекарственные средства, латекс.
Путь развития патологии прост:
- раздражитель попадает на лицо;
- возникает аллергическая реакция на контакт;
- запускается воспалительный процесс.
Яркой симптоматикой контактного дерматита является сильный зуд, покраснение кожи, ее шелушение и покрытие пузырьками.
Как лечить такой дерматит на лице? После выявления аллергена следует исключить его из контактов с кожей. Из антигистаминов дерматологи прописывают Эриус, Зиртек, Телфаст. Их употребляют внутрь или применяют местно. Эриус назначают из расчета 1 таблетка в сутки. Препарат подходит для лечения взрослых и детей старше 12 лет.
Состояние кожи, покрытой язвочками и пузырьками, улучшают при помощи кортикостероидов. Проблему хорошо решают крем Адвантан и мазь Локоид. Пользуются ими раз в сутки, смазывая пострадавшие участки на лице в течение 3 – 5 дней.
Ромашку и липовый цвет в борьбе с лицевым дерматитом используют так. Обоих компонентов берут по 4 ст. л. и обдают литром кипятка. На тихом огне состав проваривают около 20 минут, затем настаивают на протяжении 4 часов. Средство процеживают и в теплом виде используют для умывания лица.
Атопическая форма дерматита
Атопический дерматит на лице – распространенная патология, известная под названием экзема. Точных причин ее возникновения науке раскрыть не удалось, поэтому недуг перетекает в хроническую форму.
Типичными симптомами атопии лица являются:
- зуд;
- жжение;
- пузырчатость;
- покраснение;
- шелушение покровов;
- истончение и обламывание бровей;
- углубление складок на веках.
Механическое воздействие на проблемный участок запускает процесс воспаления, ведущий к грубости кожи. Расчесывание кожных тканей может послужить причиной инфекционного поражения организма, что сделает картину более яркой.
С целью лечения атопического дерматита на лице доктора назначают особые антигистаминные кремы и мази:
- Элоком, снимающий отечность и дающий противозудный эффект. В форме мази его применяют для устранения шелушения, в виде крема – при воспалительной инфильтрации.
- Афлодерм – противозудная антивоспалительная мазь, сужающая сосуды и уменьшающая отечность. Лечение ею проводят на протяжении 3 недель.
- Трикзера – крем, понижающий гиперчувствительность покровов лица. Для увлажнения и восстановления липидного слоя его наносят 2 р. в сутки. Кожа должна быть предварительно очищенной.
- Солкосерил – гель и мазь, заживляющие раздраженные ткани и ускоряющие восстановительные процессы в глубине воспаленных участков. Обработку кожи проводят 1 – 2 р. в день.
Для нормализации эмоционального фона дерматологи назначают таблетки Персен, Тофизопам, Атаракс. Для поддержания ЖКТ рекомендован прием Смектита, Лигнина, Хилак Форте, Бифидумбактерина.
Экзема не относится к опасным заболеваниям. Однако сильный зуд и жжение лишают человека сна, делают его раздражительным и быстро утомляемым.
Себорейный дерматит лица
Как хронический воспалительный процесс себорейный дерматит на лице развивается вследствие активизации грибка сапрофитовой флоры. Условно-патогенный микроорганизм населяет кожу каждого человека и никак не выдает себя до момента наступления благоприятных для размножения обстоятельств.
Причинами всплеска деятельности паразита являются:
- повышенная жирность кожи;
- снижение иммунитета;
- эндокринные сбои;
- хроническое недосыпание;
- низкая стрессоустойчивость;
- вредные привычки;
- дефицит витаминов;
- сахарный диабет;
- истончение защитного барьера дермы лица.
Заболевание распознают по раздраженным покрасневшим участкам, чешуйкам белого и желтого цвета, жалобам пациента на зуд и жжение.
Многочисленные папулы на лице могут локализоваться в носогубной области, на лбу, скулах, в бровях. Все симптомы патологии проявляются не сразу. От первоначального зуда картина постепенно меняется в худшую сторону.
Как вылечить себорейный дерматит на лице? Для избавления от зуда и покраснения врачи выписывают кортикостероиды. Дабы избежать образования розовых угрей и истончения кожи, их применяют краткосрочными курсами. Также назначается салициловая кислота и противогрибковое средство для внутреннего приема.
Постоянный зуд, нервное раздражение и бессонницу лечат седативными препаратами. Для ухода за кожей показаны специальные средства. Для укрепления иммунитета организму оказывают витаминную поддержку. С этой целью принимают витамины A, E, рыбий жир.
Мазь от дерматита на лице, болтушка, крем обязательно должны содержать цинк. Вещество подсушивает кожу, дает противогрибковый эффект и снимает воспаление. Содержится оно в цинковой мази и Циндоле. Из физиотерапевтических процедур против СБ показаны криотерапия и ультрафиолетовое облучение.
Пероральный дерматит
Периоральная разновидность дерматоза развивается около рта по разным причинам. В период беременности болезнь возникает вследствие совмещения определенных продуктов питания. Также она появляется на фоне дисфункциональности ЖКТ и длительного приема гормональных препаратов.
Характерными признаками патологии выступают зуд и жжение, красные пятна разной насыщенности, шелушащиеся участки вокруг рта. Замечено, что в зависимости от погоды пятна меняют тон. Также на интенсивность окраса очагов способны повлиять сосудорасширяющие медикаменты и некоторые продукты питания. Неблагоприятные изменения лица причиняют людям эстетические неудобства.
Лечение перорального дерматита на лице начинается с отказа от применения фторсодержащих зубных паст, моющей и косметической продукции, стероидных препаратов для наружной обработки кожи. В качестве медикаментозной терапии разрабатывают курсы Метронидазола и Трихопола. Пациентам с пустулезной розацеа показан прием антибиотиков:
- Эритромицин;
- Метациклин;
- Оксациллин;
- Олеандомицин.
Витаминотерапия против перорального дерматита предполагает употребление аскорутина, рибофлавина, никотиновой кислоты и витамина B6. Больным, у которых патологические очаги расположились вокруг глаз, для профилактики заболевания зрительных органов рекомендовано периодическое посещение офтальмолога. Для облегчения состояния доктор прописывает Преднизолон, гидрокортизоновые капли, антигистаминные лекарства, инъекции рибофлавин-фосфата.
На последнем шаге борьбы с периоральным дерматозом пациенту предлагается прохождение физиотерапевтических процедур. Хорошего эффекта в лечении добиваются от применения снега, полученного из жидкого азота или угольной кислоты. В особых случаях назначается электролиз. Больному напоминают о том, что он не должен длительно находиться под прямыми солнечными лучами и пребывать в душных помещениях.
Диета, облегчающая состояние при дерматите на лице
При дерматите на лице диета предполагает исключение из рациона углеводистой продукции в виде конфет, сладких напитков, манной каши, выпечки из муки высшего сорта, сдобы, варенья.
Усиливая бродильные процессы в кишечнике, они ухудшают пищеварение и способствуют активизации патогенных микроорганизмов. В связи с тем, что вредные вещества остаются в тракте, белки не успевают усвоиться и ведут к развитию дерматита.
Строгому исключению из меню подлежат консервы, маринованные продукты, домашние соленья. Специи разрешается употреблять в ограниченном количестве с отказом от острых и жгучих приправ. Из полуфабрикатов можно есть продукцию высокого качества, но злоупотреблять ими все равно не следует. Фаст-фуды вообще попадают под полный запрет.
Что касается технологии приготовления блюд, при дерматите на лице их необходимо запекать, отваривать или тушить. При термической обработке растительное масло следует заменять оливковым. Мясные блюда, приготовленные на открытом огне или углях, кушать возбраняется.
Также запрет накладывается на:
- икру;
- рыбу жирных сортов;
- семечки и орешки;
- клубнику;
- продукты пчеловодства;
- цитрусовые плоды.
Фрукты и овощи в оранжевой и красной кожице следует очищать перед едой. Помидоры и красный перец рекомендуется заменять желтыми сортами.
Дополнительная диагностика
Диагностика атером при наличии характерной клинической симптоматики не представляет особых затруднений. При необходимости может проводится ультразвуковое исследование мягких тканей, которое позволяет визуализировать полость и капсулу с творожным содержимым. Дополнительная гистологическая диагностика проводится при операции взятием тканей атеромы на гистологическое исследование.
Что стало причиной атеромы на лице или какой характер имеет другая киста – все это станет известно по результатам дополнительной диагностики. После визуального осмотра врач должен убедиться в доброкачественности образования и поставить окончательное заключение. В этом ему помогут:
- Общий анализ крови (лейкоцитарная формула, СОЭ).
- Биохимия крови (гормональный спектр, иммунограмма).
- Анализ содержимого (микроскопия, посев).
- Гистологическое исследование.
- УЗИ мягких тканей.
При нагноении кисты ее следует отличать от угрей или фурункулов, а узлы под кожей нуждаются в дифференциальной диагностике с липомами. Но каждый случай требует индивидуального рассмотрения.
Профилактика
К основным видам полых новообразований относятся:
- Вторичные образования (ретенционная фолликулярная киста). Данные новообразования формируются в результате осложнений угревой сыпи, акне. В большинстве случаев данные формирования локализуются на лицевой области, спины, шеи;
- Врожденные доброкачественные образования (эпидермоиды). Данный вид новообразований формируется из клеток эпидермиса. В большинстве случаев эпидермоиды представляют собой множественные образования, которые локализуются в области присутствия волосяных луковиц;
- Триходермальные кистозные узлы;
- Стеацистома;
- Различные неуточненные фолликулярные образования кожных покровов и клетчатки.
Новообразования возникают из-за нарушения оттока кожного сала, что происходит по причине закупорки пор, поэтому профилактика атеромы на лице должна основываться на регулярном проведении косметических процедур по очистке кожи. К таковым относятся:
- посещения сауны;
- паровые ванны;
- очищающие маски;
- массажи.
Чтобы снизить сальность кожи лица, следует применять специальные тоники и средства для умывания. Кроме того, профилактика развития новообразований на коже лица должна включать правильное, сбалансированное питание. Так, при высокой жирности кожных покровов, нужно исключить из рациона жирную и богатую углеводами пищу.
Атерома у ребенка —достаточно редкое явление, поскольку сальные железы у маленьких детей еще слабо функционируют. Если взрослым пациентам необходимо оперативное удаление атеромы, то детям до трёх лет в большинстве случаев операции не проводят вообще. Операция по удалению атеромы у ребенка нежелательна, поскольку необходим общий наркоз, который вреден еще неокрепшему организму.
- Отмечается быстрый агрессивный рост кисты.
- Отекают и сдавливаются окружающие ткани/сосуды.
- Появились признаки воспаления кисты.
- Опухоль мешает ребёнку.
В редких случаях новообразование может исчезнуть без хирургического вмешательства, однако надеяться, что сможет атерома рассосаться сама не стоит. Если лечащий врач советуют удалить опухоль, то следует его послушать. Удалить новообразование под кожей можно одним из трех способов: радиоволновым, хирургическим иссечением или лазерным.
Подкожная киста может образоваться после травмирования кожных покровов, воспаления волосяных мешочков, неправильного выдавливания угрей и прочих обстоятельств. Дело в том, что сальный проток все больше стягивается, а железы и дальше продолжают вырабатывать отложения. Поскольку проток наружу для сальных отложений закрыт, то он переходит в кисту, постепенно увеличивающуюся в размерах. Именно таким путем и происходит образование подкожной опухоли.
Предпосылки для появления атеромы:
- Себорея, образовавшаяся по причине гормонального или воспалительного сбоя;
- Прыщи и угри;
- Расположенность к сильной потливости;
- Метаболизм;
- Заболевания, заложенные генетикой;
- Редкое соблюдение гигиенических норм, неправильное нанесение косметики;
- Травмирование кожных покровов.
Помимо вышеперечисленных предпосылок, киста может быть осложнением клинического проявления. Так, к вспомогательным факторам, содействующим появлению атеромы можно отнести следующие:
- Травмы кожных покровов;
- Сахарный диабет, защитные функции кожи в данном случае ослабевают;
- Воспалительное поражение эпидермиса;
- Неправильная структура сальных желез;
- Нанесение на кожу чрезмерного количества косметики;
- Врожденные болезни, оказывающие влияние на синтез жиров в организме.
В результате усиленной работы желез наружной секреции и низкой проходимости их из выводного протока отщепляемый секрет задерживается и как результат – происходит раздутие желез, которые становятся похожи на мешочки, наполненные творожистым содержимым.
Свести к минимуму риск формирования атером возможно при соблюдении несложных правил:
- соблюдение требований гигиены;
- использование качественных гипоаллергенных косметических средств;
- проведение систематической витаминотерапии;
- включение в рацион только полезных продуктов;
- бережный уход за нежной кожей лица, предупреждение ее травмирования и раздражения;
- своевременное устранение любых заболеваний эндокринной и гормональных систем, а также патологий кожных покровов.
Предлагаем ознакомиться Эффективный крем для лица россия
При этом самолечение недопустимо, поскольку часто усугубляет ситуацию. Атеромы диагностируют и лечат только квалифицированные врачи.
Одной из разновидностей кист на лице являются молочные кисты, или так называемые милии. Также их называют белыми угрями или просянками. Возникают они у детей и грудничков. Основная причина в том, что гормональный фон ребенка еще не сформирован. Определенное количество гормонов, попадает в организм малыша с молоком матери, в связи с чем усиливается работа сальных желез и происходит закупорка пор.
В любом случае рекомендуется показать малыша доктору, который поставит верный диагноз и порекомендует лечение в случае необходимости. Важно не спутать милии с аллергией или потницей. Категорически запрещается расцарапывать милии или протыкать, так как в процессе данных манипуляций возможно занесение инфекции.
Молочные кисты у подростков и взрослых рекомендуется лечить у врачей-косметологов. Существует масса процедур, помогающих устранить этот косметический дефект кожи.
Самое главное правило, которое поможет избежать появления опухолей на лице – соблюдение личной гигиены, а также регулярное посещение врача. Кроме того, могут помочь и следующие методы профилактики:
- Паровые ванночки, с помощью которых можно легко удалить кожный жир.
- Витаминотерапия.
- Правильное питание (уменьшение потребления острой, жирной и копченой пищи; лучше добавить в рацион пищу, которая содержит клетчатку, витамины и минералы).
- Обязательное удаление косметики перед сном.
Следите за здоровьем своей кожи и используйте профилактические методы.
Киста на лице не является злокачественной опухолью, поэтому не стоит слишком переживать, если она у вас появилась.
Главное – вовремя обратиться к врачу за профессиональной помощью, чтобы избежать осложнений.
Откуда берутся родимые пятна у новорожденных
Принято считать, что кожа новорожденного чиста и не имеет каких-либо отметин. Но иногда, разглядывая свое чадо, внимательные родители выявляют изменения кожного покрова. Неудивительно, что родимые пятна у новорожденных так беспокоят близких людей. Ведь кожа – это индикатор состояния человека, даже недавно родившегося карапуза.
Отчего появляются родинки у новорожденных
Родинка — специфическое образование на кожных покровах человека. Родимые пятна у новорожденных возникают по разным причинам. Одной из них является гормональное отклонение в организме матери. Другая причина, это нахождение беременной женщины в условиях неблагоприятной внешней среды — при радиоактивном излучении, резкой климатической смене, что также проявляется изменениями на коже.
К провоцирующим факторам относят:
- кислородное голодание;
- кесарево сечение, в процессе которого возникает внезапный перепад кровяного давления;
- генетическая предрасположенность.
Родителей часто беспокоит проблема, почему пятна возникают на голове, в частности, на затылке у ребенка. Причины возникновения все те же: наследственность, гормональный дисбаланс.
Появление своеобразных отметинок на теле только родившегося крохи не должно вызывать излишнюю тревогу матери. Однако для принятия решения относительно пятна необходимо профессиональное мнение, для чего обращаются к дерматологу. Проконсультироваться следует в ближайшие после рождения сроки.
Виды родимых пятен
Родимое пятно у новорожденного бывает разных видов. Эти новообразования делят на две большие группы:
- Невусы, представленные родинками и различными другими пигментными пятнами, имеющими коричневую, реже другую, окраску.
- Ангиомы, представляющие собой красные пятна, которые имеют сосудистое происхождение.
Невусы появляются у многих людей. При правильном обращении они не опасны, а их появление происходит на протяжении всей жизни человека. Невус – это скопление в эпидермисе клеток – меланоцитов. За счет природного коричневого пигмента — меланина, они отличаются от других клеток. В большинстве случаев их возникновение происходит ближе к двум годам, а также в подростковом возрасте, когда причиной становится половое созревание. Количество отметин, а также их расположение, например, на затылке, индивидуально и зависит от генетического фактора.
Выделяют 4 вида невусов:
- Гигантский пигментный невус отличается наличием волосков.
- Хало-невус характеризуется круглой формой, коричневой окраской, окружен более светлой кожей.
- Огненный невус — это пятно темного цвета, требующее контроля дерматолога.
- Голубой невус часто расположен на руках или лицевой части головы. Отличается небольшими размерами и голубовато-серой расцветкой.
Фото описанных родимых пятен можно найти в специализированной литературе. Ангиомы также делится на две большие группы.
Гемангиомы – образования, расположенные в дермальном слое и состоящие из мелких сосудов. По своей природе являются врожденными родимыми пятнами. Часто появляются на затылке.
Лимфангиомы – образования, состоящие из клеток сосудов лимфатической системы. Они формируются в процессе внутриутробного развития, однако на коже проявляются в трехлетнем возрасте.
Различают 3 распространенных вида ангиом:
- Земляничная – бывает разных размеров, получила название благодаря землянично-красному цвету. Причины появления кроятся в недоразвитии сосудистых клеток, которые отделились от кровеносной системы ребенка во время внутриутробного развития. Ее можно увидеть на затылке малыша.
- Винная (капиллярная) пронизывает глубокие слои кожного покрова, отличаясь голубовато-красным оттенком и шероховатой поверхностью. Особенностью является ее постепенное исчезновение после года.
- Пещеристая или кавернозная является пульсирующим образованием багрового оттенка, состоящим из полостей, заполненных кровью. Она располагается под кожей и возвышается округлым пятном. При надавливании сжимается, но затем принимает прежний вид.
Существует еще несколько видов новообразований, они менее распространены, но также отличаются красным цветом и различным расположением на теле ребенка. Определить их вид и поставить правильный диагноз может только врач.
Опасность родимых пятен
Родимые пятна у новорожденных при должном обращении не опасны. Родителям необходимо знать, откуда берутся изменения кожи и соблюдать некоторые правила. С самого начала при обнаружении отметинки на коже малыша следует проконсультироваться с дерматологом.
Специалист при осмотре определит вид образования, причины появления и сделает прогнозы. Обязанность родителей при этом сообщить доктору обо всех особенностях образования и наличии дискомфорта у ребенка от его присутствия. Родимое пятно нельзя подвергать воздействию: ни механическому, ни химическому. Его не трут, не расчесывают, не избавляются самостоятельно.
Противопоказано заклеивать лейкопластырем, что чревато созданием парникового эффекта. В случае роста волос на пораженном участке их нельзя выдергивать или брить, провоцируя перерождение кожных клеток. Всегда необходимо помнить, что кожные образования – явления деликатные и при воздействии могут стать злокачественным кожным заболеванием.
Удаление родимых пятен у новорожденных
Появившиеся родимые пятна могут приносить неудобства ребенку, например, при расположении в области, которая часто соприкасается с одеждой и подвергается трению. Может увеличиваться их число. На вопрос, откуда у грудничка появляются пятна, ответит только врач. При наличии опасности для новорожденного поражение кожи удаляют. Медицина предлагает четыре способа:
- удаление лазером;
- криотерапию;
- удаление посредством лекарственного инъекционного воздействия;
- хирургическое вмешательство.
Причины, почему выбирается тот или иной способ, объяснит врач. Это обусловлено спецификой новообразования, возрастом ребенка и состоянием его здоровья. В некоторых случаях родимое пятно представляет собой косметический дефект, который беспокоит родителей, располагаясь на голове или открытых участка кожи ребенка. Порой это портит первое фото малыша. В данном случае необходимо помнить о здоровье, а не о внешней составляющей. Удалять родимые пятна следует только при необходимости после консультации с доктором.
Профилактические мероприятия
Диагностирование образований происходит уже на первом приеме дерматолога. Наличие кисты определяется визуально, врач ее ощупывает, для определения плотности и степени подвижности. Важнейшим моментом осмотра является выявление выводящего протока. Данный показатель является доминирующим признаком атеромы, позволяющий отличить ее от других образований кожных покровов и подкожной клетчатки.
В случаях экстренной необходимости удаления кожных образований, во время проведения операции ткань капсулы, секрет, который содержится внутри, берутся на гистологию.
Гистологическое исследование позволяет точно дифференцировать полостное образование, поскольку симптоматические проявления схожи с различными новообразованиями:
- Фибромы;
- Гигромы;
- Липомы;
- Гемангиомы.
Особую важность анализ представляет для дифференциации образований в подмышечной области, зоны паха, волосистой части головы, поскольку в этих областях наиболее высок риск перерождения доброкачественного образования в злокачественную опухоль.
Гистология позволяет определить характер и природу образования, ведь оно внешне схожа с сифилитической гуммой, образующейся на коленях, области лба. В районе репродуктивных органов может сформироваться бартолинит, напоминающий полостной узел на начальной стадии. На начальном этапе развития, с кистой можно перепутать лимфаденит.
Гистологическое исследование позволяет точно определить характер и форму патологии, определиться с лечебным направлением.
Основные признаки новообразований, позволяющие выявить полостное формирование сальной железы
| Доминирующий признак | Липома | Фиброма | Лимфоузел | Киста | |
| Внешние проявления | В большинстве случаев визуально проявляются в случае увеличения размеров, роста крупных образований. | Визуализируется хорошо. Проявляется в виде возвышения над кожным покровом. Визуально представляет собой круглое образование правильной формы. | |||
| Степень подвижности кожного покрова над образованием | Кожные покровы отличаются хорошей подвижностью, что обусловлено расположением образования: оно сформировано глубже. | Смещение образования происходит вместе с кожей, за счет того, что атерома сформирована в ее толще. Невозможно смещение кожи и образования относительно друг друга. | |||
| Плотность формирования | На ощупь мягкая | Обладают плотной структурой | Образование достаточно мягкое при ощупывании. | ||
| Наличие или отсутствие болезненности при пальпации | Болезненности не ощущается | Болезненный | При отсутствии воспалительных процессов болевые ощущения отсутствуют. Воспалительный процесс, нагноение образования проявляется болезненностью при пальпации. | ||
Данные признаки позволяют дифференцировать кисту уже на первом приеме у дерматолога, отделить ее от кожных образований, имеющих схожие признаки.
В ряде случаев проводится исследование схожего с атеромой новообразования ультразвуком. Если во время исследования выявляется полость, возможность наличия образования сальной железы высока.
Различные методы лабораторно-инструментальной диагностики не используются, в силу своей малоинформативности.
Снизить риск возникновения патологии вполне по силам каждому человеку, для этого необходимо все лишь выполнять простые гигиенические требования, правильно ухаживать за кожными покровами, пользоваться качественными косметическими средствами.
Дерматологи рекомендуют периодически проводить профессиональную чистку лица, но вполне подойдет и домашняя процедура: использование скрабов и грязевых масок.
Для полноценной профилактики приходятся дополнительные советы:
- регулярное посещение кабинета дерматолога, особенно при появлении болезней кожи;
- периодическое проведение паровых ванночек;
- здоровое питание, дополняйте меню свежими овощами, фруктами, зеленью и другими продуктами с высоким содержанием витаминов;
- отказ от жареной и пряной пищи;
- использование солнцезащитных средств в летнее время и питательных кремов зимой;
- укрепление защитных функций организма: прием витаминов, физическая активность, отказ от вредных привычек;
- ежедневное удаление декоративной косметики.