Пигментная крапивница. Причины заболевания
Однозначные причины неизвестны. Заболевание недостаточно изучено.
Иногда она формируется без видимых предпосылок. При некоторых обстоятельствах врачи считают, что болезнь передается по наследству — в качестве аутосомно-доминантного генопризнака. Однако не все люди с проблемным геном страдают данным нарушением.
Обычно к нему приводит генная комбинация конкретных признаков, располагающихся хромосомах. Дефектный ген может наследоваться и от двоих родителей, и от кого-то одного. Риск передачи — около 50%.
Во многих случаях болезнь появляется из-за неадекватной концентрации воспалительных клеток в коже, превышающей норму. Клетки называют мастоцитами.
Факторы, способствующие увеличению числа мастоцитов:
- физические раздражители (такие как жара или сильное трение);
- непомерные физнагрузки;
- бактерии;
- отравление;
- декстран в составе глазных капель;
- спиртное;
- определенные продукты (ракообразные, рыба, сыр, острое, чрезмерно горячие напитки);
- частый прием обезболивающих;
- стресс и депрессия.
Иногда описываемой патологии предшествует мастоцитоз. Однако чаще встречается обратная ситуация, когда мастоциоз является осложнением после нее.
По мере старения вероятность мастоцитоза возрастает у тех, кто страдает описываемым заболеванием.
Виды крапивницы
От механизма запуска заболевания зависит вид крапивницы.
- Аллергическая крапивница. Вызывается приёмом внутрь антибиотиков и противовоспалительных средств. В числе таких препаратов часто назначаемые тетрациклин, амоксициллин, флемоксин, аспирин, ибупрофен, найз. Ускорить и усилить течение заболевания может приём алкоголя. Антибиотики накапливаются в организме, поэтому проблема проявляет себя не сразу. Курс может быть пройден, а крапивница выступит через пару недель.
- Пищевая уртикария. Чаще бывает у детей после употребления в пищу некоторых продуктов — фруктов (цитрусовых и клубники), кисломолочных, рыбных продуктов, орехов и сладостей. Этот вид крапивницы не опасен, проходит быстро, и возникает из-за выработки организмом антител на новый продукт.
- Контактная крапивница . Побочный эффект при профессиональной деятельности (реакция на латекс у хирургов, аллергия на химикаты у уборщиц).
- Реакция на укус осы, слепня, шершня . Самое опасное проявление аллергии — отёк Квинке, когда укушенный умирает спустя час после укуса.
- Реакция на наличие в организме вируса . Иногда высыпание провоцирует интоксикация при грибковых инфекциях (стафилококке, кандидозе (молочнице), тонзиллите, фарингите). Если вылечить болезнь, исчезнет покраснение на коже.
- Крапивница на нервной почве .
В состоянии стресса происходит расхождение функционирования парасимпатической и симпатической нервной системы, возникает сбой сигнальной системы, и наш организм неправильно интерпретирует импульсы, посылаемые головным мозгом. Выделяется гормон стресса адреналин, расширяются сосуды, их стенки растягиваются и становятся проницаемыми. Клетки эндотелия, выстилающие сосудистые и капиллярные стенки, набухают, образуя на поверхности красные бугры. Это состояние — тоже крапивница.
По интенсивности протекания крапивница бывает:
- Острая . Вызывается аллергенными продуктами, лекарствами, химическими веществами, укусами насекомых. Длится до 6 недель, после чего полностью исчезает.
- Хроническая. Длится свыше 6 недель, после чего в 60% симптомы исчезают. В 40% они остаются и наблюдаются всю жизнь.
К нетипичным формам крапивницы относят следующие виды:
- Холинергетическая . Возникает вследствие ослабления иммунитета и увеличения количества ацетилхолина нейромедиатора, участвующего в передаче нервных импульсов.
- Адренергическая . Она вызывается резким выбросом в кровь гормона адреналина. Причина этому — сильный стресс или психическое возбуждение. Сыпь в виде бледно-розовых волдырей часто отмечается у людей, которым приходится делать не то, что им нравится.
- Контактная . Возникает вследствие прямого контакта с аллергеном (домашние животные, металлические украшения). Исчезает сразу после того, как обрывается контакт с источником аллергической реакции.
- Аквагенная . Её можно наблюдать при контакте пациента с водой. Вода при этом не аллерген, а активатор аллергии на определенное вещество. Часто возникает во время заграничных поездок, когда местный климат способствует выработке гистаминов (медиаторов), а вода ускоряет его выработку.
- Отёк Квинке. Самое острое проявление крапивницы — отёк Квинке — ангионевротический отёк с глубоким поражением кожи.
При отеке Квинке поражается не только поверхность кожи, а и слизистые оболочки внутренних органов, в частности, лёгких, пищевода, желудка. Вырабатываемые организмом антитела воздействуют на нервные окончания и сосуды, усиливая их проницаемость и расширяя просвет. Плазма проникает через сосудистые стенки наружу, парализованные нервные клетки уменьшают тонус сосудов, провоцируя скопление мембранной жидкости в клетках тканей. Сильнейший отёк может возникнуть и в головном мозге, и в лёгких, приводя к практически моментальной смерти.
Пигментная крапивница. Симптоматика и проявления
Патология может сформироваться у людей всех возрастных категорий. Однако симптоматика диктуется возрастом. Около половины страдает исключительно от изменений на поверхности кожи.
В целом, дерматологи выделяют две ключевые разновидности патологии:
- Детский кожный мастоциоз. Прогрессирует в первые 24 месяца после рождения. Высыпания появляются исключительно снаружи и не поражают внутренности организма. До пубертатной гормональной перестройки вся симптоматика обычно бесследно исчезает и больше не появляется вновь.
- Подростковый и взрослый мастоциоз. Формируется у подростков от 12 лет и взрослых. Страдает не только внешняя кожная поверхность, но и внутренности. Иногда патология переходит в системную мастоциозную форму.
ЧИТАТЬ ТАКЖЕ: Ветрянка у взрослых и как начинается: симптомы и лечение
Также патология имеет два типа внешних проявлений:
- одиночная опухоль (единое образование на эпидермисе, появляющееся при мастоцитомной форме);
- обильные высыпания по всей поверхности тела (при генерализованной форме).
Последний тип встречается чаще.
Крапивница: что это?
По статистике, основанной на дерматологической практике, крапивница не менее одного раза в жизни проявляется у 20% населения. В 30% всех случаев происходит хронизация болезни, частой причиной которой становится отсутствие своевременного лечения.
Механизмы развития
Основа патогенеза крапивницы — высвобождение (дегрануляция) гистамина из тучных клеток кожи, где он синтезируется и накапливается. Это медиатор аллергических реакций и участник воспалительных процессов.
На лице тучные клетки расположены в соединительной ткани кожи. На их поверхности находятся рецепторы антител иммунной системы, вырабатываемых при контакте организма с чужеродным соединением (аллергеном).
После связывания антител с рецепторами меняется структура мембраны тучных клеток, а содержащийся в них гистамин вытесняется из гранул через поры.
Поступивший в окружающие ткани гистамин увеличивает проницаемость стенок сосудов и вызывает спазм мышц.
На месте действия гистамина происходит локальный прилив крови, что увеличивает осмотическое давление в сосудах. Плазма крови пропотевает через стенки сосудов в межтканевое пространство. На поверхности кожи появляется красная сыпь с волдырями (уртикарная сыпь), а в результате раздражения нервных рецепторов — зуд.
Патологический процесс может происходить и без участия иммунной системы. Такую реакцию организма называют псевдоаллергической. Это происходит в случаях с врожденной или приобретенной недостаточностью мембран тучных клеток, их неадекватной реакцией на воздействие гуморальных и физических агентов.
Причины крапивницы
В группе риска заболевания крапивницей находятся люди с врожденной или приобретенной гиперчувствительностью организма. Триггерами болезни могут выступать внешние и внутренние факторы.
Аллергическая форма
Наиболее часто встречающаяся форма дерматита с иммунологическим механизмом развития.
- пищевые продукты облигатные аллергены;
- лекарственные препараты: пенициллины, сульфаналамиды, миорелаксанты, барбитуранты, аспиринсодержащие средства, витамины группы B;
- шерсть, перо, слюна, экскременты животных;
- укусы насекомых, попадание в организм частиц их тел и продуктов жизнедеятельности;
- активные вещества моющих и гигиенических средств, корм для животных, пыль, бытовые насекомые;
- пыльца цветущих растений;
- токсины, продукты метаболита и распада вирусов, грибков и бактерий при инфекционных патологиях.
Аллергическая крапивница характерна для острой формы болезни и крайне редко отмечается при хронической. При хронической форме болезни триггерами, провоцирующими рецидивы, в основном становятся внутренние болезни организма и аутопатологические процессы.
Физическая крапивница
В этом случае причиной обострения крапивницы становятся физические факторы. Этот вид крапивницы встречается относительно редко до 20% от всех случаев заболеваемости.
- механическое раздражение или сдавливание кожи;
- внешнее или внутреннее воздействие холода (контакт со снегом, холодные напитки);
- инсоляция, рентгеновские лучи;
- вибрация;
- перегрев организма;
- аквагенные факторы: реакция организма на растворенные в воде вещества.
Эндогенная
В этой группе объединены виды дерматита, появляющихся по причине внутренних патологий или нарушений организма.
Крапивница один из симптомов болезней:
- саркоидоза, амилоидоза;
- сахарного диабета (чаще скрытного);
- ревматоидного артрита;
- болезней крови;
- ЖКТ (хронические гастрит и язва, гастроэзофагеальная рефлюксная болезнь);
- эндокринной системы (дисбаланс кортизола и гистамина);
- воспаления в желчном пузыре;
- паразитарных инвазий;
- аутоиммунных патологий (коллагенозы);
- синдрома Шиндлера;
- некоторых опухолей.
В случаях, когда нет возможности определить причину болезни, ставится диагноз идиопатическая крапивница. Это происходит в 80% случаев хронической крапивницы.
Медиаторами псевдоаллергической реакции организма становятся фармакологические препараты: нестероидные противовоспалительные средства, ингибиторы АПФ, антибиотики (полимиксины), производные морфия. Причиной могут быть продукты с повышенным содержанием гистамина, яды насекомых, алкоголь и натуральные салицилаты.
Симптомы крапивницы на лице
В зависимости от длительности протекания крапивница бывает острой и хронической. Острая форма болезни начинается внезапно и может длиться от нескольких суток до 6 недель.
Когда болезнь прогрессирует более 6 недель, диагностируют хроническую крапивницу. Эта форма болезни может протекать десятилетиями с обострениями и периодами ремиссии. В 50% случаев заболевание прекращается спонтанно.
Несмотря на полиэтиологию, проявления крапивницы однообразны, единственное отличие форм болезни — интенсивность симптомов.
В первую очередь отмечается нарастающий зуд в очагах поражения и наполнение сосудов кровью. На лице появляется красная сыпь, выступающая над поверхностью кожи. Постепенно сосочковый слой дермы отекает, выделяется экссудат, образуются волдыри.
Размеры волдырей от 2 мм до 3 см. Отличительный признак — красная кайма по периферии и бледный центр, округлая или неправильная форма. Это временное явление, после разрушения гистамина в среднем через сутки, волдыри устраняются бесследно.
На лице, других частях головы и шее тучные клетки расположены более плотно относительно других частей туловища. Поэтому высыпания на этих участках отличаются интенсивностью, выраженным зудом и жжением.
При хронической крапивнице или отсутствии лечения острой формы уртикарная сыпь может трансформироваться в папулезную. Это образование плотных папул красного цвета. Характерная особенность этих случаев — более интенсивный зуд, усиливающийся в ночные часы.
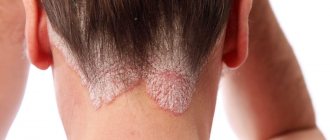
Пигментная крапивница у детей
Пигментная крапивница у детей формируется розовато-красными отметинами на эпидермисе (возможно видеть на фото) и сильнейшим зудом. По мере развития пятна переходят в состояние пузырей, наполненных жидкостью. Внешне она прозрачная или розоватая (из-за содержания крови),
Пузыри сопровождаются отеками, а при раздражении реагируют новыми повреждениями. Пузырное образование отекает еще интенсивнее, краснеет и зудит. Аналогичная реакция появляется при сдавливании и температурном воздействии.
Например, во время принятия ванны или нахождения под солнце излучением. В каких-то обстоятельствах реакция проходит без следов. Однако чаще — оставляет после себя пигментные пятна буро-коричневого цвета.
Изредка на эпидермисе виднеются не пузыри, а узелки красноватого оттенка. В данном случае реагирование новыми повреждения отсутствует.
Как правило, сыпь выходит только на туловище. Но может перейти на лицо и руки. Дальше этого дело не заходит. Редко когда высыпания захватывают всю кожную поверхность.
Еще некоторые проявления:
- Утолщение кожных покровов. И формирование более явных складок.
- Желтизна. Кожа постепенно получает желтоватый оттенок. Отчасти — из-за огрубления.
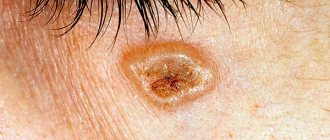
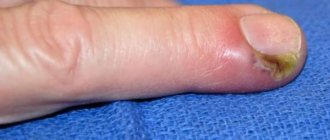
- Опухолеобразный узелок. Формируется в шейной и предплечной зонах или на туловище. В диаметре — до 40-50 мм. Обычно узелок один. Реже их бывает четыре, но это — максимум. На ощупь как резина. Поверхность гладкая или со складочками. При повреждении образует пузырьки или пустулы. Примеры можно видеть на фото пигментной крапивницы.
После вскрытия некоторые пузырьки покрываются трещинками и образуют язвы.
Обычно патология протекает без злокачественности и не дает осложнений. В пубертатном возрасте симптомы бесследно уходят самостоятельно.
ЧИТАТЬ ТАКЖЕ: Топ-10 полосок от черных точек на лице и носу: черные и другие варианты на выбор с ценой и отзывами
Что такое пигментная крапивница, ее симптомы и как ее лечить
Пигментная крапивница это одна из самых встречающихся форм редкого заболевания, которое называется мастоцитозом. Во множестве случаев этому заболеванию подвержены дети, но также заболеть ее могут взрослые женщины и мужчины.
Мастоцитоз, заболевание, при котором происходит процесс размножения тучных клеток и их скапливания в живых тканях. Для иммунной системы организма человека тучные клетки достаточно значимая часть, поэтому многие специалисты уверены, что пигментная крапивница появляется при нарушениях иммунитета в организме.
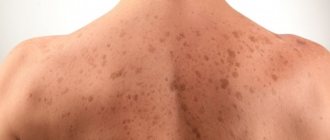
Пигментной крапивницей чаще всего страдают дети, на теле у них появляются пятна, красного или розового цвета, в дальнейшем они видоизменяются в подкожные пузыри, внутри которых находится вода. После их заживления на теле остаются следы коричневатого оттенка. Иногда они исчезают, а иногда остаются и могут даже увеличиться в размерах.
У взрослых людей, крапивница пигментная начинает протекать в виде возникновения пятен, которые имеют четкую границу и абсолютно гладкие, могут возникнуть узелковые образования не больше 5 мм, а могут быть высыпания в виде пузырьков. Эти воспаления могут носить сезонный характер или появляться от каких-либо повреждений кожи, иногда они с человеком всю его жизнь, то, исчезая, то, появляясь вновь.
Симптомы болезни
Симптомы, характеризующие данное заболевание, напрямую зависят от того, где именно, в каких слоях эпидермиса скопились вещества, которые выделились из тучных клеток.
Врачи привыкли делить на пять видов, возникающие кожные реакции при пигментной крапивнице:
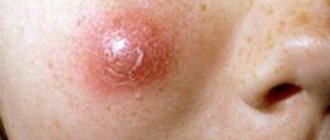
- Макулопапулезный. На коже образуется много небольшого размера узелков или пятен темного цвета. Локализация четко ограничена. Если оказывать на них механическое воздействие, то могут появиться небольшие пузырьки.
- Узловой. При таком виде, на кожном покрове человека появляется много уплотнений выпуклых или узелков. Цвет появившихся образований обычно красный, розовый или желтый. Иногда узелки, из-за плотного нахождения друг с другом, сливаются в бляшки.
- Солитарный. Образуется узел размером не более 50 мм, при дотрагивании, до него можно подумать, что он резиновый. Эти узлы имеют название – мастоцитомы. Их локализация обычно на руках или шее, на туловище. Обычно появляется только один узелок, но возможно и увеличения их количества до четырех. Они имеют особенность самостоятельно исчезать.
- Телеангиэктатический. Такой вид обычно поражает женщин в зрелом возрасте. На теле, в основном на груди, у них появляются красно-коричневые пятна.
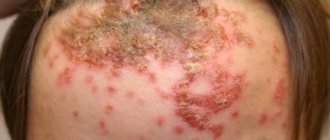
- Эритродермический. На кожном покрове человека появляются желтовато-коричневые участки, достаточно плотные, у них неровные края, но граница четко видна. При такой форме болезни, человека мучает сильный зуд, который в результате расчесывания пораженных участков тела, приводит к небольшим язвам и трещинкам.
При небольшом воздействии могут появляться пузырьки, и зуд может усилиться. Есть риск развития буллезной формы, когда пузырьков будет очень много. Превращение в системную форму происходит значительно реже, но тогда полностью вся кожа будет поражена, будет шелушиться и очень плохо поддаваться лечению.
Помимо признаков, появляющихся при пигментной крапивнице на коже, могут проявляться и такие симптомы:
- повышается температура тела человека;
- снижается артериальное давление по непонятным причинам;
- сильный кожный зуд и покраснение кожи;
- приступы тахикардии.
Эти симптомы могут указывать на то, что болезнь могла навредить внутренним органам человека. А в этом случае, она уже становится достаточно опасной для жизни и требует хорошего и профессионального лечения.
Существует несколько форм мастоцитоза:
- системная. Она обычно появляется у взрослых, и поражает ткани внутренних органов человека, но поражения кожного покрова могут быть, а могут и не быть;
- кожная. К этой форме относится как младенческий, как и взрослый мастоцитоз. При такой форме в младенческом и подростковом возрасте поражаются только кожные покровы, на ткани внутренних органов болезнь не переходит. Очень редки случаи перехода во взрослую форму;
- злокачественная. Она перерождает тучные клетки в злокачественную форму. Воспалений на коже может и не быть, она задевает лишь внутренние органы. Трудно поддается лечению и может привести к смерти.
- взрослая или подростковая форма. Проявляется симптомами на коже, но и поражает внутренние органы человека, сердце, почки, желудок. Хотя такие поражения редко прогрессируют и переходят в системную форму.
Лечение пигментной крапивницы
При этом заболевании лечение обязательно назначает врач, оно индивидуально и зависит от многих факторов:
- симптомов;
- возраста заболевшего;
- причин появления заболевания.
Когда мастоцитоз поражает детей, но сильных симптомов на коже нет, то никакой терапии не назначается, так как все проходит само до подросткового возраста. Когда случаи более сложные назначается медикаментозное лечение.
Антигистаминные препараты, такие как:
- Цетиризин;
- Супрастин;
- Тавегил;
- Диазолин и др.
Антибрадикининовые препараты, такие как:
Антисеротониновые препараты, такие как:
- Кетотифен;
- Бикарфен;
- Периактин и др.
Кортикостероидные препараты, препараты на основе кромоглицериновой кислоты, такие как:
- Интал;
- Налкром;
- КромГексал и др.
Препараты из группы цитостатиков:
Также может назначаться ПУВА-терапия. Этот способ заключается в воздействии на кожные покровы фотоактивных веществ, лекарственного назначения и ультрафиолетовых лучей. Если симптомы на коже выражены очень явно, то можно удалить их путем хирургического вмешательства.
Всегда лечение, назначенное врачом, будет зависеть, от формы протекания заболевания. И в каждом случае, подход будет разный. Поэтому, при первых признаках данного заболевания нужно срочно обращаться к врачу. Он проведет необходимые анализы и исследования, и, определив форму мастоцитоза, сможет поставить точный диагноз и назначить соответствующее лечение.
Всегда нужно следовать той схеме лечения, которую прописал врач, нельзя самостоятельно прописывать и использовать не себе препараты, о которых не упоминал специалист.
Если имеется определенная нужда узнать о препарате, который вы хотите использовать, то лучше сначала спросить о нем у вашего врача, вдруг он вам вообще не подходит.
А вы потратите не то что лишние деньги, но и можете усугубить свое положение.
Елена Малышева. Симптомы и лечение крапивницы
Лечение пигментной крапивницы, помимо медикаментозного и физиотерапии, включает в себя и соблюдение специального режима питания. При такой диете, под запрет попадают все соленые, жирные, копченые и острые продукты.
Желательно готовить продукты на пару или употреблять их в отварном виде. Из напитков необходимо обязательно исключить газировку и напитки, содержащие алкоголь. Любителям острых приправ и соусов, также придется отказаться от них.
Можно также прибегнуть к старым народным методам лечения, только необходимо перед этим обязательно проконсультироваться со своим лечащим врачом. Например:
- Настой из крапивы. Ложку листьев крапивы необходимо добавить в стакан кипятка, дать настояться не более тридцати минут. А далее пить 4 или 5 раз в день, по полстакана теплого настоя.
- Сок сельдерея. Такой метод подойдет не каждому, так как у сельдерея достаточно специфический вкус, но если вы не против опробовать его, то сок необходимо пить три раза в день, перед едой по полстакана.
- Свекольный настой. Свежую свеклу, почистить, нарезать не небольшие кусочки и залить тремя литрами воды. Подержать это в темном месте не более шести дней. Далее необходимо пить по одной ст. л. три раза в день. Также можно делать компрессы на пораженные участки тела.
- Компресс из картошки. Этот вид домашнего лечения встречается довольно часто и помогает при многих воспалениях кожи, успокаивает ее, снимает зуд. Необходимо взять свежую картошку, натереть на терке и, завернув в марлю, прикладывать получившийся компресс к воспаленным и пораженным участкам кожи, не более чем на сорок минут.
- Ванны из травяных настоев. Чтобы успокоить кожу, можно также принимать лечебные ванны. Для этого нужно в равных долях смешать чистотел, ромашку, валериану, шалфей и череду, залить все обычной водой и кипятить около 10 минут. Далее он настаивается около получаса, а потом, полученный настой необходимо добавить в ванну, наполненную теплой водой. Принимать такую ванну не рекомендуется больше 10 минут.
Крапивница. Виды и признаки крапивницы, причины и лечение
Люди, которым был поставлен диагноз мастоцитоз любой формы, должны соблюдать профилактические меры, такие как:
- Повышать свой иммунитет, путем приема витаминов или прохождения специальной терапии;
- Соблюдать диету, прописанную врачом;
- Исключить или произвести замену некоторых лекарственных препаратов, о которых должен уведомить лечащий врач.
- Обязательно относиться к воспаленным участкам кожи с осторожностью, не травмировать их и не оказывать механических воздействий.
Иногда, у взрослых пигментная крапивница, то исчезает, то появляется вновь, им нужно очень тщательно следить за симптомами заболевания, и при первых проявлениях его рецидива направляться к врачу.
Прогноз заболевания
Прогноз при таком заболевании будет напрямую зависеть от ее формы. Если заболел маленький ребенок, то практически во всех случаях, заболевание пройдет само до полового созревания. В редких случаях он перерастает во взрослую форму.
Если заболел пигментной крапивницей подросток, шансов полностью излечиться от нее составляет около 50%. Когда пигментная крапивница поражает взрослого человека, то обычно дело не заканчивается воспалением кожных покровов, поражаются также и внутренние органы. Если заболевание превращается в системную форму мастоцитоза, то это может привести к смертельному исходу.
Если пигментная крапивница поразила лишь кожный покров человека, то вести лечение у него будет врач-дерматолог. А если заболевание поразило внутренние органы, то специалисты других профилей будут следить за пациентом и вести его лечение, например, онколог или гематолог.
Как можно понять из данной статьи, это заболевание имеет различные формы и может перетекать из одной в другую. В детском возрасте оно переносится значительно легче, поэтому, если болезнь настигла человека взрослого, следить за протеканием болезни нужно тщательно и не забывать посещать своего лечащего врача.
Источник: https://allergolog.guru/zabolevaniya/pigmentnaya-krapivnica.html
Пигментная крапивница у взрослых
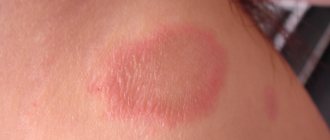
Пигментная крапивница у взрослых демонстрирует себя в форме пятен обтекаемой формы. Диаметр — не более 5 мм.
Грани образований ясно очерчены и обладают ровной поверхностью. Цвет — тускло-серый или буро-розоватый. Как правило, проявляются на теле, поначалу не затрагивая лицо.
Миграция на лицо и конечности происходит со временем — с эволюцией болезни. Тогда образования приобретают форму сферы и меняют цвет на более темный — коричневый, розовато-красный или грязно-бурый оттенки. Процесс распространения может идти с перерывами и затягиваться на годы.
При пигментной крапивнице у взрослых лечение имеет преимущественно медикаментозный характер.
С возрастом патология прогрессирует. Зарождается осложнение — мастоцитоз системного типа, то есть затрагивает внутренности человека. Это ведет к летальному исходу, поскольку нарушается функциональность органов.
Пищевые причины кожных высыпаний
Частые причины возникновения острой крапивницы у детей и взрослых — это следствие неадекватной реакции иммунной системы на провоцирующие факторы. Таких факторов в окружающей среде немало: человек живет в мире бактерий и микроорганизмов, вирусов и аллергенов. Острая аллергическая крапивница может возникать как ответ на пищевой аллерген, лекарственные препараты, синтетические вещества и ткани, жаркую или слишком холодную погоду: например, холодовая крапивница.
«Термическая крапивница» способна «сливаться» в одно большое пятно
Острая крапивница, как правило, может проявляться в ответ на употребление некоторых продуктов. Специалисты давно выделили ряд продуктов, употребление в пищу которых вызывает у детей и взрослых острую аллергическую крапивницу. К продуктам — провокаторы аллергического ответа относят:
- цитрусовые;
- шоколад и шоколадные изделия;
- красные ягоды, например, клубника или малина;
- копченая колбаса, рыба, мясо;
- томаты и томатный сок;
- продукты пчеловодства, в том числе мед;
- некоторые виды орехов.
Определить аллерген несложно, если человек, обнаруживший у себя симптомы острой крапивницы, причины поищет в своем рационе. Если такие продукты отсутствуют, причины стоит смотреть в других провоцирующих факторах в окружающем мире.
Примечание. Доктора к аллергенам относят также дрожжи, так что и взрослый человек, и маленький ребенок может начать чесаться даже после обычной сладкой ватрушки.
Рекомендуем изучить по данной теме:
Особенности идиопатической крапивницы и принципы лечения аутоимунного заболевания
3572
0
7
информация для прочтения
Зуд считается частым сопровождением «крапивницы»
Часто появление симптомов острой крапивницы у детей вызывают определенные продукты, и найти аллерген-провокатор поможет специальное диагностическое исследование на аллергические пробы.
Пигментная крапивница. Лечение
Для начала — меры предосторожности:
- Не травмируйте кожу. Старайтесь ее не тереть и не расчесывать. Ни в коем случае нельзя прокалывать пузыри и выдавливать оттуда содержимое.
- Ограничьте кожный контакт с факторами внешней среды. Уменьшите количество одежды, надевайте наряды посвободнее. Меньше находитесь на солнце. Избегайте горячей ванны, она только навредит.
- Не принимайте аспирин. И кодеин.
Понимание причин болезни и избегание ее признаков может стать остаточной мерой при легкой форме патологии.
Диагностика
Появление крапивницы на лице — повод для обращения к дерматологу или аллергологу. Основа успешного лечения болезни — устранение причины, выяснить которую можно только после детального обследования организма.
Диагностика патологии начинается с физикального осмотра и сбора анамнеза. Врач оценивает характер, частоту и длительность высыпаний, время появления и исчезновения волдырей. При этом выясняются наличие текущих патологий, аллергодерматозов в наследственной линии, особенности образа жизни и рациона питания.
Обязательные лабораторные исследования:
- клинический и биохимический анализы крови;
- общий анализ мочи;
- исследование на предмет гепатитов B, C и RW;
- аллергологические обследования (кожные пробы).
Исследования по отдельным показаниям:
- ревмопробы;
- копроовоцистоскопия;
- бактериологические исследования (кала, материала из слизистых оболочек);
- выявление возбудителей инфекций;
- исследования на наличие паразитов.
- УЗИ внутренних органов;
- ЭКГ;
- ЭГДС;
- рентген органов грудной полости и носоглотки.
При подозрении на физическую крапивницу применяют метод провокационных тестов:
- механическое раздражение кожи;
- воздействие холодом;
- водные компрессы;
- физическая нагрузка, погружение в горячую ванну;
- фотооблучение.
Дальнейшее обследование пациента проводится по результатам первичной диагностики. При этом используются провокационные тесты на разные виды аллергенов, скрининговые исследования на уровень гормонов, проводится дифференцирование от других видов дерматита с возможной уртикарной сыпью.
Медикаментозное лечение пигментной крапивницы терапия включает:
- Средства-антигистамины типа Н1. Ослабляют проявления вроде зуда и гиперемии.
- Антигистамины типа Н2. Снижают уровень кислотности.
- H1 и H2-блокаторы. Уменьшают вероятность анафилактического шока. В серьезных случаях больному дают медицинский спецбраслет, который дает знать о выбросе гистаминов. Тогда пациенту нужно самостоятельно ввести себе инъекцию адреналина.
- Стабилизаторы тучных клеток. Нужны при болевых ощущениях в животе, диарее, костных и головных болях. Пьют недельным курсом.
- Средства с аспирином. Назначаются осторожно и в небольших дозировках. Нужны страдающим сосудистой недостаточностью.
- Фотохимиотерапия. Лучи типа UVA. Снижает общий объем тучных клеток. Терапия проводится сессией — 2-3 сеанса в неделю. Снижает степень зудения и внешне преображает кожную поверхность.
- Стероидные препараты. Внутренние или в формате крема. Применяют при общем мастоцитозе.
ЧИТАТЬ ТАКЖЕ: Высыпания на головке: ТОП методов лечения
Иногда при пигментной крапивнице лечения недостаточно. Некоторые прибегают к косметическим мерам и удаляют темную пигментацию.
Лечение пигментной крапивницы народными средствами
Терапию можно дополнить традиционными домашними средствами. Несколько рецептов:
- Сок алоэ. Выжать немного состава на стерильный бинт. Наложить на участки поражений компресс. Массировать участки и втирать в них сок нельзя. Это усугубит положение дел. Курс алоэ-компрессов — 8-10 минут один раз в сутки.
- Имбирь. Залить кипятком корневые части (5-7 штук на 0,5 л кипятка). Дать остыть. Смочить в составе марлю и наложить на пораженные зоны компресс. Не более 10 минут в сутки.
- Зеленый чай. Ежедневно выпивать по 200 мл этого чая. Перед обедом. Это естественный антиоксидант, который поможет способствует выходу токсичных элементов и снижает степень кожного воспаления.
- Молоко магнезии. Пропитать молочком ватный диск и наложить его 5-7 минут на пораженную площадь.
- Исключите спиртное.
- Избегайте острой пищи и жареного.
- Добавьте в рацион нерафинированные масла оливок и кокоса.
- Увеличьте количество потребляемой воды.
- Исключите животные жиры насыщенного типа (молоко).
- Потребляйте больше омега-3.
- Потребляйте много клетчатки (выпечка из цельных зерен).
- Снизьте уровень сладкого и соленого в рационе.
- Отдавайте предпочтения овощам.
Также состояние может улучшить физическая активность.
Комплекс лечения крапивницы
Крапивница — сложный дерматоз, требующий комплексного подхода к терапии. Это элиминация (устранение) аллергена, лечение симптоматических проявлений и внутренних болезней, восстановление и укрепление организма. Несмотря на многообразие причин и форм, основные принципы лечения болезни едины.
Элиминационные мероприятия
После диагностирования крапивницы проводят элиминационные мероприятия, заключающиеся в исключении провоцирующих факторов. Это эффективный вид терапии и профилактики, особенно если факторы выявлены.
При аллергической крапивнице больному назначается стол № 5. Это гипоаллергенная диета, исключающая все потенциальные аллергены. Также следует устранить другие причинно-значимые аллергены. При острой крапивнице устранение аллергена приводит к разрешению симптомов за 24-48 часов.
Больные с физической крапивницей должны предохраняться от физических стимулов, являющихся причиной этого вида болезни.
При хронической форме болезни чаще наблюдаются псевдоаллергические реакции, и напротив, практически никогда аллерген не становится причиной обострения. Поскольку процент заболеваемости с идиопатической крапивницей высок, для больных подготовлены общие рекомендации.
- перегревания организма;
- сдавливания, трения кожи;
- стресса;
- пищевых псевдоаллергенов (пищевые добавки, натуральные салицилаты, неидентифицированные ароматические вещества, Е 102-124, Е 210-219);
- алкогольные напитки;
- аспирин и другие НПВП (альтернатива парацетамол).
Тщательное соблюдение всех пунктов элиминации приводит к стойкой ремиссии в течение 2-3 недель.
При обнаружении соматических патологий назначается комплекс лечения у соответствующего специалиста. В основном после устранения болезни симптомы крапивницы больного больше не беспокоят.
Антигистаминные препараты
Лекарственные средства этой группы — основа лечения всех видов крапивницы. Препараты выбора — неседативные блокаторы H-1 гистаминовых рецепторов нового поколения.
Этот выбор основан на минимуме побочных эффектов и дополнительных противовоспалительных свойствах препаратов. Регулярный прием лекарственных средств устраняет сыпь, зуд и жжение. Это значительно повышает качество жизни больного при острой и хронической форме болезни.
- дезлоратадин (Алестамин, Дезал, Лордестин, Эзлор);
- лоратадин (Кларитин, Алерприв, Лотарен, Тирлор);
- эбастин (Кестин);
- цетиризин (Зодак, Парлазин, Цетрин, Зиртек);
- фексофенадин (Телфаст, Фексадин, Гифаст, Рапидо).
Лекарственные средства нового поколения отличаются длительным действием. Это дает возможность принимать их 1 раз в сутки и исключает частую замену препарата по причине привыкания организма.
В случаях противопоказаний этих препаратов, назначают седативные лекарственные средства. Основные средства: дифенгидрамин ( Бенадрил, Демидрол), хлоропирамин (Супрастин). Препарат выбора при холодовой крапивнице — ципрогептадин (Перитол).
Во время сильных обострений параллельно может назначаться глюконат кальция. Лекарственное средство уменьшает проницаемость стенок сосудов, увеличивает эффективность антигистаминных средств, способствует выводу токсинов из организма.
Глюкокортикостероиды
Препараты этой группы назначают только при тяжелом течении хронической крапивницы, когда отсутствует терапевтический эффект от лечения антигистаминными лекарственными средствами. Показанием к применению всегда становится ангионевротический отек.
Препарат выбора: преднизолон. Лекарственное средство в условиях клиники и постоянно прогрессирующем ангионевротическом отеке применяют в виде инъекций. Пероральную форму чаще используют во время амбулаторного лечения.
- гидрокортизоновая мазь (0,1%, 0,25%, 1%);
- преднизолоновая мазь;
- Эмовейт;
- Флуцинар;
- Лоринден;
- Ультраден;
- Локоид;
- Дермовейт.
Стероидные препараты назначают короткими курсами не более 5-7 дней.
Энтеросорбенты
Лекарственные средства применяют для очищения организма при аллергической крапивнице. Препараты абсорбируют из организма аллергены, продукты метаболита медиаторов воспалительных и аллергических реакций.
- Энтеросгель;
- Полисорб;
- Сорболонг;
- Карболен;
- активированный уголь.
Для полного очищения организма понадобится непрерывный прием энтеросорбента в течение 5-7 дней. Дозировку препарата подбирают исходя от веса больного.
Наружные препараты: выбираем мазь и крем
Для наружного лечения назначают препараты с противозудным, противоотечным, охлаждающим и успокаивающим действием. Это мази, гели и крема, содержащие антигистаминные и противовоспалительные компоненты.
Наружные средства не способны вылечить крапивницу, применяются только для облегчения симптомов.
- препараты цинка (цинковая мазь, Деситин, Скин-Кап, Цинокап);
- Фенистил;
- Псило-бальзам;
- Незулин;
- Гистан (препарат Гистан —Н содержит гормональное вещество).
- Ла-Кри;
- Совентол.
Местные средства подбираются врачом с учетом основного лечения и особенностей течения крапивницы.
Дополнительные препараты
Кроме основных препаратов, по отдельным показаниям могут назначаться дополнительные лекарственные средства.
- седативные препараты (Диазепам, Флуоксетин);
- диуретики (Верошпирон, Фуросемид);
- мембраностабилизаторы (Кетотифен);
- антагонисты лейкотриеновых рецепторов (Зафирлукаст, Монтелукаст);
- иммунодепрессанты (Циклоспорин).
В случаях, не поддающихся лечению физических крапивниц, применятся метод индукции толерантности (десенситизация). Суть процедуры — воздействие причинным физическим стимулом на кожу больного.
Например, при холодовой крапивнице это регулярное и интенсивное воздействие холодом. Постепенно патологическая реакция организма на стимул устраняется. Это позволяет добиться длительной ремиссии.
Пигментная крапивница. Профилактические меры
При подобной патологии стоит учитывать конкретные правила, которые предотвратят развитие и прогрессирование патологии.
- Убрать продукты, которые провоцируют дегрануляции клеток тучного типа. Это: морепродукты, сырные изделия, острое и пряное, спиртное, горячее.
- Исключить некоторые медикаментозные средства: противовоспалительные препараты нестероидного типа (особенно аспирин), препараты с антибиотиками, наркоанальгетики, витамин В1. В случае крайней необходимость приема такого средства, нужно заблаговременно принять средство-антигистамин.
- С внимание относиться к бытовым и косметическим средствам. Состав не должен включать метилпарабена. Он тоже провоцирует дегрануляцию тучных клеток.
Чаще всего пигментная крапивница уходит самостоятельно. Однако не следует пренебрегать лечением и пускать все своим ходом. При формировании на кожной поверхности подозрительных пятен стоит сразу записаться на прием к специалисту.
Новости МирТесен
Крапивница на лице. Причины возникновения
Аллергические реакции
Механизм развития заболевания простой. После контакта с аллергеном в короткие сроки появляются симптомы крапивницы на лице. Так организм сообщает о попадании внутрь нежелательных веществ.
Аллергию могут вызывать:
пищевые продукты принимаемые внутрь (какао и шоколад, цитрусовые, красные ягоды, куриные яйца, рыба, пищевые добавки и красители); вещества и субстанции наносимые непосредственно на кожу (косметические средства, маски из пищевых продуктов, средства по уходу за волосами, духи); бытовая химия (стиральные порошки, средство для мытья посуды и т. д.); укусы насекомых (комаров, пчёл, мошек); вдыхание мельчайших частиц аллергена (пыльца цветущих растений, аэрозольные средства; домашняя пыль).
Иммунологические реакции
Иммунные клетки распознают и препятствуют распространению в организме чужеродных структур. В этом случае, крапивница на лице является иммунным ответом на присутствие потенциально опасных для человека веществ.
Подобная реакция может возникать в случае:
- вакцинации;
- приема лекарственных препаратов.
Анафилактоидные реакции
Под действием определённых факторов, тучные клетки кожи и слизистых выделяют повышенное количество ферментов и биологически активных веществ. Результатом является псевдоаллергическая реакция — развитие крапивницы на лице у взрослых, детей и беременных женщин.
Факторы, которые запускают анафилактоидные процессы:
- воздействие ультрафиолетового и инфракрасного излучения солнца;
- резкая смена температуры окружающей среды (холод или тепло).
Если симптомы крапивницы на лице не проходят более 6 недель и распространяются на другие участки тела, следует искать причину в существовании внутренних патологий.
Крапивница на лице может свидетельствовать о наличии следующих заболеваний:
дисфункция печени; желудочно-кишечные болезни; инфекции вирусного или бактериального происхождения; грибок; нарушение работы эндокринной системы; опухолевые образования; нервные расстройства.