Ожоги – частое бытовое явление. Также их можно получить на производстве и при неосторожном обращении с легковоспламеняющимися предметами. Обычно такие травмы заживают долго, сильно болят, причиняют огромный дискомфорт. Однако современные методики позволяют существенно сократить срок реабилитации, сделать период восстановления менее болезненным. В этом сильно помогает лазерная терапия.
Как лазер действует на кожу: причины ожогов
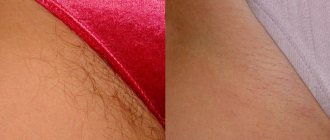
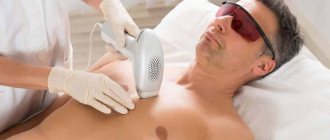
Лазерная эпиляция – удаление волос на теле лазерным излучением с высокой плотностью энергии. Световое воздействие на кожу приводит к разрушению фолликулов и выпадению корня волоса. К основным причинам термических ожогов во время процедуры относят:
- неправильную подготовку косметолога;
- посещение солярия перед процедурой;
- гиперчувствительность кожных покровов;
- неисправность лазерного эпилятора.
В 90% случаев ожоги получают люди со смуглой кожей. Из-за повышенной концентрации меланина ткани поглощают больше тепловой энергии, что и провоцирует термические травмы.
Подбор вида лазера к типу кожи
Выбор источника лазерного излучения зависит от типа кожного покрова. Для разрушения фолликулов во время эпиляции применяются лазеры с разными длинами световых волн:
- неодимовый – твердотельный излучатель с длиной волны 1060 нм, подходящий для людей со смуглой или загорелой кожей;
- диодный – лазерный излучатель с длиной волны 800 нм, который подходит для всех типов кожных покровов;
- александритовый – быстропроникающий лазер с длиной волны 700 нм, предназначенный для людей с рыжими волосами;
- рубиновый – генератор лазерного излучения с рабочей длиной волны 695 нм, который используется для удаления светлых волос со смуглой кожи.
Время процедуры зависит от плотности лазерного пучка, степени оволосения кожных покровов.
Депиляция должна проходить в салоне, под четким руководством опытных профессионалов.
Правильный выбор генератора светового излучения предупреждает лишнее прогревание тканей и повреждение кожи.
Признаки ожога после лазерной эпиляции
Ожоги после проведения лазерной эпиляции выглядят по-разному. Симптоматическая картина зависит от:
- интенсивности светового излучения;
- степени чувствительности тканей;
- длительности лазерного излучения.
Чаще всего травмы возникают при обработке кожных покровов в области бикини и под мышками. В этих зонах защитный слой эпидермиса тонкий, поэтому он уязвим для теплового воздействия. На ожог от лазерной эпиляции указывают:
- покраснение;
- припухлость;
- зуд;
- жжение;
- шелушение;
- волдыри;
- корки в очаге поражения.
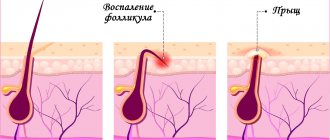
В 80% случаев после аппаратного удаления волос получают неглубокие ожоги 1 и 2 степени. Сначала ткани отекают и приобретают красноватый оттенок. При повреждении ороговевшего эпителия и базального слоя дермы образуются пузырьки с прозрачным содержимым. Так как сенсорные рецепторы остаются незатронутыми, пациенты жалуются на жжение или боли.
Неправильное оказание первой помощи повышает риск инфекционного воспаления. При проникновении в рану гноеродных бактерий состояние тканей ухудшается. Образуются гнойники, из которых выделяется светло-зеленый или желтый экссудат с гнилостным запахом. Инфекционное воспаление препятствует рубцеванию кожных покровов, провоцирует осложнения в виде трофических язв, свищей.
Первая помощь
Ожог после лазерной эпиляции требует немедленной обработки поврежденных тканей. Доврачебная помощь предполагает такие меры:
- Охлаждение. Чтобы прекратить тепловое воздействие и предотвратить дальнейшее разрушение мягких тканей, нужно поместить пораженный участок под проточную воду на 10-15 минут. В качестве альтернативы используют мешочек со льдом, холодный компресс и гипотермический пакет. Но не стоит использовать их более 10 минут во избежание обморожений.
- Обезболивание. При сильных болях пострадавшему дают ненаркотические анальгетики – Пироксикам, Кетопрофен, Амидопирин. Чтобы усилить их действие, принимают 1-2 таблетки Спазмалгона.
- Обработка противоожоговыми средствами. Область покраснения смазывают мазями с противовоспалительным и антисептическим действием – Спасатель, Фурацилин, Синтомицин. При повышенной чувствительности эпидермиса к препаратам кожу обрабатывают спреем Пантенол или Декспантенол. Пеной равномерно покрывают область поражения с захватом 2 см здоровой ткани вокруг ожога.
- Наложение повязки. Пузырьковые высыпания на обожженном участке закрывают стерильной повязкой. Предварительно кожу обрабатывают антисептическими мазями – Бетадин, Диоксидин, Мирамистин и т.д. Они предупреждают проникновение инфекции, превращение прозрачного экссудата пузырьков в гной.
При ожоге лазерным излучением нельзя обрабатывать пораженные участки народными средствами – яичным белком с мукой, спиртовыми настойками, барсучьим жиром, растительными маслами и т.д. Самолечение чревато увеличением площади ожога и инфекционными осложнениями. При поверхностных ожогах дальнейшее лечение продолжают в домашних условиях.
Лекарственные растения
В народной медицине чтобы не осталось шрама от ожога используют компрессы из некоторых растений:
- лук — экстракт из этого растения растворяет фибрин (компонент нерастворимого белка, создающего тромбы), а следовательно, выравнивает и осветляет шрам. Лук также имеет антибактериальное действие;
- семена льна, а конкретно масла, в них содержащиеся, имеют противовоспалительное действие, а также смягчают и облегчают заживление ран и предотвращают возникновение видимых шрамов;
- календула лекарственная — экстракты цветков этого растения (масляные и алкогольные) ускоряют процесс заживления всех видов ран, и шрамов от ожога в том числе;
- масло из семян розы делает кожу эластичной и уменьшает выпуклости шрамов.
Лечение и уход за кожей после ожога
При относительно неглубоких ожогах проводят только местную терапию антисептическими, болеутоляющими, ранозаживляющими препаратами. Длительность лечения варьируется в пределах от 3 до 14 дней.
Если кожа пострадала вместе с родинкой после эпиляции, необходимо обратиться к врачу, чтобы исключить злокачественное новообразование.
На начальном этапе используются такие мази и гели:
- Ампровизоль – обезболивающий и противовоспалительный препарат, который обладает охлаждающим действием. Назначается при термических ожогах 1 и 2 степени. Аэрозоль распыляется на очищенную от загрязнений кожу 1-3 раза в сутки.
- Аргакол – гель с глицеролом и диоксидином, который обладает обеззараживающим, анальгезирующим и ранозаживляющим действием. Препятствует образованию волдырей, защищает ожоговые раны от инфекций. Наносится на ожоги от лазерного излучения тонким слоем 2-3 раза в день.
- Деттол Бензалкония Хлорид – дезинфицирующий раствор с противовоспалительными свойствами. Предназначен для лечения лазерных ожогов, осложненных гнойным воспалением. Рану промывают 2-4 раза в день в течение недели.
Лечение лазерных ожогов в домашних условиях проводится ранозаживляющими мазями. Они используются после вскрытия пузырьков для скорейшего восстановления целостности эпидермиса. К наиболее эффективным аптечным средствам относятся:
- Лиоксазин – салфетка из нетканого материала с гидрогелевой пропиткой. Оказывает бактерицидное и регенерирующее действие на обожженные ткани. Прикладывается к поврежденным тканям на 30 минут до 3 раз в сутки.
- Декспантенол – ранозаживляющая мазь с провитамином В5, которая ускоряет метаболизм в кожных покровах. Ускоряет заживление ожогов, стимулирует местный иммунитет.
- Аекол – витаминный раствор, который проявляет антиоксидантное, ранозаживляющее и противовоспалительное действие. Заживляет термические ожоги, трофические язвы после лазерного воздействия.
- Альгофин – антимикробная мазь с ранозаживляющим действием. Используется в комбинированной терапии ожогов, вызванных лазерным и радиационным излучением.
Для лечения бактериального воспаления кожи и профилактики гнойных осложнений назначаются препараты с противомикробным действием:
- Альтарго – антибактериальная мазь, которая препятствует гнойному воспалению ожогов. Наносится на поврежденные области дважды в день в течение 5 суток.
- Диоксидин – антибиотик с широким спектром действия, предназначенный для профилактики и лечения гнойных осложнений. Мазью обрабатывают ожоги 1 раз в сутки в течение 2 недель.
- Сильведерм – противомикробная мазь, ускоряющая заживление ожоговых ран 1 и 2 степени. Наносится на очищенную от грязи кожу под повязку 2 раза в день.
В области подмышек и паха сосредоточено много сальных и потовых желез. Поэтому ожоги в этих областях чаще сопровождаются инфекционным воспалением. При нарывах и абсцессах пациентам назначается системная антибактериальная терапия препаратами из группы цефалоспоринов, фторхинолонов – Цефтриаксон, Цефазолин, Пефлоксацин.
Основные этапы процедуры лазерной шлифовки рубцов
- Консультация. После сбора анамнеза врач обсудит с вами необходимое количество сеансов и назовет цену на удаление рубца. Если у доктора будут сомнения, вам будет назначена лабораторная диагностика для исключения наличия противопоказаний. Врач может предлагать другие способы решения проблемы, если лазерный метод вам не рекомендован.
- Подготовительный этап. Кожу очищают, при необходимости наносят анестезирующий крем.
- Настройка глубины, частоты и мощности импульса лазера, выбор подходящей программы.
- Один пробный импульс. Проводится для определения эффективности выбранных настроек.
- Сама процедура. Ее длительность в среднем составляет от 5 минут до получаса, в зависимости от площади рубцовой ткани. Сеанс проходит вполне комфортно.
- Обработка кожи антисептическим и противовоспалительным средством.
- Получение рекомендаций по домашнему уходу. Врач окажет помощь в выборе препаратов и ухаживающих средств. Для ускорения регенерации могут быть назначены БАДы.
Что нельзя делать после процедуры
После эпиляции нужно соблюдать правила ухода за поврежденной кожей. Их игнорирование часто становится причиной травм и осложнений.
В большинстве случаев косметологи советуют женщинам пользоваться специальными восстанавливающими кремами после лазерной эпиляции.
Чтобы избежать неприятных последствий, следует:
- избегать намокания кожи в течение суток после лазерной обработки;
- на три дня отказаться от использования жестких мочалок;
- избегать воздействия солнечных лучей на кожу;
- воздержаться от посещения бассейнов, саун на 1.5-2 недели;
- отказаться от посещения соляриев на 14 дней.
При удалении волос в области лица не рекомендуется использовать скрабы, прибегать к химическому пилингу или мазаться кремом для автозагара в течение 10-14 дней. Также стоит воздержаться от избыточных физических нагрузок. Людям с излишней пигментацией кожи противопоказаны солнечные ванны, массаж тела в течение месяца. Несоблюдение рекомендаций чревато раздражением, поверхностными ожогами.
Обычно курс лазерной эпиляции состоит из 3-8 сеансов. В этот период нужно использовать регенерирующие мази, увлажняющие и охлаждающие кремы. Они восстанавливают гидролипидную мантию эпидермиса. Благодаря этому кожа становится менее чувствительной к действию лазерного излучения.
Лечение в домашних условиях
Дома можно ухаживать за поврежденными участками кожи, но делать этого только безопасными методами. В течении 5 суток после получения ожога нужно обрабатывать это место мазью « Пантенол». 2 раза в день осторожно наносить мазь до полного впитывания. После нанесения нужно подождать 20-25 минут до полного её впитывания.
После того, как ожог пройдет, кожа в этом месте будет сухая, её необходимо питать и увлажнять специальными кремами. Делать это нужно до тех пор, пока она вновь не восстановится, улучшением можно считать эластичную и мягкую кожу без шелушения.
Но крема должны быть именно увлажняющими, а не жирными, которые могут создавать пленку на поврежденном участке, мешая её заживлению и насыщению кислородом. Поэтому масла и лосьоны для увлажнения кожи после ожога запрещены.
- Волдыри, если они образовываются, прокалывать нельзя, так они будут заживать медленней и могут провоцировать инфицирование тканей.
- Лечение ожогов должно быть поэтапное и правильное, что бы после их заживления на коже не оставалось рубцов и шрамов.
Возможные осложнения
Лазерные установки для удаления волос редко провоцируют негативные последствия. Но при депиляции бикини, подмышек, паха и других зон с чувствительной кожей иногда возникают:
- покраснения;
- перифолликулярный отек;
- гиперпигментация;
- светочувствительность;
- фолликулит;
- обострение герпеса.
Выраженность побочных эффектов зависит от плотности лазерного потока, цвета волос и кожных покровов. Чаще осложнения встречаются у смуглых людей, так как более темная кожа поглощает больше тепловой энергии. Из-за этого разрушаются не только волосяные фолликулы, но и окружающие ткани.
Кому противопоказана лазерная эпиляция
Лазерное удаление волос на теле имеет абсолютные и относительные противопоказания. К первой категории относятся:
- декомпенсированный сахарный диабет;
- плоскоклеточный рак кожи;
- светлые волосы;
- низкая свертываемость крови;
- лейкемия;
- индивидуальная непереносимость процедуры.
Процедура не проводится лицам, которые не достигли 18 лет. К относительным противопоказаниям относят:
- обострение герпеса;
- гипопигментацию;
- свежий загар;
- рецидивы аллергодерматоза;
- ожоги, акне, прыщи в обрабатываемой зоне;
- беременность;
- множественные родинки на теле;
- варикозное расширение вен.
Игнорирование противопоказаний чревато ожогами, келоидными рубцами, озлокачествлением опухолей. У пациентов с избыточным пото- и салоотделением возрастает риск воспаления волосяных луковиц. Фолликулит у людей с иммунодефицитом опасен фурункулезом.
При смуглой коже нельзя использовать александритовые лазеры, так как они с высокой вероятностью вызывают глубокие ожоги. Также следует воздержаться от эпиляции при обострении ЛОР-заболеваний – ларингита, бронхита, гайморита и т.д.
Стоимость процедуры шлифовки рубцов лазером
Цена на шлифовку рубцов лазером в Москве в клинике Марины Рябус составляет от 300 до 600 руб. за 1 кв.см. Услуга оказывается после осмотра и консультации с врачом, поэтому вы заранее будете знать точную стоимость удаления шрамов.
| Процедура | Стоимость | |
| Обработка рубцовой ткани 1 см² Fotona с применением ND:YAG лазера | 300,00 | Записаться |
| Фракционное лазерное лечение рубцов и растяжек 1 см² Fotona | 600,00 | Записаться |
| Послеродовое восстановление с фракционной обработкой рубцовой ткани (после перинеотомии и эпизиотомии) Fotona | 25 000,00 | Записаться |
| Фракционная обработка рубцовой ткани в эстетической гинекологии до 10 см² Fotona | 5 000,00 | Записаться |
Также существуют инъекционные методы устранения рубцов. В нашей клинике для этого используются два препарата – Кеналог и Дипроспан:
Как будет проводиться удаление рубцов, определяет врач на консультации. Клиника Марины Рябус всегда предлагает вам только самые эффективные в вашем случае процедуры.
Пока вы проходите лечение рубцов, обратите внимание на другие услуги. Мы предлагаем омолодить кожу на аппаратах Liftera и Fotona, скорректировать фигуру с помощью Ulfit и Velashape. Также в нашем арсенале передовые инъекционные методики: волюмизация и восстановление геометрии лица с помощью препаратов Radiesse, Juvederm, Belotero. И, конечно, к вашим услугам биоревитализация, мезотерапия, пилинги, УЗ-чистка и т.д. В клинике Марины Рябус ведет прием эндокринолог-гинеколог, которая поможет вам устранить дефициты и улучшить самочувствие.
Для записи на консультации звоните по телефону: +7 (499) 397-71-30; или оставляйте заявку в форме обратной связи.
Профилактика травматизации кожи
Чтобы избежать ожогов, нужно соблюдать правила подготовки кожи к лазерной процедуре:
- за 3-4 дня до эпиляции не используют спиртосодержащие растворы, мази;
- в течение 14 дней не посещают солярии и не загорают на солнце;
- за 20 дней не удаляют волосы другими способами;
- не принимают тетрациклиновые антибиотики за 2 недели до процедуры.
Чтобы добиться нужного эффекта, рекомендуется выбрить область эпиляции за 8 часов до сеанса. После каждой процедуры нужно использовать охлаждающие гели, которые предупреждают перегрев кожи, поверхностные ожоги. Соблюдение рекомендаций предупреждает побочные эффекты и осложнения.
МАТРИКС, ЛАЗМИК
Профессор Л.И.Герасимова, Ожоговый центр НИИ скорой помощи им. Н.В. Склифосовского
Ожоги имеют многовековую историю, однако методы, средства и тактика лечения обожженных меняются по мере углубления знаний в области ожоговой патологии и достижений научно-технического прогресса. Актуальность проблемы ожогов в современной медицине определяется частотой их получения в быту и на производстве, в условиях участившихся военных конфликтов, террористических актов, техногенных катастроф и стихийных бедствий. По данным Всемирной организации здравоохранения и публикациям многих авторов, ожоги занимают 2-8 место среди прочих травм, достигая в России 380 случаев, в США и Японии 290-300 случаев на 100.000 населения, что и определяет социальную и медицинскую значимость проблемы.
При острой ожоговой патологии сохраняются длительные сроки госпитализации» значительное число инфекционных и других осложнений, и высокая летальность (32-82%) среди тяжело обожженных и лиц пожилого и старческого возраста. Все это диктует необходимость дальнейшего совершенствования существующих и пока новых подходов, способных повысить эффективность и результаты традиционных методов лечения обожженных.
Одним из таких подходов явилось применение .лазерной (ЛТ) и магнитолазерной терапии (МЛТ) более чем у 2500 пострадавших с острой ожоговой травмой, поступивших в ожоговый центр НИИ СП им. Н.В. Склифосовского с 1980 по 2003 г.г. Разработка этого направления проводилась в содружестве с другими клинико-лабораторными подразделениями института и рядом промышленных предприятий и фирм, занимающихся производством и созданием медицинской лазерной аппаратуры, в том числе . За истекшие годы мы участвовали в апробации и применении 18 различных типов медицинских лазеров. В своей работе мы использовали лазеры, работающие в ультрафиолетовом (УФ), видимом красном (ВК) и инфракрасном (ИК) диапазонах оптического спектра. Проводили локальное облучение ожоговых ран и кожных трансплантатов, чрез кожное воздействие на рефлексогенные зоны и биологически активные точки (БАТ), внутривенное лазерное облучение крови (БЛОК), эндобронхиальное воздействие. Накопленный опыт позволил нам. внести предложения в инструкции по эксплуатации ряда аппаратов и разработать новые технологии, стратегию, тактику и методические рекомендации по применению ЛТ. и МЛТ для больных с ожогами различной тяжести и локализации.
Несмотря на то, что механизм действия ЛТ и МЛТ на организм больных до конца не расшифрован, результаты собственных исследований и данные литературы дают основание полагать, что их применение оказывает сложное и многообразное действие, проявляющееся на системном, органном, тканевом, клеточном, молекулярном и субмолекулярном уровнях. Не вдаваясь в обсуждение отдельных аспектов механизма действия ЛТ и МЛТ, отметим, что в условиях клиники основным их проявлением является противовоспалительный, аналгезирующий, иммуномодулирующий эффект и стимуляция репаративных процессов.
В комплексном лечении ожоговых больных мы широко использовали лазерное излучение в ВК диапазоне спектра, начав его применение в 1984 году с крупногабаритной гелий-неоновой лазерной физиотерапевтической установки ЛТ-1 с длиной волны 632 нм и мощностью излучения 12 мВТ, а затем 20 мВт-ной установкой УЛФ-01 “Ягода”. Эти лазеры первого поколения мы применяли для лечения поверхностных ожогов П-ША степени. Результаты исследований показали, что ВК лазерное излучение хорошо переносится больными и не вызывает каких-либо побочных реакций и осложнений в разовой дозе 380-508 мДж/см2 на рану площадью в 1% поверхности тела (160 см2). На фоне лазеротерапии существенно уменьшалось воспаление в тканях усиливался рост краевого эпителия и после 4-5 сеансов наступала эпителизация ожогов II степени. При ожогах ША степени раны полностью заживали после 5-7 сеансов. Общий эффект ВК-лазеротерапии выражался в повышении качества лечения, в уменьшении расхода лекарственных средств и сроков госпитализации для больных с ожогами II степени на 3-4 дня, для больных с ожогами III степени на 5-7 дней.
При глубоких ожогах ШВ-IV степени ВК-лазерное излучение применяли в пред-, интра- и после-операционном периодах. Курс лечения в 3-5 сеансов обеспечивал формирование полноценного грануляционного покрова. Во время операции облучали субдермальную поверхность снятого дерматомом кожного трансплантата в дозе 200-250 мДж/см2 Общая площадь облучаемых трансплантатов кожи, как правило, не превышала 2400 см2 (15% поверхности тела). В послеоперационном периоде ВК-лазерное облучение применяли на остаточные раны на месте стыковок пересаженной кожи и на сетчатые кожные лоскуты. Разработанная тактика лечения повысила на 10% эффективность оперативного лечения глубоких ожогов, сократила на 3,7 дня сроки госпитализации больных и экономические расходы на их обслуживание и медикаменты по сравнению с традиционными методами.
В настоящее время на смену этим крупногабаритным лазерам мы с успехом применили новую миниатюрную АЛТ “Креолка”, разработанную в фирме “Техника-Про” (Москва), с длиной волны 635 нм, работающую в непрерывном режиме, имеющую мощность 5 мВт и магнитную насадку в 25 мТс. Малый вес “Креолки” (50 г) и ее форма создают оптимальные удобства для интраопе-рационного облучения субдермальной поверхности трансплантатов кожи при ее пересадке у больных с глубокими ожогами. Полагаю, что применение АЛТ “Креолка” имеет большие перспективы при выращивании культивируемых фибробластов и кератиноцитов, использование которых в лечении обширных ожогов широко изучается как за рубежом, так и в нашей стране.
Большим достижением в лечении больных с обширными ожогами явилось ВЛОК, применяемое нами в ВК-диапазоне оптического спектра с 1980 г. В своей работе долгие годы мы пользовались ГНЛ АЛТ-01 с длиной волны 632 нм, используя мощность на выходе световода 1,5-2,0 мВт и время облучения 900-1200 с. Сеансы квантовой гемотерапии проводили ежедневно 3-5 дней подряд в периоде острой ожоговой токсемии у 65 больных с ожогами ША-ШБ-IV степени на площади 25-50% поверхности тела, где доля, глубоких поражений составляла 20-45%. Причинами ожогов были пламя и кипяток. Показаниями для ВК ВЛОК служили выраженная интоксикация, наступившая после выведения больных из состояния ожогового шока, необходимость купирования застойного венозного полнокровия в легких, профилактике пневмонии. Контрольную группу составили 52 больных, сопоставимых по возрасту и тяжести ожога. Эффект ВК ВЛОК проявляется в существенном улучшении самочувствия больных, уменьшении отека тканей и болевого синдрома, нормализации сна, повышении аппетита. Ликвидации застоя в малом круге кровообращения, по данным клинико-рентгенологических и лабораторных исследований, свидетельствовало об улучшения процессов микроциркуляции и коррелировало с существенным снижением исходно высокого содержания серотонина в плазме крови сразу же после первого сеанса ВК БЛОК, указывая на улучшение его метаболизма, происходящего преимущественно в легочной ткани. Применение ВК ВЛОК способствовало профилактике развития пневмонии. Если пневмония все же возникала в периодах шока или токсемии ВК ВЛОК позволяло ее купировать за 5-8 дней против 12-15 дней в контрольной группе, а профилактический эффект для этого тяжелого осложнения ожоговой болезни в группе риска достиг 76%. Применение ВК ВЛОК оказывало положительное влияние на показатели периферической крови, ликвидировало отек эритроцитов, купировало лимфопению опережая на 4-5 дней улучшение этих, показателей при традиционном лечении.
Появление полупроводникового АЛТ “Мулат” (длина волны излучения 630 нм) привлекло наше внимание благодаря его конструктивным особенностям: малые габариты и вес, наличие измерителя мощности излучения и таймера, магистрального и приложенных одноразовых световодов с иглами, позволяющими пунктировать периферические вены малого диаметра, что существенно облегчает проведение самой процедуры ВК ВЛОК. АЛТ “Мулат” позволил нам расширить показания к применению ВК ВЛОК не только при обширной, но и при часто встречающейся ограниченной по площади поражения термической травме дистальных отделов конечностей(кисти, стопы), чтобы избежать углубления ожогов за счет отека тканей, прогрессирования ишемии, гипоксии и создать оптимальные условия для их заживления. В последние годы АЛТ “Мулат” мы с успехом применили более чем у 250 больных с поверхностными ожогами и глубокими ожогами в пред- и послеоперационном периодах. Применение ВЛОК обеспечило 96-100% приживление аутокожи и сократило до 4-6 дней восстановление эпителиального покрова в ячейках сетчатых трансплантатов при использовании коэффициента расширения их площади 1:3. Результаты проведенных исследований позволили нам в 1999 году разработать руководство по применению АЛТ “Мулат” при термической травме, изданной фирмой “Техника”.
Создание полупроводниковых лазеров, генерирующих ИК излучение с длиной волны 820-890 нм, явилось новейшим достижением квантовой электроники, благодаря которому эти лазеры получили широкое применение в лечении острых и хронических дегенеративно-дистрофических и воспалительных .заболеваний.Высокая проникающая способность ИК-лазерного излучения позволила воздействовать на органы и тканирасположенные на глубине 3-4 см, а присоединение магнитных насадок к лазерному излучателю увеличило глубину проникновения до 6-8 см. Таким образом, в арсенале средств ЛТ появилось два новых метода: ИК ЛТ и ИК ШТ. Совместное воздействие ИК МЛТ обусловило качественно новые биофизические процессы и явления в тканях, существенно повышающие терапевтический эффект при заболеваниях воспалительной этиологии и травматических повреждениях, включая ожоги.
Первым в мировой практике для проведения ИК МЛТ использовался лазер “Узор” на арсениде галлия, разработанный А.Р. Евстигнеевым в г. Калуге, с последующей комплектацией лазера магнитными насадками. Именно с этого аппарата качаюсь изучение эффективности и разработка метода ИК МЛТ применительно лечению обожженных, в том числе при их групповых и массовых поступлениях в Московский ожоговый центр из очагов техногенных катастроф и стихийных бедствий.
Местное применение ИК МЛТ лазерами “Узор”, “Лазурь”, “Эрга”, “Лумис”, “АЛТО-05”, “Мутанг”, “Милта-Ф” и др. хорошо зарекомендовало себя при лечении более чем 950 больных с ожогами. Разработанные нами дозы облучения на рану площадью 1% поверхности тела составляли в минимальном варианте 60-80 мДж/см2, в максимальном – 120-160 мДж/см2, индукция магнитного поля – 30-100 мТс. МЛТ начинали с первых дней поступления обожженных в центр, ежедневно, 5-10 сеансов на курс лечения. МЛТ проводили на открытую рану во время перевязок, а вне их через повязку. МЛТ применяли также за 2-3 дня до операции пересадки кожи, а после нее по показаниям, но не более 5 сеансов. Такое лечение, как правило, обеспечивало гладкое течение раневого процесса, быстрое купирование отека, улучшение микроциркуляции, показателей местного и общего гомеостаза. При оперативном лечении приживление трансплантатов кожи увеличивалось до 96-100%, против 85-90% в контроле. Существенно уменьшался расход лекарственных средств, а сроки госпитализации сократились на 4-5 дней. Для профилактики и лечения пневмонии МЛТ проводили вдоль поперечных позвонков грудного отдела позвоночника, а спереди сканировали лазерный луч вдоль межреберных промежутков. Плотность мощности составляла 5-10 мВт/см2, экспозиция 8 с на точку при ране закрытой повязкой и 4 с при открытой ране. Общее количество точек не более 60, разовая доза облучения 1,8-4,8 Дж/см2. Курс лечения для профилактики пневмонии – 5 сеансов, при ее наличии – 5-8 сеансов. Профилактический эффект данного метода, в группе риска составил 80%, сроки купирования пневмонии сократились вдвое по сравнению с больными, не получавшими МЛТ.
В последние годы мною разработаны новые технологии комплексного применения лазеротерапии с такими оригинальными физикоэнергетическими методами как мезодиэнцефальная модуляция (МДМ), аэроионотерапия (АИТ) и озонотерапия (ОТ), позволившие повысить результативность лечения обожженных. Сотрудники центра, участвующие в лечении больных и внедрении этих новых технологий, Герасимова Л.И., Артемова В.В., Шахламов М.В., Логинов Л.П., Спиридонова Т.Г., Смирнов С.В., Дондрикова E.С., Соколова Т.А. в 1998 г. удостоены звания Лауреатов премии мэрии г.Москвы. В 1995 г. д.м.н., профессор Герасимова Л.И. избрана академиком Лазерной Академии Наук РФ, а в 2000 г. она стала Лауреатом премии им. А.Л. Чижевского.
Таким образом, анализ результатов исследований показал, что клиническая эффективность лечения больных, получавших ЛТ и МЛТ значительно выше, чем у больных, лечившихся только традиционными методами. Установлена высокая профилактическая и лечебная ценность этих методов, практически безвредных, наиболее физиологичных и экономически значительно выгодных. Использование новых технологий комплексного применения ЛТ и МЛТ с методами МДМ, АИТ и ОТ позволяет еще более повысить качество и общую результативность лечения обоженных. Наши данные неоднократно включались в программы семинаров, симпозиумов, конференций и съездов, посвященных проблеме ожогов и лазерной медицине. Все это позволяет еще раз рекомендовать применений этих методов в практике работы специализированных ожоговых центров и отделений, а разработанные методики могут представлять интерес для хирургов, травматологов, реаниматологов и широкого круга врачей, занимающихся вопросами лазерной терапии, как и специалистов-разработчиков современной медицинской лазерной техники.
статья опубликована в газете “Лазер=Экспресс”, № 5, 2003